子宫颈细胞学TBS报告方式
子宫颈细胞学检查的意义:
宫颈癌是常见的妇科恶性肿瘤之一,发病率居全球女性恶性肿瘤第二位。每年约有50万宫颈癌新发病例,其中80%的病例发生在发展中国家。我国每年仍有新发病例约13.15万例,占世界宫颈癌新发病例总数的28.8%。近年来,有研究发现宫颈癌的年轻病例数有逐年增加的趋势,发病年龄呈年轻化趋势;近年来认识和了解到宫颈癌发病原因主要是HPV感染,通过认真地普查和随诊,积极地处理癌前病变,可以阻断病程,预防宫颈癌,做到早期诊断,预后良好,所以宫颈癌是一种可以预防和治愈的疾病,而宫颈癌的早期发现和早期治疗是降低宫颈癌发病率和提高疗效的关键。而“子宫颈细胞学检查”是早期发现宫颈恶性肿瘤或癌前病变公认的有效手段!
过去使用的巴氏五级报告方式引进到我国已有50多年的时间,是过去50多年来最有效的宫颈癌的筛查方法,在过去的50多年内几乎没有什么改进,已经逐渐显示出其应用中的缺陷:
(1)不能直接反映子宫颈疾病细胞学改变的本质,尤其是对宫颈癌的前驱病变或癌前病变的细胞病理学改变;
(2)其报告分类、术语与组织病理学术语不一致;
(3)不能满足临床医生对病人进一步检查和处理的需要。
描述性诊断“The Bethesda System for reporting cervical cytology”简称子宫颈“TBS”报告系统的优缺点
优点:
(1)分类更为细致,其描述诊断术语更接近组织病理学;
(2)含义明确,利于临床处理;
(3)引进对标本质量的评估标准,使诊断更为可信;
(4)在诊断目标上,不再仅仅局限于对“癌”于“非癌”的识别,而在更广泛的范围内,对所有出现的细胞改变进行评估;
(5)更加符合临床实际情况,尤其对“感染性”和“反应性改变”的细致划分,这两部分常是临床中最多出现的。
缺点:
(1)费时较长,且技术要求较高;
(2)对标本的要求高;
(3)“异常涂片”的出现率升高,从而大大增加随访和进行证实的开支;
(4)系统本身的缺陷:某些分类,如HPV感染分在LSIL中是否合理尚存在争议。
描述性诊断TBS报告主要内容:一、标本评估;二、具体描述镜下所见;三、总体诊断;
四、建议、备注、解释这四部分组成。
一、标本评估
1.满意
满意标准:
1.标本有标记识别信息(病人的姓名、年龄、医生签名等),合格的含有详细临床资料的申请单(月经周期、末次月经、避孕药、怀孕、产后4个月内、子宫内节育环、不正常流血、
子宫切除、其它手术、HPV检测结果及其它等);
2.鳞状上皮细胞量:CP>8000~10000(15/HP)
LBP>5000(10/HP);
3.柱状上皮细胞数量:CP>5/堆×2 或10/堆×1
LBP>10个以上;
4.未见柱状上皮细胞需化生细胞(成熟或不成熟)>10/堆;
5.及时固定、送检。
注:萎缩细胞不作颈管及化生细胞评估。
不满意标本以下任何一条均适用 :
1.标本缺乏病人的身份证明和/或要求填写的形式;
2.破碎的涂片并且无法修复;
3.鳞状上皮细胞过少指未达到最低细胞数量标准(传统细胞涂片8000,液基涂片5000个)。
4.子宫颈管上皮细胞或鳞状化生细胞少于10个(不应将子宫全切手术后妇女的标本包括在内);
5.由于被血性、炎性渗出物遮盖涂片过厚、固定差、空气干燥及人工变形污染等因素影响,使妨碍了>75%的上皮细胞的观察分析;此时如果确定涂片中无异常细胞,应视为不满意标本。
不满意样本处理:标本拒收/未制片;
制片后判读不满意,需重新取样。
二、具体描述镜下所见
摄图
典型镜下细胞图(细胞的形态学改变、最高病变等级细胞或病变具体形态)或感染微生物的形态。
三、总体诊断(判读意见)
(一)未见上皮内病变或恶性细胞(Negative for intraepithelial lesion or malignancy, NILM)
1.生物性病原体
①滴虫性阴道炎
②真菌性阴道炎,形态学符合念珠菌属
③细菌性阴道病
注释:在涂片中线索细胞具有一定数量(20%),可以提示不排除细菌性阴道病。当线索细胞具有相当数量(60%~70%),患者有腥臭气味的稀薄白带,阴道内pH>4.5时,可以判读为细菌性阴道病。 ④细菌,形态学上符合放线菌属
⑤单纯疱疹病毒
⑥衣原体
注释:衣原体感染在我国多见,但未列入TBS分类中,因为在细胞学涂片对此种微生物判读的敏感性和重复性存在争议,因此在判读时可提示衣原体感染,常需要通过特殊的检测方法如培养、酶-链生物免疫反应和多聚酶链式反应(PCR)鉴定。
⑦细胞形态改变与HPV感染有关(见后述归LSIL)
2.其它(见宫内膜细胞)
诊断标准:
(1)见宫内膜细胞,形态如常;
(2)年龄>40岁;
(3)出现时间在月经期后15天。
3.其它非肿瘤性所见:
(是否报告,自行选择,固定报告格式中不包括):
与下列情况有关的反应性细胞改变:
①炎症(包括典型的修复;)
②放射线治疗;
③宫内节育器(IUD);
④子宫切除术后腺上皮细胞状态;
⑤萎缩 等。
(二)上皮细胞异常
a.鳞状上皮细胞异常
⒈ 非典型鳞状细胞 (Atypical squamous cells,ASC)
⑴非典型鳞状细胞, 意义不明 (Atypical squamous cells of undetermined significance,ASC-US)包括1、HPV感染证据不足又不除外,2、不典型化生,3、不典型修复,4、放疗反应,5、角化不良细胞,6、其他刺激后细胞改变;
⑵非典型鳞状细胞,不除外高级别上皮内病变 (Atypical squamous cells,cannot exclude HSIL, ASC-H)包括①不典型不成熟化生型,②拥挤细胞片。
注:一般认为ASC报告量<筛查样本的5%
<上皮病变+恶性病变。
⒉ 鳞状上皮内病变 (Squamous Intraepithelial Lesion,SIL)
⑴低级别鳞状上皮内病变 (Low-grade squamous Intraepithelial Lesion,LSIL)包括细胞改变具有HPV细胞病理改变(非典型核周空晕细胞或称挖空细胞)和轻度不典型增生/CINⅠ; ⑵高级别鳞状上皮内病变 (High- grade squamousIntraepithelial Lesion,HSIL)包括中度不典型增生、重度不典型增生及原位癌/CINⅡ、Ⅲ;
(3)高级别鳞状上皮内病变 (HSIL),具有可疑侵袭特点。
注:偶尔在不能明确分清低级别病变与高级别病变时,可判读为“鳞状上皮内病变,不能明确分级”。 ⒊ 鳞状细胞癌 (Squamous cell carcinoma,SCC)。
b.腺上皮异常
1.非典型腺细胞(AGC-NOS)
(1)非典型性子宫颈管上皮细胞(非特异,若有特殊应注明);
(2)非典型性子宫内膜细胞(非特异,若有特殊应注明)。
2. 非典型性腺细胞,倾向于肿瘤(AGC-FN)
(1)非典型性子宫颈管上皮细胞,倾向于肿瘤;
(2)非典型性子宫内膜细胞,倾向于肿瘤。
3.子宫颈管原位腺癌(AIS)
4.腺癌(ADCA)
(1)子宫颈管腺癌;
(2)子宫内膜腺癌。
5.子宫外腺癌
(三)其他恶性肿瘤:(需具体说明)。
四、建议、备注、解释
子宫颈细胞学检查判读结果与处理原则:
NILM,建议(请)HPV(-)——1-2年复查
HPV(+) ——相应治疗后一年内复查
注:念珠菌、滴虫、单纯疱疹病毒感染及显著的炎性变化,建议(请)在治疗后复取抹片检查。
ASC-US,建议(请)HPV(-)——4-6月后复查,阴性正常追随,阳性行Col+Bio检查
HPV(+)——行Co+Bio检查或治疗后复查,阴性正常追随,阳性行
Col+Bio检查
ASC-H,建议(请)HPV(-)——行Col+Bio检查并相应处理
HPV(+)——行Col+Bio检查并相应处理
注:通常诊断为ASC-H的病例60%以上最后确认为HSIL。
LSIL,建议(请)HPV(-)——行Col+Bio检查并相应处理或4-6月后复查,TCT阴性正常追随,阳性行Col+Bio检查
HPV(+)——行Col+Bio检查并相应处理或治疗后复查,阴性正常追
随,阳性行Col+Bio检查
注:Leep不常规用于LSIL。
HSIL,建议(请)HPV(-)——行Col+Bio检查并相应处理
HPV(+)——行Col+Bio检查并相应处理
注:Bio后若仅为CINI4-6月复查,Bio确认为HSIL则行宫颈锥切
AGC-NOS建议(请)在1年内复查或建议(请)做宫颈管活检、宫内膜刮取检查。。 AGC-N,AIS, ADCA,建议(请)做宫颈管活检、宫内膜刮取检查。
临床常见几种不恰当的处理:
宫颈菜花样或溃疡样改变仍行细胞学检查
诊断性LEEP应用于CIN病理的ASCUS中
TBS描述(+)活检(-)放弃追随
TBS结果(+)而未经阴道镜检活检即手术
已做宫颈细胞学检查后未间隔一月重复检查
第二篇:TBS报告方式说明
TBS 报 告 方 式 说 明
一、 怎么样才算真正符合TBS报告方式的液基制片技术
19xx年7月全国宫颈癌防治研究协作会议制订关于细胞学涂片诊断标准的五级分类法,全国许多地区到今仍在沿用。19xx年WHO提出应用描述性报告和与CIN一致的报告系统。同年美国NCI提出Bethesda(TBS系统)报告方式,该法主要强调将涂片质量,描述性诊断及临床与细胞病理互相沟通,并引进了鳞状上皮内病变(SIC)的概念。19xx年11月全国性“宫颈/阴道细胞学诊断报告方式”研讨会建议2-3年内在全国试用TBS系统报告方式,待条件成熟后再在全国推广应用。
TBS报告核心内容:它是一种描述性诊断,包括4个部分:
? 对涂片的满意程度:满意、基本满意和不满意。
? 良性细胞改变:
1、感染:滴虫性阴道炎;霉菌性阴道炎;形态学似嗜血杆菌感
染;形态学似人乳头状瘤感染;形态学似单纯疱疹病毒感染。
2、反应性改变:炎症(包括典型修复细胞的出现);萎缩性改变
及炎症;放疗后改变;放置宫内节育器的反应及其他。
? 上皮细胞的异常改变:
1、 鳞状上皮细胞:没有明确诊断意义的不典型鳞状上皮细胞
(ASCUS);低度鳞状上皮细胞内病变(LSIL)包括CIN1;
高度鳞状上皮内病变(HSIL)包括CIN2、CIN3、原位癌;鳞
癌。
2、 腺上皮细胞:没有明确诊断意义的不典型腺上皮细胞
(SGCUS);宫颈腺癌。
? 雌性激素水平的评估:
雌性激素水平与年龄相符;雌性激素水平与年龄不相符;雌性激素水平难以评估。
TBS系统报告方式主要强调涂片的质量,对镜下所见细胞及其他有诊断价值的成分进行系统性报告及描述性诊断。现在许多商家(所谓的膜式过滤法液基细胞)为了推销自己的产品,把制片质量的优良简单地描述为只剩下上皮细胞、癌细胞、背景干净,其实这完全不符合TBS系统报告方式要求。如果在标本修理和制片过程中将中性粒细胞、淋巴细胞、霉菌等有价值的成分当成杂质统统去掉或是过滤掉,那么在TBS报告中“良性细胞改变”这项重要内容无法进行,当然由此方法制出的片子是不合格的,采用过滤膜进行工作的设备在国外已经淘汰,去掉了有诊断价值成分是方法淘汰的主要原因(滤膜微孔8微米,小于8微米的成分被过滤去除)。
标本中可以被去掉的只能是黏液、无结构的坏死退化细胞、大量红细胞、悬浮的细菌等无诊断价值的干扰成分,增加制片的清洁度。
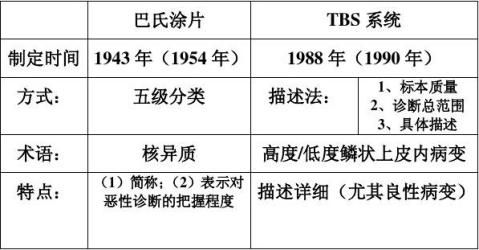
二、改良宫颈/阴道细胞学的分类及报告细则(TBS) 巴氏涂片与TBS系统回报比较表:
三、各种常见感染的阴道细胞学改变说明:
1. 滴虫性阴道炎:除见到典型及非典型滴虫外,还常常见到污垢状的滴虫背景、白细胞、退变细胞、细胞碎屑增多,上皮细胞核可见到核周空晕现象,细胞染色晦暗。
2. 霉菌性阴道炎:细胞学图像见到霉菌或孢子外,也可见到核黄素周晕现象,白细胞增加不明显。
3. 嗜血杆菌感染:除见到线索细胞》20%外,涂片背景中无阴道杆菌,且白细胞缺如,合并滴虫感染例外。
4. 单纯疱疹病毒感染:主要见于疱疹2病毒感染,感染的细胞增大,胞桨嗜碱性均匀不透明,呈毛玻璃外观,核大,多核,核彼此镶嵌,互不重叠。
5. 人乳头瘤病毒(HPV)感染:目前此种病毒的感染有明显上升趋势。鳞状上皮被HPV感染后,阴道细胞涂片上,可见到3种细胞构成:挖空细胞、角化不良细胞和湿疣外底层细胞。
? 挖空细胞:主要特征为表层和中层的细胞核周有较在空穴,环壁边缘锐利不规则,胞桨染色可呈蓝色、伊红色或双色。核大或双核,核居中或偏位,核染色质地致密深染。
? 角化不良细胞:常呈致密成片排列形式,胞桨嗜伊红或橘黄色。核稍大,圆形或梭形,核染色质固缩。
? 湿疣外底层细胞:常见化生性外底层细胞,胞桨呈双色,核稍大,染色质呈污垢状。
三、反应性细胞改变:
1、炎症反应性细胞学改变:无论何种原因引起的炎症,直接的宿主反应是细胞的退变及坏死。
? 细胞背景的改变:背景常常较脏,有大量白细胞或红细胞,浆细胞,淋巴细胞可较多,有时组织细胞或多核巨细胞也可出现。另外,背景中也可见到黏液及退化坏死的碎屑。
? 细胞的改变:细胞增大或形态轻度不规则;胞浆致密或晦暗不清晰,可有空泡、核周晕、异染或多彩性,甚至胞浆可消失出现裸核。胞核轻度增大,双核,多核或核致密固缩或碎裂。
? 细胞成分比例的改变:炎症时,涂片中外底层细胞增多,也可出现内底层细胞膜。
? 细胞的特殊形态改变:化生、修复和储备细胞。
1、化生细胞:化生是有一种类型的上皮转化为另一种类型上皮的过程。从化生组织脱落下来的上皮细胞,称为化生细胞。它分为未成熟化生细胞的成熟化生细胞。所谓未成熟化生细胞指形态多为圆形或卵圆形,与外底层细胞相似,胞浆常有小突起,胞核较大,核染色质匀细。所谓成熟化生细胞指形态多为多角形,胞浆丰富多突起,如蜘蛛状。
2、修复细胞:它是指组织在修复过程中,从再生上皮脱落下来的细胞。形态特征为细胞常以片状或团状,似合胞体式排列形式出现。细胞的排列方向一致,但不规则,胞浆边缘常有裂隙。细胞增大,胞浆丰富,可有空泡,嗜碱性染色。胞核增大,核仁明显,核膜增厚,
染色质呈细颗粒状。
3、储备细胞:在柱状上皮的底层,有一层具有分化潜能的幼稚细胞,称为储备细胞。形态特征为细胞很小,呈卵圆形或低柱状,常成群排列,边界不清,胞浆少呈多角形,嗜碱,含细小空泡。泡核大,可有皱褶或纵沟,染色质匀细。
? 萎缩性改变及炎症:绝经后卵巢功能的减退因人而异,宫颈细胞学涂片不一定表现为萎缩性改变。典型的萎缩性图像以嗜碱性外底层细胞多见。也可见到嗜酸性外底层细胞。合并炎症时,背景中伴有大量白细胞、组织细胞及黏液和杂菌。核呈退性改变,核增大,核固缩,核碎裂,核溶解均可出现。
? 放置宫内节育器后的改变:在子宫内可产生异物效应,导致子宫内膜腺上皮及子宫颈管柱状上皮细胞膜的反应性改变。细胞学涂片常见的表现为特异性炎症。有时可见到不典型的腺上皮细胞及怪异状细胞,需与腺癌相区别。
? 放疗后的细胞学改变:放射线对良性细胞及恶性细胞,均能产生明显的影响,其改变基本相似。主要有下形态改变:细胞明显增大,核浆比正常,胞浆及胞核呈比例增大;可出现怪异细胞;胞浆内空泡可很大也可很小,有时染多彩性;核黄素大小不一,多核或双核多见。
四、鳞状上皮细胞的异常改变
? 没有明确诊断意义的不典型鳞状上皮细胞(ASCUS)的形态改变:细胞没有典型的良性结构或恶性结构改变;细胞形态多样,或大
或小,或呈片或散在;胞浆以嗜碱性为主,也可嗜酸性;核大。比正常中层细胞膜核大2--2.5倍,核浆比轻度增加;核轮廓光滑规则,可见双核,核轻度深染,染色质分布均匀。
另外ASCUS也可包括以下几种不典型的细胞:诊断HPV证据不足,但不能排除者;不典型化生细胞;不典型修复细胞;角化不良细胞;不典型萎缩细胞。
ASCUS的临床意义:可能与炎症有关(3-6个月复查);与化学刺激有关(3-6个月复查);与宫内节育器有关(3-6个月复查);与抹片采取固定不好有关(3-6个月复查);可能有癌前病变,但异常细胞程度不够标准。
? 宫颈上皮内瘤变(CIN):由于中度不典型增生和原位癌无明显界限,所以有学者将不同程度的不典型增生和原位癌统称为宫颈上皮内瘤变(CIN)。分1级(轻度)不典型增生,为CIN1;2级(中度)不典型增生,为CIN2;3级(重度)不典型增生及原位癌,为CIN3。CIN作为子宫颈鳞状上上以病变相互交流的名称,CIN的概念表明病人子宫颈上皮有异常,但一般不能根据临床症状分级。
CIN与非典型增生、原位癌的替代关系:
LSIL CIN1:轻度不典型增生
HSIL CIN2:中度不典型增生
CIN3:重度不典型增生----原位癌。
1、低度鳞状上皮内病变(LSIL//CIN1)的细胞学改变:
形态描述如下:细胞单个散在或片状排列,细胞边界清楚可见;以中表层细胞为主,胞浆嗜酸性;核增大,比正常中层细胞核至少大3倍;核大小形态中度不一致,双核或多核常见;核膜清晰可见或模糊不清;核深染,染色质均匀;核仁少见或不明显。核周空穴细胞,不典型空穴细胞,细胞改变符合HPV感染,包括在LSIL内。
2、高度鳞状上皮内病变(HSIL//CIN2//CIN3//原位癌):
形态描述如下:细胞大小比LSIL小,常常单个散在或成片或像合胞体样排列;大多胞浆嗜碱性,偶见嗜酸性;核大,核浆比明显增大;见有不规则核轮廓;核深染明显,染色质细颗粒状或块状,但分布均匀;核仁常常不明显。
? 鳞状细胞癌:细胞学分型标准介绍如下:
1、非角化型鳞状细胞癌:
形态描述如下:细胞单个散在,或成团,成片或合胞体样排列;细胞大,以大细胞及中间细胞为主,也可见小细胞,偶尔可见到怪异状细胞;胞浆多嗜碱性,也可混有角化型细胞;胞核明显增大,染色质增多粗,颗粒状,分布不均,可出现块状;核浆比明显失比;核轮廓不规则;核仁明显。
2、角化型鳞状细胞癌:
形态描述如下:细胞多为散在或松散排列,也可有片状排列,偶可见到角化珠;癌细胞大小不一,形态多样,怪异状细胞多见;胞
浆通常嗜酸性或嗜橘红色,也可混有嗜碱性癌细胞;核大小形态多种多样,染色质呈粗颗粒状,固缩状,块状,分布不均匀;核仁较少见。
3、小细胞型鳞状细胞癌:
形态描述如下:细胞多呈松散的片状排列,很少单个孤立存在;细胞小,呈圆形或卵圆形;胞浆少,通常嗜碱性;胞核大,核浆比明显失比,核深染,有粗颗粒状染色质,核轮廓不规则;核仁不明显。
五、柱状上皮细胞的异常改变:
? 没有明确诊断意义的不典型腺上皮细胞(AGCUS)。 1、来源于宫颈管细胞的AGCUS:
形态描述为:细胞常呈片状排列,轻度大小不等;核大,比正常宫颈管细胞大3-5倍;胞核大小不一致;细胞核轻度深染;核仁常常可见。
2、来源于宫内膜的AGCUS:
形态描述为:细胞常成群或呈团出现,边界不清;细胞核轻度增大,轻度深染;核仁不明显;
? 宫颈腺癌:
形态描述为:细胞排列的特征为片状,条索状或假复层状,花团状或放射状结构;胞浆通常嗜碱性,也可嗜酸性;细胞核增大拥挤,染色质呈粗颗粒状;核仁明显或多核仁。
? 子宫内膜腺癌:
形态描述为:涂片背景常显示高雌激素影响水平;细胞常成团出
现,相互重叠,也可单个散在,松散排列;胞浆少嗜碱,常见空泡;细胞核以分化程度不同,大小相差悬殊;核染色质深,结构不清;核仁不明显。
? 子宫外腺癌:
子宫外的腺癌细胞,很少出现在阴道细胞涂片上,有时可以见到来自卵巢癌脱落的癌细胞,卵巢癌通常心肝浆液性乳头状囊腺癌多见,其细胞形态与子宫腺癌细胞相似,一般癌细胞呈卵圆形团块或乳头团块出现。胞浆少,可有空泡,胞核多贴边排列,恶性核结构,多伴有清洁,高雌激素影响的涂片背景。
福建安信生物科技有限公司整理 20xx年8月6日
