人体寄生虫学
声明:溶组织性阿米巴、鞭毛虫、疟原虫,蚊、蝇,蠕形螨都没有总结,大家自己看课本。
名词解释
寄生关系:两种生物生活在一起,一方受益,另一方受害。
寄生虫:暂时或永久性的生活在另一种动物的体内或体表,以对方为居住场所,从对方获取营养维持自己的生命活动,并使对方造成损害的低等动物。(即寄生关系中获利的低等动物。)
宿主:被寄生虫寄生并遭到损害的人或动物。分为终宿主、中间宿主、转续宿主、保虫宿主等。
转续宿主:某些寄生虫幼虫不能侵入非正常宿主,不能发育为成虫,但此幼虫若有机会再进入正常终宿主,仍可发育为成虫,这种非正常的宿主称为转续宿主。
生活史:指寄生虫完成一代的生长、发育和繁殖的全过程及其所需要的外界环境。
机会致病性寄生虫:某些寄生虫在人体内寄生处于隐性感染的状态,即不引起临床表现,又不被常规的检测方法检出,当宿主的免疫功能受损时,它们的增殖力和致病力大为增强,导致宿主致病甚至死亡。这种寄生虫称之。(粪类原线虫、兰氏贾第虫、弓形虫、隐孢子虫、肺孢子虫)
感染阶段:寄生虫生活发育史过程中,可分为多个发育阶段,其中能侵入人体且能继续生存定居及发育繁殖的阶段,称之。
寄生虫感染:寄生虫侵入人体能生活或长或短一段时间,若不引起明显的临床表现,这种现象称之。
带虫者:人体感染寄生虫后并不出现明显的临床症状和体征,这些人称带虫者。
隐性感染:指人体感染寄生虫后,既没有明显的临床表现,又不被常规的检测方法检获病原体的一种寄生现象。
幼虫移行症:指一些蠕虫幼虫侵入非正常宿主后,不能发育为成虫,但这些幼虫可以在体内长期存活并移行,引起局部或全身性病变。
异位寄生:有些寄生虫在常见的寄生部位以外的组织或器官内寄生,这种寄生现象称之。
免疫逃避:寄生虫与宿主长期相互适应过程中,某些寄生虫产生了逃避宿主免疫攻击的能力,在宿主体内繁殖或长期生存的现象。
传染源:带有寄生虫排离阶段的病人、带虫者和保虫宿主的总称。
原虫:能寄生在人体的、个体微小、结构简单,但具有能独立完成全部生命活动的一整套完整的生理功能的单细胞真核动物。
医学节肢动物:节肢动物中有些种类通过寄生和传播病原体等方式危害人类健康,这类有医学重要性的节肢动物称为医学节肢动物。
机械性传播:病原体附着与节肢动物体内、外,不经过发育或繁殖即能感染人体,这种传播方式称之。
生物性传播:病原体必须现在适宜的节肢动物体内生长、发育,其形态或数量发生了改变后,才能感染人。
完全变态:生活史包括卵、幼虫、蛹及成虫四个时期,各个时期的形态与生活习性完全不同。
不完全变态:生活史过程中有一个若虫其,若虫的形态、生活习性与成虫相似,仅体小,性器官未成熟。
龄:在昆虫胚后发育过程中,幼虫或若虫通常需要蜕皮数次,两次蜕皮之间的虫态称为龄。它所对应的发育时间称为龄期。幼虫发育为蛹的过程称为化蛹。成虫从蛹皮中脱出的过程称为羽化。
蛆蝇病:蝇类幼虫寄生于人和动物的资组织或器官而引起的疾病。
蠕虫:能寄生在人体的借肌肉伸缩作蠕形运动的多细胞无脊椎软体动物。
第二篇:人体寄生虫学重点知识总结
第一篇 总论
人体寄生虫学:研究人体寄生虫的形态结构、生活习性和生存繁殖规律,阐明与人体及外界因素相互关系的科学。 范 畴
医学蠕虫学 医学原虫学 医学节肢动物学 十大热带病:疟疾、血吸虫病、丝虫病(淋巴、盘尾)、利什曼病、锥虫病(非洲、美洲)麻风、结核、登革热。(展示相关疾病的图片,给同学们做一些病例介绍。)
五大寄生虫病:疟疾,血吸虫病,丝虫病,黑热病,钩虫病 寄生与寄生关系
共生:两种不同的生物形成的互相依赖,互相联系的共同生活现象。
共栖(commensalism):一方受益,另一方既不受益也不受害。
互利共生(mutulism):双方互相依靠,彼此受益。 寄生(parasitism):一方受益,另方受害,受害者提供营养物质和居住场所给受益者。受益者称为寄生物,受害者称为宿主。 寄生虫及其类型 根据寄生性质,可分为:
1、专性寄生虫:营寄生生活,如疟原虫。 2、兼性寄生虫:多营自由生活,某种情况下可营寄
生生活。
3、机会致病寄生虫:通常处于隐性感染状态。当宿主免疫功能低下时出现异常增殖并致病。 根据寄生部位,可分为:
1、体内寄生虫:寄生于宿主器官或组织细胞内 2、体外寄生虫:寄生于体表。 宿主及其类型
宿主(host):被寄生虫所寄生的人或动物。 终宿主(definitive host):成虫或有性生殖阶段寄生的宿主。
中间宿主(intermediate host):幼虫或无性生殖阶段寄生的宿主。
储蓄宿主或保虫宿主(reservoir host):作为人体寄生虫病传染来源的受染脊椎动物。
转续宿主(transport host):含有滞育状态寄生虫幼虫的非适宜宿主。 寄生虫与宿主的相互作用 一、寄生虫对宿主的作用
(1)夺取营养:夺取营养物质致宿主营养损耗,抵抗力降低。
(2)机械性损伤:造成组织损伤或破坏(移行、吸附、阻塞、压迫等损害)
(3)毒性与免疫损伤:分泌物、排泄物及代谢产物引起组织损害或诱发超敏反应。 二、宿主对寄生虫的作用
(一)非特异性免疫(先天性免疫):
先天抵抗作用:皮肤、粘膜和胎盘的屏障作用,淋巴系统和补体系统的防御作用 (二)特异性免疫(获得性免疫):
1、消除性免疫:获得性免疫既可清除体内寄生虫又能完全抵抗再感染。如皮肤利什曼病。
2、非消除性免疫:产生获得性免疫,但体内寄生虫未被完全清除,而仅表现为在一定程度上能抵抗再感染。
带虫免疫-疟疾感染、伴随免疫-血吸虫感染 (三)免疫逃避:寄生虫逃避宿主免疫力攻击而继续生存的现象。原因主要涉及解剖位置隔离、表面抗原改变、抑制或破坏宿主的免疫应答。 寄生虫病的流行与防治 一、流行的基本环节:
传染源:寄生虫病患者、带虫者和保虫宿主 传播途径:感染阶段的寄生虫病原侵入人体的途径。途径和方式主要有: 经口感染--食物、水 经皮肤感染--水、土壤 经媒介昆虫感染--叮咬、吸血 其它:接触、胎盘血、吸入、输血 易感人群:缺乏免疫力或免疫力低下的人。 二、寄生虫病的流行特点:
1、地方性:某种疾病在某一地区经常发生,无需自外地输入。
2、季节性:由于温度、湿度、雨量、光照等气候条
件对寄生虫及其中间宿主和媒介节肢动物种群数量的消长产生影响,因此寄生虫病的流行往往呈现明显的季节性。
3、自然疫源性:有些人体寄生虫病可以在人和动物间自然的传播,这些寄生虫病称人兽共患寄生虫病。 不需要人的参与而存在于自然界的人兽共患寄生虫病具有明显自然疫源性。 三、寄生虫病的防治原则: (1)消灭传染源 (2)切断传播途径 (3)保护易感人群
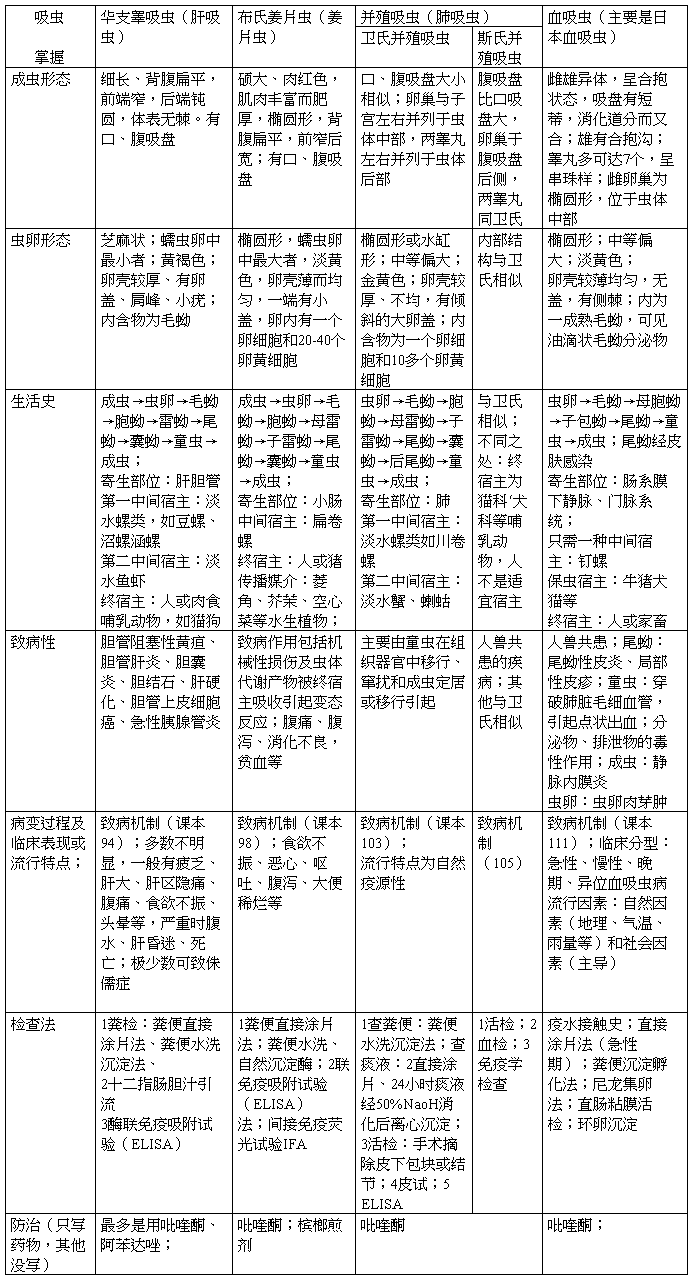
第二节 华支睾吸虫
华支睾吸虫又称肝吸虫,成虫寄生于人体的肝胆管内,引起华支睾吸虫病,又称肝吸虫病。 形 态
成虫:虫体狭长,背腹扁平,半透明,前窄后钝圆,呈葵花子状,10-25mm X 3-5mm。雌雄同体。 虫卵:黄褐色,上端较窄,后端钝圆,形似芝麻或灯泡状,为体积最小的蠕虫卵。有明显的卵盖,其周有肩峰,下端有一小逗点状突起,卵内含一毛蚴。 生活史
成虫:寄生于人或哺乳动物的肝胆管 感染阶段:囊蚴; 感染途径:误食;
中间宿主:
豆螺--第一中间宿主
淡水鱼虾(麦穗鱼)-第二中间宿主 终末宿主:人、猫、狗。 致 病
1.肝脏受损(次级胆管)
成虫的机械刺激、分泌物、代谢产物使胆管阻塞,胆汁淤积,致胆管炎、胆囊炎或阻塞性黄疸。重者引起(胆汁型)肝硬化。长期损伤可引起肝胆管上皮癌。 2.临床表现: 轻者:肝肿大;
急性期(重度):过敏反应和消化症状(发热、胃痛、食欲不振、乏力、腹胀、肝区痛等)。
慢性期:消化系统的症状为主,疲乏、上腹不适、食欲不振、厌油、消化不良、腹痛、腹泻、肝区隐痛、头晕、消瘦等。
晚期:肝硬化、腹水,甚至消化道大出血、肝昏迷而死亡。
儿童:症状重,死亡率高。营养不良、贫血、低蛋白血症、浮肿、肝肿大(肝硬化)和发育障碍(侏儒症)。 诊 断
1.病原学检查:检获虫卵是确诊依据。 涂片法:直接涂片法、 定量透明法 集卵法:漂浮集卵法、沉淀集卵法
粪检阴性时,十二指肠引流胆汁查虫卵 2 .免疫学检查:
间接血凝试验(IHA)和酶联免疫吸附试验(ELISA)是比较理想的方法。 流 行 1.分布:亚洲
2.传染源:病人、带虫者和保虫宿主 3.流行因素: 粪便污染水源
一、二中间宿主同栖同一水体 食生或不熟淡水鱼虾(最关键因素) 防 治
防治原则:卫生+粪管+灭螺 治疗:吡喹酮(首选)、阿苯哒唑
第三节 布氏姜片虫
布氏姜片虫简称姜片虫,也叫肠吸虫,是寄生人体小肠中的一种大型吸虫,也是人类最早认识的寄生虫之一。主要分布于亚洲,又称亚洲大型吸虫。 形 态
1. 成虫:硕大,肉红色,长椭圆形,肥厚,背腹扁平,似姜片。长20-75mm,宽8-20mm。腹吸盘(漏斗状)大于口吸盘4-5倍,肠支呈波浪状,睾丸两个,高度分支,珊瑚状,卵巢分支,子宫盘曲在卵巢和腹吸盘之间。卵黄腺发达,分布于虫体两侧,生殖孔位于腹吸盘前缘。
2. 虫卵:体积最大,长椭圆形,是寄生人体最大的蠕虫卵。淡黄色,卵壳薄而均匀,不明显的小盖,卵内含一个卵细胞或数十个卵黄细胞。 生活史 1.中间宿主:
扁卷螺:第一中间宿主
菱角、荸荠、茭白:第二中间宿主 2.终宿主: 人、猪(保虫宿主) 3.寄生部位:人或猪的小肠 4.感染阶段及途径:囊蚴经口误食 致 病
成虫以其发达的吸盘吸附于肠粘膜,致粘膜坏死、脱落,肠粘膜发生炎症、点状充血、水肿以致形成局部溃疡和脓肿,影响消化、吸收功能。 症状:轻度感染者间或有轻度腹痛、腹泻。 中度感染者常出现腹痛、腹泻或腹泻与便秘交替出现,甚至发生肠梗阻。
重度感染者可出现精神萎靡、低热、消瘦、贫血、腹水,甚至发生衰竭、死亡
儿童还可出现智力减退和发育障碍,甚至出现侏儒症。 诊 断 病原学检查 :
检查粪便中虫卵是确诊姜片虫感染的主要方法。 一般采用粪便直接涂片法查虫卵。对涂片检查阴性者,再用浓集法检查以提高检出率。
流行及防治
传染源:患者、带虫者和保虫宿主(猪) 原因:1)粪便污染水体
2)生食含有囊蚴的水生植物而感染
预防:加强粪管+不食生+不用含活囊蚴的饲料喂猪+消灭扁卷螺
治疗:吡喹酮(首选药物)
第五节 卫氏并殖吸虫
卫氏并殖吸虫是人体并殖吸虫病的重要病原体,在肺部形成囊肿为主要病变,主要症状有烂桃样血痰和咯血。 形 态
成虫:外形椭圆,虫体肥厚,背侧稍隆起,腹面扁平,活体呈红褐色。口、腹吸盘大小相似,消化器官包括口、咽、食管及两弯曲的肠支。肠支以盲端终。卵巢与子宫并列于腹吸盘之后,两睾丸分支如指状,并列于虫体后1/3处。
虫卵:金黄色,椭圆形,前端稍突,后端稍窄,有扁平卵盖,卵壳厚薄不匀,后端往往增厚,卵内含1个卵细胞和10多个卵黄细胞。 生 活 史 1. 中间宿主: 第一中间宿主―川卷螺 第二中间宿主―溪蟹、?蛄
2. 终宿主:人、犬、猫、猪、狼等。
3. 寄生部位:肺
4. 感染阶段及途径:囊蚴、经口食入。 致 病
危害:童虫在组织器官中移行、窜扰和成虫定居 临床分期:急性期和慢性期 1.急性期:食囊蚴后出现。
童虫若进入腹腔可引起混浊或血性积液; 进入腹壁可致出血性或化脓性肌炎;
侵入肝脏,肝表面呈“虫蚀”样(纤维蛋白附着);穿过肝脏时,表面呈针点状小孔;
若穿行于横隔、脾,可形成点状出血、炎症。 临床表现:
轻者:食欲不振、乏力、腹痛、腹泻、低烧等 重者:全身过敏反应、高热、腹痛、胸痛、咳嗽、气促、肝肿大并伴有荨麻疹。 2.慢性期:虫体进入肺部引起。
脓肿期:虫体移行引起组织破坏、出血及继发感染。病变处呈窟穴状或隧道状,内有血液,炎性渗出,病灶四周产生肉芽组织形成薄膜状囊壁
囊肿期:渗出性炎症,大量细胞浸润、聚集、死亡、崩解、液化,脓肿内充满赤褐色果酱样液体 纤维疤痕期:囊肿内容物通过支气管排出或吸收,肉芽组织充填,纤维化,最后形成疤痕
表现:胸肺型、腹型、皮下包块型、脑脊髓型等 胸肺型:最常见。咳嗽、胸痛、咳出果酱样或铁锈色血痰等为主要症状。
腹型:虫体穿过肠壁在腹腔及各脏器间游窜,出现腹痛(隐痛,部位不固定)、腹泻、大便带血等。偶致腹膜炎,出现腹水;肝损害或肿大。 诊 断
病原学检查:痰或粪便找到虫卵、摘除的皮下包块中找到虫体可确诊。
免疫学检查:ELISA法普遍使用
X线及CT检查:适用于胸肺型及脑脊髓患者。 流 行
分布:亚洲、非洲、南美洲,国内26个省、市、自治区
传染源:能排出虫卵的人和肉食类哺乳动物 流行因素:
生吃或半生吃溪蟹、喇蛄(主要原因) 生饮含囊蚴的水
一、二中间宿主一起栖息于山区、丘陵的小河沟、小山溪中,故本病多见于丘陵或山岳地带 防 治
1.宣传教育,不生吃或半生吃溪蟹、?蛄及其制品,不饮生水。 2.首选药物:吡喹酮
第六节 日本血吸虫
血吸虫也称裂体吸虫,寄生于人体的主要有六种: 日本血吸虫(S. japonicum) 曼氏血吸虫(S. mansoni)
埃及血吸虫(S. haematobium) 间插、湄公和马来血吸虫
在我国仅有日本血吸虫一种。寄生于人体肠系膜下静脉内,可致血吸虫病 形 态 成虫:
雌雄异体,圆柱形,雌雄虫合抱。 有发达口、腹吸盘,
雄虫:粗短,乳白色,背腹扁平,腹吸盘以下形成抱雌沟。
雌虫:细长,前细后粗,呈灰褐色,居抱雌沟内。 虫卵:椭圆形,淡黄色,卵壳薄,无卵盖,有一小棘,壳周附残留物。内含毛蚴。毛蚴和卵壳间可见可溶虫卵抗原(大小不等的圆形或椭圆形的油滴状毛蚴分泌物)。 生活史 中间宿主:钉螺 终宿主:人、牛。 寄生部位:
成虫―门静脉、肠系膜静脉 虫卵―肝、肠 感染阶段及途径:尾蚴经皮肤侵入 致病和临床表现
急性血吸虫病:发热、肝脾肿大、肝区压痛;食欲减退、恶心、呕吐、腹痛、腹泻、粘液血便或脓血便等;呼吸系统多表现为干咳,有气促、胸痛。 慢性血吸虫病:小量多次感染,机体获得一定的免
疫力,隐匿型患者一般无症状;有症状的患者主要表现为出现间歇性慢性腹泻或慢性痢疾。肝肿大,无压痛。 诊 断 1.病原学检查:
直接涂片查虫卵--重感染病人和急性感染者(检出率低)
尼龙袋集卵法:适于大规模普查。 毛蚴孵化法和定量透明法
直肠粘膜活组织检查--慢性尤其是晚期血吸虫病患者(粪便查找虫卵有困难)
2 .免疫学检查:皮试、酶标、环卵沉淀等 流行与防治
1.流行因素:长江流域及以南地区。 2.传染源:病人及保虫宿主(病牛)
3.传播途径:含血吸虫卵的粪便污染水源、水体中存在钉螺和人群接触疫水
4.疫区类型:平原水网型、江湖洲滩型、山区丘岭型。 5.防治:
1)消灭传染源:吡喹酮为首选治疗药物; 2)切断传播途经:消灭钉螺(药物为氯硝柳胺);加强粪便管理;安全供水;
3)保护易感者:加强健康教育,做好个体防护
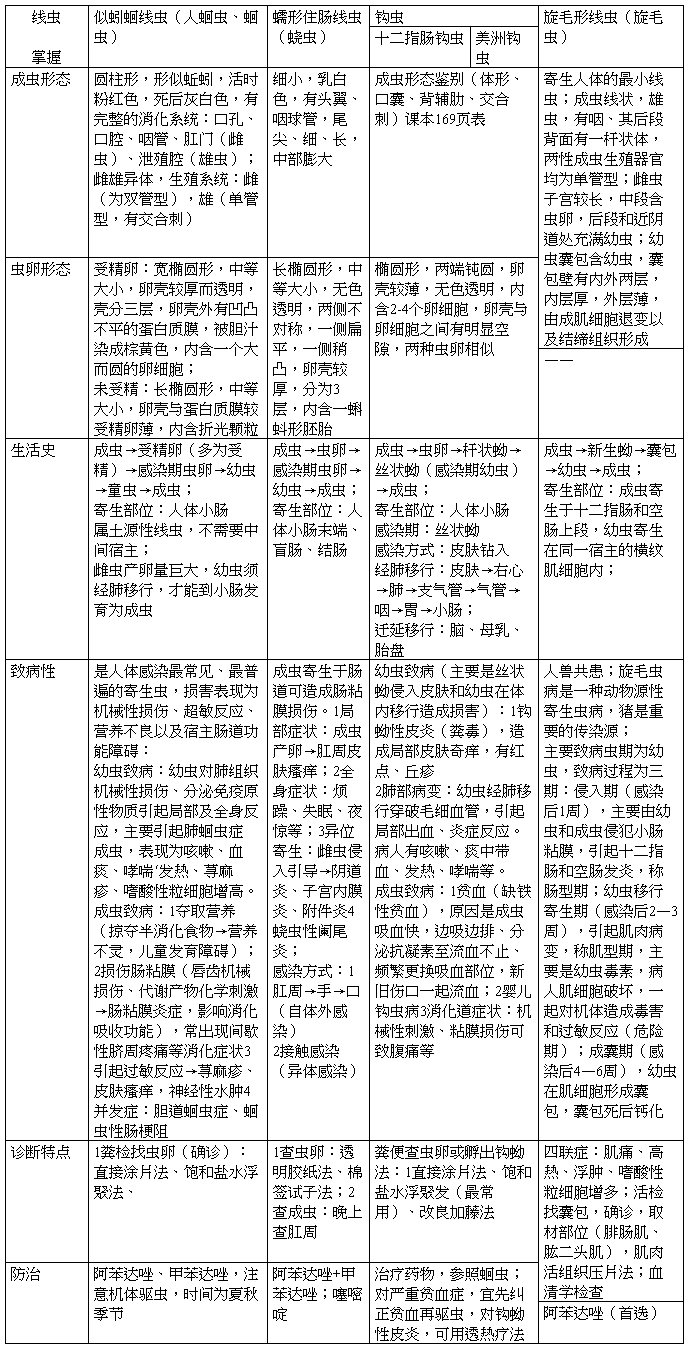
第十五章 线虫
第一节概 论
线虫隶属于线形动物门的线虫纲,因虫体呈圆柱形而得名,见于水和土壤中,绝大多数营自生生活,少数营寄生生活。可寄生于人体并导致疾病的线虫主要有蛔虫、蛲虫、钩虫、丝虫、旋毛虫等。 形 态
1.成虫:圆柱状或线状,两侧对称,虫体细长,不分节,雌雄异体,雌虫大于雄虫。体壁与消化道之间的腔隙无上皮细胞,无体腔膜覆盖,称原体腔或假体腔。腔内充满液体,是物质交换的介质。由于流体静力学原理,对于保护内部器官和虫体的运动、排泄等功能起重要作用。 1)体壁
2)消化系统:线虫的消化管完整,由口孔、口腔、咽管、中肠、直肠和肛门组成。 3)生殖系统:细长、弯曲的管状结构。
雄性生殖器官为单管型,由睾丸、输精管、储精囊、射精管组成,通入泄殖腔,泄殖腔背面伸出交合刺1~2根。
雌性生殖器官是双管型,有两套卵巢、输卵管、受精囊、子宫,两个排卵管汇合通入一个阴道,开口于虫体腹面的阴门。
4)神经系统:咽部神经环是中枢。
5)排泄系统:位于虫体两侧皮下层,各有1条排泄管纵贯虫体,有横管相连,横管中央有一小管通至排泄孔。
2.虫卵:一般为卵圆形,无卵盖。卵壳多为黄色、棕黄色或无色。
卵黄膜或受精膜(外层):薄
卵壳 壳质层(中层):较厚,抵抗机械压力 脂层或蛔甙层(内层):薄,调节渗透压
虫卵从人体排出后,虫卵内细胞的发育程度因种而异:单个或数个卵细胞,胚胎期幼虫或幼虫。 生活史
线虫的基本发育过程为: 虫卵 幼虫 成虫
虫卵的发育需要适宜的条件;幼虫发育的显著特征是蜕皮(4次)。
土源性:无中间宿主 直接发育型 (肠道) 生物源性:需中间宿主 间接发育型(组织) 致 病
线虫对人体的危害程度与虫种、寄生虫数量、发育阶段、寄生部位、虫体的机械和化学刺激以及宿主的营养及免疫状态等因素有关。
幼虫:幼虫进入宿主体内并在宿主体内移行造成相应的组织或器官损害。(钩、蛔、旋)
成虫:在寄生部位因摄取营养、机械性损害和化学性刺激以及免疫病理反应等可致宿主营养不良、细胞损伤、出血、炎症等病变。 第二节 似 蚓 蛔 线 虫
似蚓蛔线虫简称蛔虫,是人体内最常见的寄生虫之一。成虫寄生于人体小肠,可引起蛔虫病。
形 态 成虫:
为体型最大的肠道寄生线虫,长圆柱形,似蚯蚓,活体时呈粉红色,死后呈灰白色。头部较尖细,尾部较钝圆。口孔位于虫体顶端,有3个呈品字形排列的唇瓣包绕,内有细齿。雌虫生殖系统双管型,尾端钝圆,雄虫尾端生殖系统为单管型,尾端向腹面卷曲,具交合刺一对。 虫卵:
受精卵:宽椭圆,卵壳厚(受精膜、壳质层和蛔甙层)。光镜下仅见厚而均匀的壳质层。卵壳外有一层蛋白质膜,凹凸不平,棕黄色。卵壳内有大而圆的卵细胞,与卵壳间常见新月形空隙 生活史
蛔虫属土源性线虫,生活史不需要中间宿主,属直接发育型。
感染阶段:感染性虫卵 感染途径:经口误食 成虫寄生:小肠 幼虫移行:肺 致 病
幼虫致病:大量幼虫移行,穿破毛细血管入肺泡,导致蛔虫性支气管肺炎,表现为咳嗽、胸闷、哮喘、荨麻疹等。1-2周消失。痰液:嗜酸性粒细胞 幼虫 成虫致病:主要致病阶段。
1.掠夺营养和破坏肠粘膜,影响吸收:食欲差、恶
心呕吐、间歇性腹痛(脐周围)。儿童有神经精神症状:惊厥、夜惊、磨牙等
2.过敏反应:荨麻疹、瘙痒、结膜炎等
3.常见的并发症:胆道蛔虫病(最常见)、蛔虫性肠梗阻、胰腺炎、阑尾炎等,可致肠穿孔。 诊断
常用粪便直接涂片法查虫卵或虫体。饱和盐水浮聚法或沉淀法效果更好。 流 行
蛔虫的流行与经济条件、生产方式、生活水平以及文化水平和卫生习惯等社会因素有关。尤在温暖、潮湿和卫生条件差热带和亚热带地区,人群感染普遍。 防治
1.进行卫生宣教 :普及卫生知识,纠正不良生活习惯和行为,防止食入蛔虫卵,减少感染机会。 2.加强粪便管理和无害化处理:改善环境卫生,用无害化处理的粪便施肥。
3、消灭苍蝇和蟑螂,切断传播途径
4、药物治疗:治疗患者及带虫者,阿苯达唑、甲苯达唑等。急腹症应及时抢救治疗。 第四节 蠕形住肠线虫
蠕形住肠线虫又称蛲虫,本虫呈世界性分布,儿童感染较为普遍可以引起蛲虫病。 形 态
成虫:细小,乳白色,线头样,有头翼和咽管球(咽
管末端膨大呈球形)。口孔位于顶端,周围有三个小唇瓣。雌虫中部膨大,尾端长而尖细,生殖系统为双管形。雄虫尾部向腹面卷曲,生殖系统为单管型,在交配后即死亡.
虫卵:无色透明,长椭圆形,大约50-60 x 20-30 微米,一侧较平,一侧稍凸,卵壳厚,分三层,由外到内为蛋白质膜、壳质层及脂层,内含一卷曲蝌蚪期胚胎幼虫。 生 活 史
异位寄生:阴道、子宫、尿道、腹腔等。 成虫寄生部位:盲肠、结肠及回肠下段
感染阶段:感染性虫卵(肛周皮肤 发 育6小时左右)
感染途径: 肛门―手―口 成虫寿命: 1月左右 致 病
皮肤瘙痒:雌虫在肛周爬行、产卵刺激肛门及会阴部皮肤所致。患者烦躁不安、失眠、食欲减退、夜间磨牙、消瘦。
肠粘膜损伤:轻-无症状;重-营养不良和代谢紊乱。 异位寄生:蛲虫性阑尾炎、泌尿生殖系统炎症等。 实 验 诊 断
虫卵:采用透明胶纸法或棉签拭子法在肛周收集虫卵是最好的实验诊断方法,应在清晨排便前或洗澡前进行。
成虫:患儿睡后在肛周附近检获雌虫也可确诊,一
般在入睡1~3小时后进行。 流行与防治
世界性,城市高于农村 ,集体生活的儿童感染率高。(生活史简单,虫卵发育迅速,感染期虫卵抵抗力强)
传染源:有蛲虫感染的人。
感染方式:肛门-手-口的自体外重复感染 通过虫卵污染玩具、用具间接经口感染 吸入空气尘土上的虫卵而感染。
讲究个人公共卫生,教育儿童养成良好的卫生习惯。定期烫洗被褥,用碘液清洗玩具1小时 常用药物:阿苯达唑、甲苯达唑、噻嘧啶
第五节 十二指肠钩口线虫和美洲板口线虫 钩虫是钩口科线虫的统称,发达的口囊是其形态学特征。寄生人体的钩虫主要有:十二指肠钩口线虫和美洲板口线虫。成虫寄生于小肠中,以血液为食,造成人体的慢性失血,引起钩虫病。 形态 成虫
虫体细小,长约1cm,活时半透明,肉红色,死后灰白色。
前端较细,背侧弯曲,有口囊(内有齿) 尾端 雌虫圆锥形,十二指肠钩虫-尾刺
雄虫膨大形成交合伞,内有肌肉性状的辐肋支持。细长可伸缩的交合刺1对
虫卵
形态:椭圆形,壳薄 ; 颜色:无色透明;大小:56~76μm×36~40μm;内含物:多个卵细胞,卵壳与细胞间有空隙。 生活史
感染阶段:丝状蚴(感染期幼虫) 成虫寄生:小肠
幼虫移行:肺钩蚴的迁延移行:十二指肠钩虫幼虫进入小肠前暂停发育,滞留于组织中,经过一段时间后进入肠腔 致 病 幼虫:
1.钩蚴性皮炎(粪毒):丝状蚴侵入皮肤数十分钟,局部出现针刺、烧灼和奇痒感,见充血斑点或血疹,继而见小出血点、丘疹或小疱疹,即钩蚴皮炎。抓破后继发细菌感染,多见于足趾、足背、手背、手指间的皮肤。
2.肺部病变:幼虫移行至肺,穿破微血管进入肺泡时,引起局部出血及炎症病变。患者阵发性咳嗽、血痰及哮喘,甚至大量咯血,畏寒、发热等,重者剧烈干咳和哮喘发作(1-2周) 成虫:
1、贫血:钩虫对人体最主要的危害。 慢性失血的原因: ①自身吸血,边吸边排
②分泌抗凝素,致使粘膜伤口渗血
③常更换咬附部位,新旧伤口不断渗血 ④虫体活动造成组织、血管损伤 性质:低色素小细胞型贫血
症状:皮肤蜡黄、粘膜苍白、眩晕乏力,心慌气促、贫血性心脏病、劳动能力减弱。妇女停经、流产等。 2、消化道病变和异嗜症 3、婴儿钩虫病 诊 断 1、病原诊断 直接涂片法 饱和盐水浮聚法 钩蚴培养法 痰液涂片查钩蚴 2、免疫诊断 流 行
1.分布:广泛分布流行 十二:温带型,北方多见
美洲:亚热带及热带型,南方多见 大部分地区混合流行。 2.流行因素:
传染源:患者和带虫者
疫土:存在有感染期幼虫的土壤。人与疫土接触而感染。
食生菜、种水稻可致钩虫感染。 钩虫感染率最高的是半农半商的菜农
第八节 丝虫
丝虫是由吸血昆虫传播的一类线虫。人体寄生的丝虫在我国仅有班氏吴策线虫(班氏丝虫)和马来布鲁线虫(马来丝虫)两种,由蚊传播,成虫寄生在淋巴系统,引起淋巴丝虫病。班氏丝虫的危害较马来丝虫严重。 形 态
成虫:两种丝虫成虫形态相似。乳白色,细长光滑。雄虫尾端向腹面卷曲2-3周,生殖系统单管型。雌虫大于雄虫,尾端钝圆,生殖系统双管型,子宫内成熟虫卵壳薄而透明,内含卷曲幼虫。阴门处幼虫伸直,卵壳伸展为鞘膜包被于幼虫体表,此幼虫称为微丝蚴。雌虫为卵胎生,直接产微丝蚴。 微丝蚴:细长,头端钝圆,尾端尖细,外被鞘膜,体内有圆或椭圆形体核,前端无体核处称头间隙。两种微丝蚴的结构鉴别要点:体态、体核、尾核、头间隙
感染期幼虫:又称丝状蚴,寄生于蚊体内。虫体细长,活跃。班氏丝状蚴平均长1.617mm,马来丝状蚴平均长1.304mm。 班氏与马来微丝蚴形态鉴别
班氏微丝蚴 马来微丝蚴
体态
柔和,弯曲较大 硬直,大弯上有小弯
头间隙(长:宽) 较短(1:1或1:2) 较长(2:1) 体核
圆形或椭圆形,各核分开,排列整齐,清晰可数 椭圆形,大小不等,排列紧密,常互相重叠,不易分清 尾核 无
有2个,前后排列,尾核处角皮略膨大 生活史
感染阶段:丝状蚴 感染途径:经皮肤 成虫寄生:淋巴管和淋巴结
马来丝虫 上、下肢浅部淋巴系统,以下肢为多 班氏丝虫 浅表淋巴系统和深部淋巴系统(下肢、阴囊等)
微丝蚴寄生:血液 (夜现周期性)
致 病 有关因素:
患者机体状态、感染程度、重复感染、继发感染 丝虫侵犯的部位
致病阶段:成虫、感染期蚴、微丝蚴 马来丝虫多侵犯上下肢浅部淋巴系统
班氏丝虫除浅部淋巴系统外,还侵犯深部淋巴系统,主要见于下肢、阴囊、腹股沟、肾盂等。 丝虫病的临床表现大致可分为:
1、微丝蚴血症:潜伏期后血中出现微丝蚴,达到一定密度后趋于相对稳定,成为带虫者。患者一般无任何症状或仅有发热和淋巴管炎表现。
2、急性超敏及炎症反应:幼虫和成虫的代谢产物、分泌物,幼虫的蜕皮液,死虫及其分解产物等均可刺激机体产生局部及全身反应。急性期患者出现淋巴管炎、淋巴结炎及丹毒样皮炎,以下肢淋巴管常见。
(1)流火:逆行性淋巴管炎,发作时见一条红线自上而下离心性发展,下肢多见。
(2) 丹毒样皮炎:炎症波及皮肤浅表微细淋巴管时,出现一片红肿,有灼热感,称“丹毒样皮炎”。多见于下肢小腿内侧及内踝上方。
(3) 淋巴结炎:常与淋巴管炎同时发作,常见于腹股沟及股部。局部淋巴结肿大,有压痛。
(4) 班氏丝虫病,除有上述症状外,还可因成虫寄生
在精索、附睾和睾丸附近的淋巴管引起精索炎、附睾炎和睾丸炎。
(5) 丝虫热:出现局部症状的同时,常伴有畏寒、发热。
3.慢性期阻塞性病变:淋巴管内出现增生性肉芽肿(中心为变性的成虫或微丝蚴,并有大量的嗜酸性粒细胞、浆细胞和淋巴细胞浸润,其周围被纤维组织包围),导致淋巴管部分或完全阻塞。阻塞部位以下的淋巴管内压增高,淋巴管曲张甚至破裂,淋巴液进入周围组织。
(1)象皮肿:淋巴管破裂,蛋白质含量较高的淋巴液聚于皮下组织,刺激纤维组织增生,局部皮肤增厚,弹性减弱,变粗变硬形似象皮。多见于下肢和阴囊,也可发生在上肢、乳房处。
(2)睾丸鞘膜积液:多由班氏丝虫所致。精索、睾丸淋巴管阻塞,淋巴液渗入鞘膜腔。
(3)乳糜尿、乳糜腹泻、乳糜腹水:多由班氏丝虫所致。主动脉前淋巴结或肠干淋巴结阻塞,致腰干淋巴压力增高,使从小肠吸收的乳糜液回流受阻,经侧支流入肾淋巴管,进入肾盂从尿中排出,尿液乳白色,淘米水样。淋巴液亦可流入肠腔、腹腔出现乳糜腹泻、乳糜腹水。
⑷隐性丝虫病:也称热带肺嗜酸性粒细胞增多症。为Ⅰ型超敏反应。表现为夜间阵发性咳嗽、哮喘、嗜酸性粒细胞增多等。
马来丝虫多寄生于浅表淋巴系统,主要在四肢,尤
以下肢淋巴管、淋巴结炎及象皮肿多见。 班氏丝虫除寄生在浅表淋巴系统外,还在深部淋巴系统,引起精索、附睾及睾丸的急性炎症、鞘膜积液、乳糜尿等。 诊 断
1.病原学检查:从外周血液、乳糜尿、体液中查微丝蚴及淋巴结活检成虫可确诊。
(1)血检微丝蚴 :微丝蚴具有夜现周期性,采血时间应以夜间9时至次晨2时为宜。
方法:厚血膜法、新鲜血滴法、海群生白天诱出法。 (2)体液和尿液查微丝蚴:离心沉淀作直接涂片染色镜检。
(3)成虫检查法:淋巴结或肿块中抽取或活检。 2.免疫学诊断:检测抗体,检测抗原。 流 行 1.分布:
班氏丝虫:世界性分布,流行于热带和亚热带。在我国流行于山东及其以南的17省市。
马来丝虫:仅见于亚洲。在上述17省市中除山东、台湾均有流行。 2.流行环节与流行因素
传染源:血中带有微丝蚴的病人和带虫者 传播媒介:蚊类
班氏丝虫―淡色库蚊和致倦库蚊 马来丝虫―中华按蚊、嗜人按蚊
影响流行的因素:自然因素:温度、湿度、雨量、
地理环境,我国5~10月气温高、雨量充沛、湿度较大,有利于蚊媒的繁殖和丝虫在蚊体内的发育,因而是丝虫病感染的主要季节。 防 治 1.防蚊灭蚊:
2.普查普治:以1岁以上的全体居民为对象,发现患者及带虫者及时治疗 3.首选药物:乙胺嗪(海群生)
第七节 旋毛形线虫
旋毛形线虫简称旋毛虫,其成虫和幼虫分别寄生于同一宿主的小肠和肌细胞内。人和多种哺乳动物可作为本虫的宿主,是重要的人兽共患的寄生虫病之一。 形 态
成虫:寄生于人体的最小线虫。线状,雄虫(1.4-1.6)x(0.04-0.05)mm, 雌虫(3-4)x 0.06mm。咽管占体长的1/3~1/2,其后段背面有一杆状体;两性生殖器官均为单管型。雌虫子宫长,中段含虫卵,后段和近阴道处充满幼虫,新生幼虫可产出。 幼虫囊包:幼虫大小约(0.25-0.5)x(0.21-0.42)mm,卷曲于梭形囊包中,1-2条幼虫/囊包,多时达6-7条。囊包壁由内(厚)、外(薄)两层构成。 生 活 史
成虫和幼虫寄生于同一宿主内(人、猪、鼠及野生动物)。
宿主主要是由于食入含有活幼虫囊包的肉类及其制品而感染。
成虫寄生在宿主十二指肠和空肠上端。
幼虫寄生在横纹肌细胞内,在肌肉内形成具有感染性的幼虫囊包。
无外界的自由生活阶段,但完成生活史必须更换宿主。 致 病
主要致病期是幼虫。致病程度与食入囊包数量和感染力及人体对旋毛虫的免疫力有关。轻者无症状,重者临床表现复杂多样,若无及时治疗,可在发病后数周内死亡。
旋毛虫致病过程可分为三个时期:侵入期、幼虫移行寄生期、囊包形成期 1、侵入期(肠型期):1周
机制:成虫食肠绒毛、幼虫频繁入侵所致。食入囊包,幼虫在小肠内脱囊至发育为成虫,致肠粘膜炎症反应,主要病变在十二指肠和空肠, 出现充血、水肿、出血,甚至浅表溃疡。
表现:患者可出现恶心、呕吐、腹痛、腹泻等急性胃肠道症状,同时可伴有厌食、乏力、低热等全身性反应
2.幼虫移行、寄生期(肌型期):2~8周
机制:新生幼虫随淋巴、血循环到达各器官及侵入横纹肌内发育,导致血管炎和肌炎。主要病变部位在肌肉。
表现:
1)幼虫移行所经部位发生炎症反应,如急性全身性血管炎:发热(38-40℃)、水肿,(眼、面部常见,可扩展到四肢甚至全身)。血中嗜酸性粒细胞增多是常见症状之一。
2)侵入横纹肌,患者全身肌肉酸痛、压痛(腓肠肌、肱二头肌、肱三头肌最明显)。咽喉部肉受损可出现吞咽困难和语言障碍。
3)移行至肺、心脏、中枢神经系统。
肺部局限性或广泛性出血、肺炎、支气管炎及胸膜炎,严重可因呼吸衰竭死亡 心肌炎、心力衰竭,严重可致死;
非化脓性脑膜脑炎和颅内高压,即使轻度感染亦可造成严重的伤害。
3.囊包形成期:受损肌细胞的修复过程
机制:滞留在肌肉内的幼虫长大并卷曲,其周围的肌细胞逐渐膨大呈纺锤状,形成梭形肌腔包绕幼虫,形成囊包
表现:急性炎症消退,囊包内幼虫被钙化,患者全身症状减轻或消失,但肌痛仍可持续数月。重者可呈恶病质,或因毒血症、心肌炎而死亡。 诊 断
1.注重流行病学调查和病史询问。 发热、浮肿和肌痛 生食和半生食动物肉类史 多人同时发病
2、病原学诊断:肌肉活检查幼虫囊包 3、免疫学诊断:早期或轻度感染者 流 行
流行特点:地方性、群体性和食源性 分布:
广泛流行于世界各地,以欧美发病率为高。 我国我国绝大多数省市均有猪感染旋毛虫的报道,云南、西藏、四川、河南、湖北及东北等地也屡有该病发生。 防 治
进行卫生宣教,改变饮食习惯,不生食或半生食猪肉或其它动物肉类;
认真贯彻肉类食品卫生检查制度; 提倡肉猪圈养;
加强卫生和饲料管理,以防猪的感染; 治疗药物:阿苯哒唑、甲苯咪唑等。
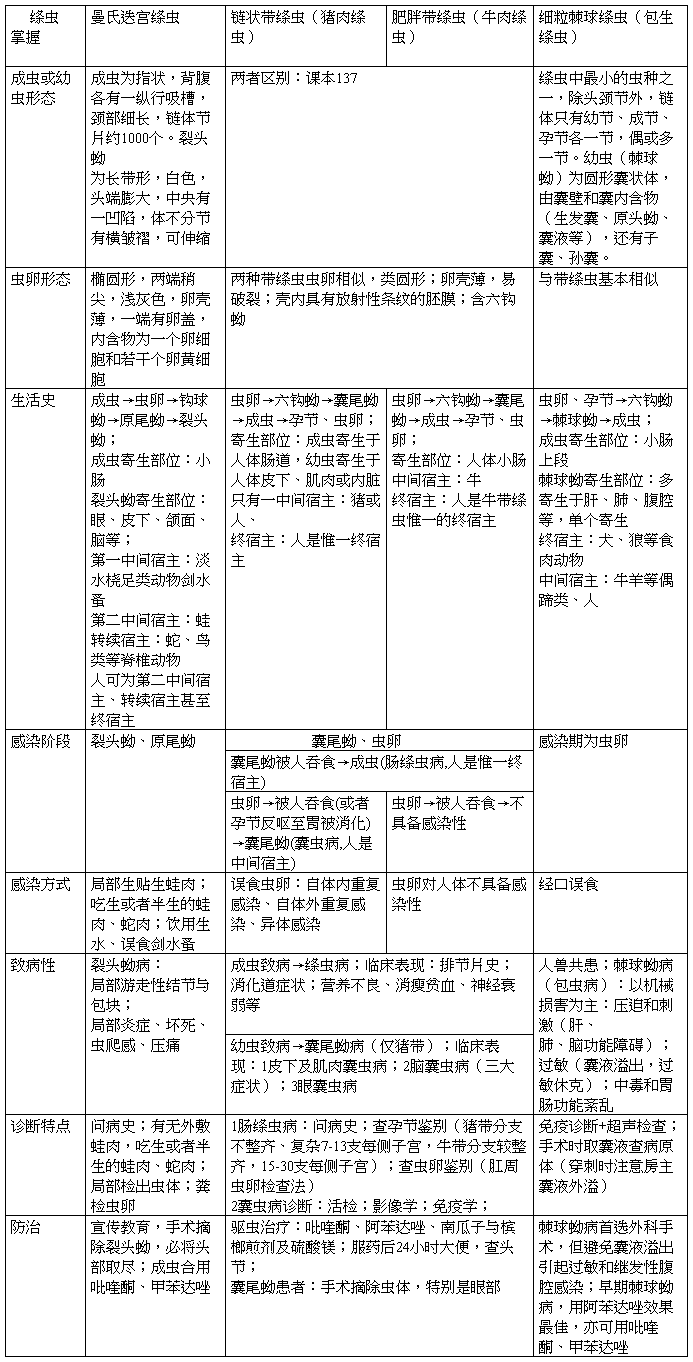
第十四章 绦虫 第一节 绦虫概论
绦虫或称带虫,属于扁形动物门中的绦虫纲,全部营寄生生活。成虫虫体背腹扁平,左右对称,长如带状,大多分节,无口和消化道,无体腔,雌雄同体。成虫大多寄生在脊椎动物的消化道中,生活史需1-2个中间宿主。 形 态
成虫:扁平如腰带,分节,白或乳白色,体长数mm
至数m不等。
虫体: 头节(scolex) 颈部(neck) 链体(strobilus) 体壁:
皮层: 微毛、基质区、基膜
皮下层: 表层肌(外环内纵,纵贯虫体) 实质:石灰小体(缓冲酸碱平衡或作为离子和CO2的补充库)
生殖系统:每节雌雄生殖器官各一套,睾丸几个到几百个,卵巢大多分成两叶,管状的子宫盘曲于节片中,无子宫孔。 生活史
虫卵 六钩蚴 囊尾蚴 成虫 致 病
成虫:寄生于宿主肠道,掠夺宿主的营养或造成机械性损伤,主要表现为消化道症状。
幼虫:造成的危害远较成虫为大,危害程度因寄生部位而异。
链状带绦虫
链状带绦虫也称猪肉绦虫、猪带绦虫或有钩绦虫。我国主要的人体寄生绦虫之一。 成虫寄生在人体小肠,引起猪带绦虫病;幼虫寄生在人体皮下、肌肉或内脏,引起猪囊尾蚴病。
形 态
1. 成虫:乳白色,扁平带状,长2-4米,节片薄,略透明,节片700-1000节。
头节:似球形,4个吸盘,顶突,2圈小钩。 幼节:宽大于长
成节:近方形,具雌、雄生殖器官各一套。睾丸滤泡状,卵巢3叶。
孕节:长大于宽,子宫侧支7-13支。
2.虫卵:球形,31-43微米,壳薄易脱落,胚膜较厚,棕黄色,有放射状条纹,内含六钩蚴。
3.囊尾蚴:黄豆大小,卵圆形,白色半透明的囊状体,囊内充满透明液体,头节凹入囊内呈白色点状。 生 活 史
人是唯一的终宿主,同时也可为中间宿主;猪和野猪是主要的中间宿主。
“米猪肉” :囊尾蚴寄生的猪肉,多见股内肌,深腰肌、肩胛肌、心肌、舌肌,脑、眼等处。 中宿主:猪、人 终宿主:人
感染阶段:虫卵、囊尾蚴
感染途径:虫卵-自体内、自体外、异体感染 囊尾蚴-经口误食“米猪肉” 寄生部位: 成 虫― 小肠
囊尾蚴― 皮下肌肉、心肌、脑、眼等 致 病
1.成虫:猪肉绦虫病: 1)刺激肠粘膜,掠夺宿主营养。
2)腹部不适 、隐痛、恶心、食欲亢进、腹泻、消瘦等胃肠道症状。
3)粪便中发现节片是患者求医原因。 2.囊尾蚴:囊尾蚴病(囊虫病): 1)寄生数目:1个至数千个不等;
2)寄生部位:广泛,皮下组织、肌肉、脑和眼,或心、舌、口腔以及肝、肺、腹膜、上唇、乳房等。 3、临床分类:
1)皮下、肌肉囊尾蚴病:头部及躯干--结节肌肉酸痛、发胀、麻木、假性肌肥大等
2)脑囊尾蚴病:癫痫(常见),颅内压增高和精神症状。伴头痛、恶心、呕吐等
3)眼囊尾蚴病(玻璃体及视网膜下):视力障碍。虫体死亡可致玻璃体混浊、视网膜脉络膜炎症、视神经萎缩,并发白内障、青光眼终至眼失明。 诊 断 1.成虫:
1)病史:食用 “米猪肉”及排节片史
2) 病原学:确诊。粪便涂片法: 查孕节、虫卵 2.囊尾蚴:
1)皮肤和肌肉囊尾蚴病:活体组织检查 2)脑和深部组织囊尾蚴病:CT扫描 3)眼囊尾蚴病:眼底检查可见活动虫体 流行与防治
1 .分布:世界性分布,欧洲、亚洲及中南美国家。我国流行普遍(27个省市区)。
2、感染方式和特点:猪带绦虫病:囊尾蚴感染;猪囊尾蚴病:虫卵感染 3、流行因素:
1)猪的饲养与管理不善,使猪感染囊尾蚴。 2)人生食或半生食猪肉的饮食习惯 4、防治:
1)改善不卫生的食肉习惯。
2)管好厕所、猪圈:控制人畜互相感染。 3)加强肉类检查:
4)治疗:成虫:南瓜子槟榔煎剂,
囊尾蚴:吡喹酮、丙硫咪唑(脑囊虫病慎用) 眼囊虫病-手术摘除虫体
肥胖带绦虫
肥胖带绦虫又称牛肉绦虫、牛带绦虫或无钩绦虫,与猪带绦虫同为带科、带属,形态和发育过程相似。 形 态
1、 成虫:乳白色,不透明,长4-8米,节片1000-2000节。
1)头节:方形,四个吸盘,无顶突及小钩 2)成节:卵巢2叶
3)孕节:子宫侧支15-30支。 2、虫卵:与猪肉绦虫卵不易区分。 生 活 史
1、 人是唯一的终末宿主;牛是主要的中间宿主。 2、中宿主:牛 3、终宿主:人(唯一) 4、感染阶段:囊尾蚴 5、 感染途径:食入 6、 寄生部位:成虫―小肠 致 病
1、患者有腹部不适、饥饿痛、消化不良、腹泻或体重减轻等症状。
2、肛门瘙痒:孕节自动从肛门逸出所致。 3、偶然可导致阑尾炎、肠腔阻塞和异位寄生(子宫腔,耳咽管)。 诊 断 1、询问病史:
2、检查孕节:据子宫分支的数目和特征进行区别。 3、查虫卵-肛门试子法。 流 行
1、世界性分布--多食牛肉(生食或半生食牛肉习惯)的地区流行。新疆、内蒙、西藏、云南、宁夏、四川的藏族地区(感染率70%)。其它地区有散发病例。
2、 流行因素:粪便污染牧草和水源;食用牛肉的方法不当。 防 治
1.治疗病人和带虫者。 2.加强卫生宣教。
3.加强肉类检查。
4.治疗药物:南瓜籽槟榔煎剂、吡喹酮、丙硫咪唑、甲苯咪唑等
医学原虫学
概述:原虫是单细胞真核生物。由一个细胞构成,能完成生命活动的全部代谢、呼吸、排泄、运动和生殖。与医学有关的种类称为医学原虫(近40种),寄生于人体管腔、体液、组织或细胞内。 形 态
由细胞膜、细胞质和细胞核组成。
一、胞膜:亦称表膜或质膜,为脂质双分子层结构,其参与原虫的营养、排泄、运动、感觉、侵袭以及逃避宿主免疫效应等生物学功能,对保持虫体的自身稳定和参与宿主的相互作用具有重要的意义。 二. 胞质:基质、细胞器、内含物。 1. 基质: 内、外质。
外质--凝胶状,运动、摄食、营养、排泄等功能 内质--溶胶状, 原虫代谢和营养储存的主要场所 2. 细胞器:
1).膜质细胞器:线粒体、溶酶体等 2).运动细胞器:伪足、鞭毛、纤毛
3).营养细胞器:摄食和排泄废物;调节虫体内渗透压。 生活史
活史--简单型、循环传播型、昆虫传播型
滋养体--运动、摄食和生殖能力 某些原虫有包囊阶段
1、简单型:生活史简单,借直接接触或传播媒介的机械携带而传播。
1)只有滋养体期:以直接接触的方式传播。 2)有滋养体和包囊期:通过饮水或食物进行传播。 2、循环传播型:需要一种以上的脊椎动物宿主,进行有性和无性生殖。如弓形虫。
3、昆虫传播型:吸血昆虫体内的无性和(或)有性生殖,再经叮咬传播。如疟原虫。 生 理
1、运动:伪足的伸缩、鞭毛或纤毛的摆动 2、营养与代谢:经表膜的渗透扩散摄取营养,也可通过胞饮(大分子物质)或吞噬(固态物质)。胞口摄食。 无氧糖代谢是原虫能量代谢的主要途经。多数呈兼性厌氧代谢(与寄生环境有关)。虫体的代谢产物、残渣等经体表、胞肛排出,或在增殖过程中母体裂解时排出。 3、生殖: 1)无性生殖:
二分裂 :胞核先一分为二,然后胞质分裂,随后形成两个子体。
多分裂 :胞核先分裂多次,达到一定数量,胞质再分裂,一次增殖为多个子体
出芽生殖:母体先经不均等的细胞分裂,产生一个或多个芽体,再分化发育成新的个体。可分“内出芽”
和“外出芽”两种方式。 2)有性生殖:
接合生殖(conjugation):两个虫体在胞口处互相连接,结合处胞膜消失,经各自体内的核分裂并互相交换后又分离,继续进行二分裂形成新个体。如纤毛虫纲。
配子生殖(gametogony):雌×雄配子→受精形成合子→卵囊→子孢子。如疟原虫在按蚊体内的配子生殖。 致 病
致病作用:与虫种、株系、寄生部位及宿主的抵抗力有关.
1、宿主抵抗力:
1)非特异性因素 2)特异性因素:体液免疫和细胞免疫。
2、原虫致病机制:
1)诱导宿主产生超敏反应,引起组织损伤和免疫病理变化。
2)虫体产生的毒性产物或机械损伤。 分 类
根据运动细胞器分为以下四个纲: 1、 叶足纲: 伪足为运动细胞器 2、 动鞭毛纲:鞭毛为运动细胞器 3、 孢子虫纲:无显著运动细胞器 4、 毛基裂纲:纤毛为运动细胞器
阿 米 巴
溶组织内阿米巴(Entamoeba histolytica Schaudinn,1903)
也叫痢疾阿米巴,引起阿米巴痢疾。 形 态
有滋养体和包囊两时期。
1.滋养体:运动、摄食及增殖阶段。为10~60mm ,伪足运动,外形多变。 外质―透明凝胶状
内质―颗粒溶胶状 有球形状核,直4-7mm, 核周染色质粒,核仁居中。食物泡
2、包囊: 圆球形,直径10~20mm。外被厚囊壁,内有核1~4个,核仁居中。
未成熟包囊---有1~2个核、棕色的糖原块 和棒状拟染色体(1个或多个)。
四核包囊---成熟包囊(感染阶段)。 生 活 史
基本过程:包囊→滋养体→包囊。
4核包囊(感染阶段)→分裂形成8个滋养体(二分裂增殖)→包囊前期→ 包囊,随粪便排出。 致 病 致病机制:
致病因子破坏细胞外间质,接触依赖性的溶解宿主组织,抵抗补体的溶解作用--组织溶解,形成溃疡。 1、 肠阿米巴病:典型病变→溃疡 口小底大的烧瓶状。
2、 肠外阿米巴病:无菌性、液化性坏死,滋养体
多在脓肿边缘。肝(常见)、 肺、脑脓肿。 临床表现:肠阿米巴病和肠外阿米巴病
1、肠阿米巴病:侵袭肠壁(盲、结肠)引起。典型表现为阿米巴痢疾,分急性和慢性。肠阿米巴病并发症:肠穿孔和继发性细菌性腹膜炎
1)急性期:腹泻(一日数次或数十次),粪便果酱色、伴奇臭并带血和粘液,里急后重。腹痛、胀气、厌食、呕吐。急性暴发性痢疾--儿科,严重和致命性的疾病。大量粘液血便,持续里急后重,呕吐,广泛腹痛,体温升高,血压降低。
2)慢性期:间歇性腹泻、腹痛、胃肠胀气和体重下降,一年以上。阿米巴性肉芽肿形成。
2. 肠外阿米巴病:滋养体进入静脉、经血行播散至其他脏器引起。
1)阿米巴肝脓肿:最常见,青年男性易发。多见于右叶,以右叶顶部为主。
症状:发热,右上腹痛并向右肩放射,肝肿大、伴触痛,寒战、盗汗、厌食和体重下降。肝脓肿穿刺可见“巧克力酱”样脓液,且可检出滋养体。 2)肺阿米巴病:多发性,多见于右肺下叶,因肝脓肿穿破膈肌而继发。
症状:胸痛、发热、咳嗽和咳“巧克力酱”样的痰。 3)脑脓肿:患者94%合并有肝脓肿,皮质的单一脓肿。
症状:头痛、呕吐、眩晕、精神异常等。45%的病人可发展成脑膜脑炎。
诊 断
1.病原检查:查到滋养体和包囊即可确诊 1)滋养体检查: (1)生理盐水直接涂片
脓血便或稀便-找到活动的、吞噬红细胞的滋养体可确诊(新鲜、保温)。 (2) 脓肿穿刺液涂片: 2)包囊检查:
碘液涂片染色法:慢性患者或带虫者的成形粪便-查包囊 。
2. 免疫学诊断:间接血凝试验(IHA)、间接荧光抗体试验(IFA)和酶联免疫吸附试验(ELISA)等作为辅助手段。 流行病学
1、 呈世界性分布,主要在热带和亚热带。 2、 传染源:持续排包囊的带虫者和慢性患者。 3、 感染途径:经口传染---食用含有成熟包囊的粪便污染的水源、食品或餐具污染。
4、 包囊抵抗力强,适当温度下可存活数周。 5、 昆虫(蝇、蟑螂)携带包囊。 防治原则
治疗:1、甲硝唑(首选),替硝唑.奥硝唑。 2、带包囊者:巴龙霉素、喹碘方(肠壁不易吸收)。预防: 1.查治患者和带虫者,控制传染源。 2.加强粪便管理和水源保护。 3、搞好环境卫生和驱除有害昆虫。
4、加强健康教育,提高自我保护能力
鞭 毛 虫
鞭毛虫以鞭毛作为运动器官,有一根或多根鞭毛。与人类疾病有关的鞭毛虫主要寄生在消化道、泌尿生殖道、血液及组织内。
蓝氏贾第鞭毛虫 (Giadia lamblia Stiles,1915) 全球性分布的寄生性肠道原虫,主要寄生于人体小肠内,可引起腹泻、消化不良等症状。 形态:
1、滋养体:呈半个倒置梨形,长9-21 mm,两侧对称,前端钝圆,后端尖细。背面隆起,腹面扁平。虫体前1/2为吸盘,鞭毛4对,核2个,轴柱1对。 2、包囊:椭圆形,长8-12 mm ,壁厚,内含2-4个细胞核,4核包囊为成熟包囊。鞭毛、轴柱等。 生活史
1、 滋养体(营养繁殖阶段)和包囊(感染阶段)两个阶段.
2、 包囊-滋养体-包囊
3、 四核包囊(经口)→2个滋养体(二分裂法繁殖)→包囊→粪便排出 致病机制与临床表现
致病机制:滋养体吸附于肠粘膜,肠吸收功能下降致腹泻。
临床表现:暴发性水泻,粪便恶臭味,伴腹胀、腹痛、呕吐、发热、疲乏、厌食。粪便稀、无脓血,内含较多脂肪颗粒。儿童久病不愈可致营养不良,甚至引起贫血。 诊 断
1、 粪检:查包囊或滋养体确诊 碘液染色涂片法--慢性期-查包囊。 生理盐水涂片法-急性期-查滋养体。
2、十二指肠液或胆汁检查:查滋养体 阳性率高于粪检,粪检多次阴性时用。
免疫学诊断:如酶联免疫吸附试验,方法简单,检出率高 流行及防治
1、 呈世界性分布,我国较常见,儿童感染率较高,并有家庭聚集性。
2、 传染源:患者或带虫者。 3、 传播途径:水源传播。
4、 防治: 1) 注意个人卫生和饮食卫生。 2)治疗:甲硝唑、替硝唑 巴龙霉素(孕妇)
阴道毛滴虫
Trichomonas vaginalis Donne 1837
寄生于女性阴道、尿道及男性尿道、前列腺内。可引起滴虫性阴道炎、尿道炎及前列腺炎,是以性传
播为主的一种传染病。 形 态
滋养体--梨形或椭圆形,无色透明似水滴样.前1/3处有一个椭圆形的核,有4根前鞭毛、1根后鞭毛、波动膜、1根轴柱。 生 活 史
1、 仅有滋养体期,以二分裂法繁殖。
2、 滋养体既是繁殖阶段,又是感染和致病阶段。 3、 以直接或间接接触的方式进行传播。 致 病 致病机制:
阴道的自净作用--在正常人体,乳酸杆菌酵解糖原产生乳酸,维持阴道的pH值在3.8-4.4,可抑制其它细菌的生长繁殖。
阴道毛滴虫的寄生,消耗糖原,妨碍了乳酸杆菌的酵解作用,降低了乳酸的浓度,pH 值变为中性或碱性,有利于滴虫的繁殖,促进继发性的细菌感染,加重炎症反应。 临床表现:
1、 阴部瘙痒或烧灼感、腰痛,分泌物增多,呈黄色泡沫状,妊娠期、产后或月经期症状加重。有细菌感染时,白带呈脓液状或粉红状。
2、 尿急、尿频及尿痛等泌尿道感染症状。 3、男性感染可致慢性前列腺炎。 实 验 诊 断
1、涂片法:取分泌物、尿液沉淀物作生理盐水涂片
镜检,检得滋养体可确诊。
2、免疫学诊断:具有较高的特异性。 流行与防治
呈世界性分布,常见16~35岁的女性。 传染源: 病人、带虫者。 传播方式:性传播(直接) 公共卫生用具传播(间接)。 预防措施:治疗患者和带虫者; 注重个人卫生和经期卫生; 慎用公共卫生用具。 治疗: 甲硝唑(首选)
局部--滴维净、1:5000 高锰酸钾
疟 原 虫
疟疾(Malaria)是世界十大热带病和我国五大寄生虫病之一,对人类危害极大,malaria主要分布在热带、亚热带各国,在我国华南、华中的某些地区,特别是云南和海南省尚有不少病例,因此,malaria仍是我国重点防治的寄生虫病之一。 简 介
寄生于人体的疟原虫共有四种,即 间日疟原虫 [Plasmodium vivax, 1899] 三日疟原虫 [P.malariae, 1890] 恶性疟原虫 [P.falciparum,1902] 卵形疟原虫 [P.Ovale,1922]
在我国主要是间日疟原虫和恶性疟原虫;其他二种
少见。 形 态
疟原虫基本结构:核、胞质和胞膜 1、红细胞内三个主要发育期: 1)滋养体:摄食和生长、发育的阶段。 早期滋养体―环状体
胞核小,胞质少,中间有空泡,呈环状。 晚期滋养体―大滋养体
胞质增多,伸出伪足,胞核亦增大,胞质中开始出现疟色素。RBC变大变浅变形,出现薛氏点等。 2)裂殖体:
未成熟裂殖体:核分裂多个,胞质未分裂。 成熟裂殖体:胞质分裂,核被胞质包绕形成裂殖子。疟色素集中成团。
3)配子体(雌、雄):部分裂殖子侵入红细胞发育成配子体。
雌(大)配子体:虫体大,胞质致密,核小致密,多偏一侧,疟色素多而粗大 ;
雄(小)配子体:虫体小,胞质稀薄,核疏松较大、位于中央,疟色素少而细小。 生 活 史
需要人和按蚊二个宿主。 1.在人体内的发育 : 1) 红外期(肝细胞): 2) 红内期(红细胞内):
裂殖子 环状体 大滋养体 未成熟裂殖体成熟裂殖体
2.在按蚊体内的发育:
雌按蚊叮咬时,红内期原虫随血液入蚊胃,仅雌、雄配子体在蚊胃内发育。 致 病
致病阶段―红内期裂殖体。
1、潜伏期:疟原虫侵入人体到出现症状的间隔时间红外期发育时间、红内期经裂体增殖达一定数量所需的时间。
2、疟疾发作:周期性寒战、高热和出汗退热三个连续阶段。
3、疟疾的再燃和复发
疟疾的再燃:疟疾初发停止后,患者若无再感染,仅由于体内残存的少量红细胞内期疟原虫在一定条件下重新大量繁殖又引起的疟疾发作。
疟疾复发:疟疾初发患者红细胞内期疟原虫已被消灭,未经蚊媒传播感染,经过数周至年余,又出现疟疾发作,称复发。
恶性疟原虫和三日疟原虫只有再燃而无复发;间日疟原虫和卵形疟原虫既有再燃,又有复发。 4、贫血:发作数次后,可出现贫血,尤以恶性疟为甚。
疟原虫对红细胞的直接破坏 脾功能亢进 骨髓造血受抑制
免疫病理(溶解、被吞噬)
5、脾肿大:脾充血、单核-巨噬细胞增生。“热带巨脾综合征”―非洲、亚洲。
6、凶险型疟疾:多由恶性疟原虫所致。发生于流行区的儿童、无免疫力的人群,常见脑型和超高热型。 诊断
1、发作史,流行区留住史。
2、病原学检查:外周血检出疟原虫―确诊 方法:厚、薄血膜染色镜检。
采血时间:间日疟发作后数小时至10余小时内。 3、其它诊断方法:免疫诊断,DNA诊断。(查抗原、查抗体;查核酸,扩增DNA) 流 行
分布:热带、亚热带和温带。 国内―广大平原地区:间日疟原虫 流行环节:
传染源:外周血中带配子体。 传播媒介:中华按蚊、嗜人按蚊。 易感人群 流行因素:
社会因素、自然因素(温度和雨量) 防 治
1.防治策略:因地制宜、分类指导、突出重点。 蚊媒防制(灭蚊、防蚊、驱蚊) 预防服药(乙胺嘧啶) 2.治疗:
伯氨喹啉--杀灭红外期裂殖体及休眠子
氯 喹 --- 杀灭红内期裂殖体 乙胺嘧啶--杀灭子孢子
刚地弓形虫
刚地弓形虫是猫科动物的肠道球虫,由法国学者在刚地梳趾鼠单核细胞内发现。虫体呈弓形,命名为刚地弓形虫。世界性分布,人和许多动物都能感染,引起人畜共患的弓形虫病,宿主免疫功能低下时,可造成严重后果,属机会致病原虫。 形 态
滋养体:速殖子和缓殖子。弓形或月芽形,长4~7μm,核位于虫体中央。
假包囊:由宿主细胞膜包绕的虫体集合体:含数个至20多个虫体(速殖子)。
包囊:有坚韧囊壁。含数个、数千个缓殖子,可不断增殖。 生活史
需要两个宿主。
1. 猫科动物:终宿主、中间宿主。 有性生殖(猫小肠上皮细胞内,肠内期) --终宿主
无性生殖(肠外其它组织细胞内,肠外期)--中间宿主
2.人或动物:中间宿主-无性生殖 除红细胞外的有核细胞均可寄生。
感染阶段:包囊、假包囊―动物肉 卵 囊―猫粪中
感染方式:经口----食入、饮水 母婴垂直感染
寄生部位:脑、淋巴结、心、 肝、肺、肌肉 致 病
弓形虫的侵袭作用取决于寄生虫与宿主的相互作用。
哺乳动物、人及家畜家禽类对弓形虫都是易感中间宿主。
速殖子―主要致病阶段:破坏宿主细胞导致炎症、水肿。
缓殖子―慢性感染的主要阶段:压迫器官出现功能障碍。 临床表现
先天性感染、获得性感染 1、先天性弓形虫病:
初孕妇女经胎盘血传给胎儿―流产、早产、畸胎(无脑儿、小脑畸形、小眼畸形)。
受染婴儿(90%)―脑积水、脑膜脑炎、运动障碍、视网膜脉络膜炎。伴发热、皮疹、呕吐、腹泻、黄疸、肝脾肿大、贫血、心肌炎、癫痫等。 2、获得性弓形虫病
1)淋巴结肿大:颌下和颈后淋巴结。 2)累及脑、眼部:
脑炎、脑膜脑炎、癫痫和精神异常。
视网膜脉络膜炎:视力突然下降,婴幼儿可见手抓眼症,斜视、虹膜睫状体炎,葡萄膜炎等,多见双侧性病变。对外界事物反应迟钝。 3、条件致病性 实验诊断
1、病原学检查―确诊 1)涂片染色法:
急性期患者(羊水、脑脊液、血液、骨髓)--弓形虫滋养体
2)动物接种分离法
2、血清学试验:重要辅助诊断手段 流 行
呈世界性分布:10亿人感染, 多属隐性感染,抗体阳性率为25%~50%。
广泛存在于多种哺乳动物体内,家畜的感染率可达10%~50%. 流行环节:
传染源:猫及猫科动物
传播途径:经口误食;人经胎盘的垂直传播; 输血或器官移植; 节肢动物携带包囊。
易感人群:普遍易感。胎儿和婴幼儿的易感性较成人高,肿瘤和免疫功能缺陷或受损患者易感。 防 治
加强监测;加强肉类食品卫生检疫制度; 教育群众不吃生或半生的肉、蛋、奶制品; 孕妇应避免与猫、猫粪和生肉接触并定期作弓形虫
常规检查,以防制先天性弓形虫病的发生。 急性期―复方新诺明,与乙胺嘧啶联合应用提高疗效。
孕妇感染的首选药物―螺旋霉素。
第十七章 医学节肢动物 概 论
节肢动物中有些种类通过刺蛰、寄生和传播病原生物体等方式危害人类健康,这类具有医学重要性的节肢动物称为医学节肢动物。
医学昆虫泛指危害人类健康的节肢动物,它们对人类的致病作用包括直接危害(骚扰、刺蛰、吸血、致病、毒害及寄生等)和间接危害(机械性或生物性传播疾病)两方面。 节肢动物主要特征:
虫体两侧对称,虫体及对称分布的附肢均分节。 体表骨骼化。
循环系统开放式,主体称为血腔,内含血淋巴。 发育史大多经历蜕皮和变态。 节肢动物的主要类群
1、昆虫纲:虫体分头、胸、腹3部。头部触角一对,具有感觉功能;胸部有足3对,具有运动功能。 2、蛛形纲:虫体分头胸和腹两部或头胸腹合为一体,即躯体。具足4对,无触角。
3、甲壳纲:虫体分头胸和腹两部,触角2对,步足
5对,多数营水生生活。 4、唇足纲: 5、倍足纲: 6、五口纲: 生 活 史
昆虫从幼虫发育到成虫,需经历外部形态、内部结构、生理功能到生态习性及行为上的一系列变化,此过程称为变态,变态是昆虫个体发育的特征,如有蛹期为全变态,没有蛹期为不完全变态。 全变态昆虫经历四期:卵、幼虫、蛹和成虫,前三个时期形态和生活习性与成虫有明显差异。如蚊、蝇、蚤等;
不完全变态的昆虫整个生活史有三个期:卵、若虫和成虫,若虫和成虫形态上和生活习性相近,区别在于若虫体积较小,生殖系统发育不成熟。如虱、臭虫。
在昆虫从幼虫到成虫性成熟的整个发育过程中,幼虫或若虫需蜕皮若干次,两次蜕皮之间的虫态称为龄期。
医学节肢动物对人体的危害 一、直接危害
1、骚扰和吸血:蚊、蝇 2、刺螫和毒害: 毒蜂、桑毛虫。
3、过敏反应: 节肢动物的涎腺、分泌物、排泄物和脱落的表皮都是异源性蛋白,可引起过敏反应。 4、寄生:蝇类幼虫寄生引起蝇蛆病,疥螨寄生于皮
下引起疥疮。 二、 间接危害:
病原体通过节肢动物传播、扩散,引起各种传染病,即虫媒病。传播分为机械性传播和生物性传播。 1、机械性传播:病原体在节肢动物体表或体内,数量和形态均不发生变化。节肢动物对病原体的传播仅起着携带、输送的作用。
2、生物性传播:病原体在节肢动物体内经历发育繁殖而成为感染阶段,传播到新的宿主。
1)发育式:病原体在节肢动物体内仅有发育而无繁殖,即仅有形态结构及生理特性的变化,没有数量上的增加。如丝虫在蚊体内。
2)繁殖式:病原体在节肢动物体内经繁殖,数量增多,但无形态变化。如鼠疫杆菌在蚤体内 3)发育繁殖式:病原体在节肢动物体内,不但发育而且繁殖,不仅有形态上的变化,而且在数量上增加。如疟原虫在蚊体内。
4)经卵传递式:病原体不仅在节肢动物体内繁殖,而且能侵入卵巢,经卵传递到下一代并使之有感染性。如森林脑炎病毒在全沟硬蜱。
在生物传播过程中,节肢动物不仅为病原体提供营养和发育繁殖的场所,而且起到长期贮存病原体的作用。
昆 虫 纲
昆虫纲为动物界种类最多(75万种以上),数量最
大的一个纲,与人类经济和健康有极密切的关系。是医学节肢动物中最重要的一个组成部分。 主要特征:虫体分头、胸、腹三部分;头部有触角1对;胸部有足3对,又称6足纲。 概 述
头部:感觉和摄食。触角一对,司嗅觉和触觉;触须一对,复眼一对。口器分三类:咀嚼式,如蜚蠊;刺吸式,如雌蚊;舐吸式,如家蝇。
胸部:分前胸、中胸和后胸,各胸节均有足一对。多数昆虫的中胸和后胸的背侧各有翅一对,双翅目昆虫后胸翅退化为平衡棒。
腹部:11节,最后2节雌虫为产卵器,雄虫为外生殖器,其形态因种而异,为分类依据。 蚊
蚊属于双翅目。主要种属有伊蚊、库蚊、按蚊。 蚊类和其它双翅目昆虫的主要区别:
喙细长,比头部长几倍,便于吸食液体食物或穿刺吸血。
翅脉特殊,被有鳞片。
足细长,足及身体其他部分均有鳞片。 形 态
蚊是小型昆虫,虫体长1.6-12.6 mm,灰褐、棕褐或黑色。分头、胸、腹3部分。
头:复眼、触角和触须各1对。触角分15节,第3节后称鞭节,各鞭节有轮毛。触角雌、雄有别:雌
蚊轮毛短而稀,雄蚊的长而密。口器(喙)为刺吸式口器,由上内唇、舌各1个,上下颚各1对,共同组成细长的针状结构,包藏于鞘状下唇之内,为传病的重要结构。
胸:分前胸、中胸和后胸,每胸节有足1对,中胸翅1对,后胸平衡棒1对。中胸、后胸各有气门1对。
腹:分11节,第1节不易见,2-8节明显,末3节变为外生殖器。雌蚊腹部末端有尾须1对,雄蚊则为钳状的抱器,是鉴别蚊种的重要依据。 生 活 史
全变态,生活史分四个时期,即卵、幼虫、蛹和成虫。 蚊虫示意图 生 态
雌蚊多在羽化后1-2天便可交配,交配常在未吸血之前。交配是在群舞时进行的。通常雌蚊一生只需交配一次。
蚊的季节分布与温、湿度和雨量有关。长江中下游,蚊种每年3月开始出现,5月密度上升,7~8月达到高峰,以后逐渐下降。
气温低于10℃,蚊进入越冬。大多数蚊虫以成蚊越冬,而微小按蚊以幼虫越冬,伊蚊则以卵越冬。 吸 血 习 性
蚊也是通过吸血传播疾病的,了解蚊的吸血习性能察知其与疾病的关系。只有雌蚊才吸血。蚊的活动
主要是指寻觅宿主吸血的行为,其活动能力与温、湿度,光照等有关。雌蚊在10℃以上开始叮人吸血,伊蚊多在白天吸血,多种蚊种在夜晚吸血。偏嗜人血的蚊种如嗜人按蚊、嗜人按蚊、大劣按蚊、白纹伊蚊、淡色库蚊和致倦库蚊;兼嗜人畜血的蚊种如中华按蚊和三带喙库蚊。故蚊可传播人兽共患病。偏嗜人血的蚊往往是蚊媒疾病的主要媒介。 栖 息 特 性
蚊吸血后即寻找隐蔽、阴暗和避风的场所栖息。室内多栖息于蚊帐内、床下、屋角、门后、墙面及杂物上。室外多栖于草丛、洞穴、树下及人畜房舍附近的农作物中。
栖息习性大致分为3类:①家栖型:蚊吸饱血后仍停留室内,待胃血消化、卵巢成熟才飞离房舍,寻找产卵场所。如嗜人按蚊。②半家栖型:如中华按蚊,吸血后稍在室内停留,然后飞出室外栖息。③野栖型:如大劣按蚊,自吸血至产卵完全在野外。 重要传病种类及疾病的关系
1. 嗜人按蚊:我国独有的蚊种,是疟疾和马来丝虫病的重要媒介。
2. 中华按蚊: 是广大平原,特别是水稻种植区疟疾和马来丝虫病的重要媒介。
3. 微小按蚊:分布南方山区和森林地带,是该地区疟疾的主要媒介。
4. 大劣按蚊:是热带丛林型按蚊,是海南岛疟疾的传播媒介。
5、淡色库蚊和致倦库蚊:班氏丝虫病的主要媒介。致倦库蚊分布于南方广大地区;淡色库蚊分布于长江流域及以北地区。两者都被称为“家蚊”,是室内常见的刺叮吸血蚊虫。
6、三带喙库蚊:是我国流行性乙型脑炎的主要媒介。 7、埃及伊蚊和白纹伊蚊:我国登革热的传播媒介。 主要传播的疾病:疟疾、丝虫病、流行性乙型脑炎、登革热 防 治
物理防制:安装纱门、挂蚊帐、使用蚊香、环境处理和环境改造清除孳生地。
化学防治:双硫磷、倍硫磷和辛硫磷等是杀灭蚊幼虫的主要药物。灭蚊方法有:
室内速杀:采用化学药物复合配合剂,用喷雾器、气雾罐等器械等喷洒室内或蚊虫栖息场所。 室内滞留喷洒灭蚊:多用于媒介按蚊的防制,是防治疟疾的主要措施。
室外灭蚊:一般用于某些蚊媒病,如登革热或乙型脑炎,进行区域性或病家室内外及其周围处理。 生物防制:放养食蚊鱼类和施放生物杀虫剂。 法规防制: 蝇
双翅目,环裂亚目,与人关系密切的主要科为:蝇科、丽蝇科、麻蝇科、狂蝇科 。
形态:体呈暗灰、黑灰、黄褐、暗褐等色,常伴有
蓝绿、青、紫等金属光泽。全身被有鬃毛。 头部:近半球形。复眼1对,通常雄蝇两眼间距较窄或相接,雌蝇较宽。头顶有排成倒三角形的3个单眼。颜面中央有1对触角,分3节,第3节最长,其基部前外侧有1根触角芒。非吸血蝇类口器为舐吸氏,由基喙、中喙和口盘(含1对唇瓣)组成。吸血蝇类的口器为刺吸式。中喙较细长而坚硬,唇瓣退化,喙齿发达。
胸部:前、后胸退化,中胸发达。中胸背板上鬃毛的排列、斑纹等特征是分类的依据。中胸背板两侧有膜质翅1对。足3对,多毛,末端具爪及发达的爪垫各1对和单一的刚毛状爪间突,爪垫密布纤毛,可分泌粘液具粘附作用并能携带病原体。 腹部:圆筒形,末端尖圆。雌蝇形成产卵器,雄蝇外生殖器的特征是蝇种鉴定的重要依据。 孳生地:粪便类、腐败的动植物类、垃圾类 食性:蜜食性、粪食性、杂食性、边食边吐边排(传播病原体)
活动与栖息:多白天活动,夜晚栖息,善飞翔。 季节消长与越冬:秋型、夏秋型为主。除卵外均可越冬。 常见蝇种:
家蝇:体长5~8?,灰褐色。胸部背面有4条黑色纵纹;腹部橙黄色并有黑色纵条。
丝光绿蝇:体长5~10 ?,呈绿色金属光泽,中胸背板上的鬃毛发达。
大头金蝇:体长8~11 ?,躯体肥大,头宽于胸,体呈青绿色光泽。复眼深红色,颊为杏黄或橙黄。 黑尾黑麻蝇:体长6~12 ?,暗灰色,胸背面有3条黑色纵纹,腹部背面有黑白相间的棋盘状斑。雄蝇外生殖器呈亮黑色。 与疾病的关系
机械性传播(主要的传播方式):非吸血蝇类通过蝇类体内外携带病原体以及蝇类特有的食性,将病原体传播扩散。可传播痢疾、霍乱、伤寒等多种疾病 。 生物性传播: 舌蝇(采采蝇)可传播人体锥虫病(睡眠病)。
蝇蛆病:是由于蝇类的幼虫的寄生于人体和动物的组织或器官而引起的疾病。在临床上根据蝇蛆寄生部位的不同分为下述几类: 皮肤蝇蛆病: 眼蝇蛆病: 胃肠蝇蛆病:
耳、鼻、咽和口腔蝇蛆病:
另外还有:创伤蝇蛆病、泌尿生殖道蝇蛆病等是非特异性的蝇蛆病。 防 制
环境防制:消除蝇的孳生场所。 物理防制:纱门、纱窗、诱蝇笼等。
化学防制:菊酯类杀虫剂滞留喷洒及毒饵诱杀。 生物防制:应用蝇类天敌和致病生物灭蝇。如寄生蜂可消灭蝇蛹。
遗传防制:通过改变或代替其遗传物质,降低蝇类的生殖潜能,达到防制目的。 蚤
蚤俗称跳蚤,无翅,极善跳跃,是哺乳动物或鸟类的体外寄生虫。 简 介
蚤成虫形态:蚤体长2-4mm,两侧扁平,棕黄或深褐色.触角1对,分3节。足3对长而发达,剌吸式口器、无翅。体表有许多毛、刺及刚劲棘状鬃和粗壮扁形的栉。 生活史与习性
完全变态:有成虫、卵、幼虫、蛹期。
卵椭圆形,长0.4-1.0mm,乳白色具光泽。幼虫蛆状,白色。运动活跃,在适宜的条件下蜕皮2次,经2~3周即发育为4~6mm的成熟幼虫,再吐丝作茧而完成化蛹。
成虫羽化后立即交配,并开始吸血,1~2天后雌蚤产卵。雌雄成虫均吸血,每天吸血数次。善跳跃,对温度反应敏感 与疾病的关系
1、叮刺骚扰:人被蚤叮刺后,皮肤瘙痒,出现红斑或丘疹,严重者可影响休息或因搔破皮肤而继发感染。
2、皮下寄生:潜蚤属雌蚤寄生于动物或人的皮下。
3、传播疾病:鼠疫、鼠型斑疹伤寒、绦虫病等。 防 治
清除孳生地:灭鼠防鼠 灭蚤防蚤。 虱
虱(louse)是鸟类和哺乳类动物的体外永久性寄生虫。寄生于人体的种类有人虱(人头虱、人体虱)和耻阴虱。
成虫:人虱灰黑或灰白色,背腹扁平,体狭长,无翅,足3对,口器为刺吸式。各足末端有弯曲的爪,爪与胫节末端内侧的指状突起相对形成强有力的抓握器。
耻阴虱体形似蟹,灰白色,胸腹相连而宽短,足3对,中、后足爪较粗壮。 生活史和生态
不完全变态,成虫-卵-若虫,而无幼虫。
成虫、若虫均吸人血,常边吸血边排粪。对温度和湿度极为敏感,最适宜的温度为29~30℃。当人体温升高、出汗或死后变冷时,则迅速爬离,另觅新宿主寄生。
人头虱多寄生于后颈及耳后毛发根上,人体虱多寄生于内衣、裤的皱缝内。耻阴虱多寄生于阴毛和肛周毛等处。
人虱(人头虱、人体虱)主要通过互相穿衣戴帽,共用被褥等传播;阴虱多因性接触而传播。
与疾病的关系 1、叮刺吸血:
2、传播疾病:流行性斑疹伤寒、流行性回归热 防 制
1、注意个人卫生、保持衣被清洁是预防生虱的重要措施。
2、灭虱:灭虱灵等。 蛛形纲 概 述
蛛形纲的特征是躯体分头胸部及腹部或头胸腹愈合为一体,无触角,无复眼,无翅。成虫有足4对。 本纲中有医学意义的是蝎亚纲、蜘蛛亚纲和蜱螨亚纲。蜱螨亚纲许多种类可传播多种疾病,是医学节肢动物中最重要的类群。
躯体:表皮有的较柔软,有的形成不同程度骨化的背板。在表皮上还有各种条纹、刚毛等。生殖孔位于躯体前半部,肛门位于躯体后半部。腹面有足4对,通常分为6节(包括基节、转节、股节、膝节、胫节和跗节),跗节末端有爪和爪间突或爪垫。气门或有或无。生殖方式主要是两性生殖,但经常进行孤雌生殖。
蜱螨的形态 蜱
蜱(tick)属于蜱螨亚纲的寄螨目、蜱总科。躯体背
面有盾板的为硬蜱(hard tick),无盾板的为软蜱(soft tick)。
成虫:2-10 mm (未吸血),吸血后可达30 mm,硬蜱颚体位于虫体前部。软蜱位于腹面前部。 生活史:卵-幼虫-若虫-成虫4个时期。
行为:更换宿主(1-4宿主或更多)、吸血、寻觅宿主。 防制原则:环境防制、化学防制、个人防护。 形 态 硬蜱:
颚体:位于躯体前端,从背面可见。
躯体:光滑,背面为盾板。雄虫背板覆盖整个背面,雌虫仅覆盖前部的一小部分。盾板上有刻点或色斑。有些蜱具眼1对。躯体腹面有围绕生殖孔的生殖沟,肛门前后有肛沟。前者称前沟类硬蜱。如硬蜱属;后者称后沟类硬蜱。雄虫腹面有骨板。气门板宽,位于足基节Ⅳ的后外侧。足基节上有距刺,爪垫较发达。 软蜱:
颚体:小,从背面看不到。雌蜱颚基背面无孔区。口下板逆齿不发达。须肢(1对)各节活动均灵活。多无眼。
躯体:虫体背面无背板,腹面无骨板。体表为皱纹状或颗粒状,或有乳突状或有凹陷窝。腹面有生殖沟,肛门前后有肛沟。气门板小,位于足基节Ⅳ的前外侧 。雌雄外观相似,不易区别。足基节无距刺,跗节爪垫退化或无。
生 活 史
卵-幼虫-若虫-成虫4个时期,生活史周期2月-数年不等。 生 态
宿主和更换宿主的类型 蜱类在生活史中有更换宿主的现象,根据其更换宿主的次数可分为4种类型: 一宿主蜱:各活动期都寄生于同一宿主,雌虫饱血后落地产卵,宿主为大型哺乳动物。
二宿主蜱:幼虫和若虫寄生于同一宿主,成虫寄生另一宿主。
三宿主蜱:幼虫、若虫、成虫分别寄生于3个宿主。90%的硬蜱属于此类。
多宿主蜱:幼虫不更换宿主,各龄若虫及成虫需多次更换宿主。软蜱多属此类。
蜱类宿主广泛,包括陆生哺乳类、鸟类、爬行类等,有些种类侵袭人。 吸血习性:
硬蜱:各活动期仅吸血1次。
软蜱:幼虫吸血1次、各龄若虫需吸血多次。 致 病 1、直接危害:
蜱在叮刺吸血时多无痛感,但可损伤宿主局部组织,可致局部充血、水肿、急性炎症反应,还可引起继发性感染。
某些硬蜱在叮刺吸血过程中唾液分泌的神经毒素可导致宿主运动性神经纤维的传导障碍,引起上行性
肌肉麻痹现象,严重可致呼吸衰竭而死亡,称为蜱瘫痪。
2.传播疾病 蜱是人兽共患病的重要传播媒介,蜱不仅作为传病媒介,而且可起到贮存病原的作用。蜱媒性疾病主要有:
1)森林脑炎:病原体是脑炎病毒。多种哺乳动物和鸟类是其贮存宿主,硬蜱为传播媒介。我国北方主要是全沟硬蜱。
2)新疆出血热:病原体是克里米亚-刚果出血热病毒。大型草食性动物和野兔是其主要宿主,亚东璃眼蜱是主要媒介。分布于新疆。
3)北亚蜱媒斑疹伤寒:病原体是西伯利亚立克次体。多种啮齿动物为贮存宿主,硬蜱和软蜱为传播媒介。 4)Q热:病原体是贝纳柯克斯体。牛、羊为主要传染源。感染途径是经呼吸道或消化道感染硬蜱和软蜱为传播媒介。
5)人埃立克体病:硬蜱为传播媒介。
6)莱姆病:病原体是伯氏疏螺旋体。一些哺乳动物和鸟类为贮存宿主,全沟硬蜱为主要传播媒介。 7)蜱媒回归热:即地方性回归热。多种啮齿动物为贮存宿主,钝缘蜱为传播媒介。
8)细菌性疾病:有些细菌可通过蜱的叮咬或蜱粪污染伤口感染人。蜱能长期保存一些病原菌。 防治原则
环境防制 :清理家畜、家禽圈舍,防止蜱孳生越冬,牧区可采取轮换牧场放牧和牧场隔离,使蜱失去寄
生吸血机会而死亡。
药物防治:用倍硫磷,毒死蜱等喷洒蜱孳生地,对家禽可定期药浴杀蜱。 生物防治:如跳小蜂
个人防制:进入蜱区涂擦驱避剂,着防护服,离开蜱孳生地时要互检,以防蜱侵袭。 恙 螨
恙螨属于真螨目、恙螨科(Trombiculidae)。恙螨的成虫和若虫营自生生活,仅幼虫营寄生生活,寄生在家畜和其他动物体表,能传播恙虫病等疾病。全世界已知约有3000多种及亚种,其中有50种左右侵袭人体。我国已记录有420余种及亚种。 形 态
恙螨成虫和若虫全身密布绒毛,外形呈“8”字形,足Ⅰ特别长,起触角作用。目前分类以幼虫为主。 幼虫大多椭圆形,红、橙、淡黄或乳白色。初孵出时体长约0.2mm,经饱食后体长达0.5~1.0mm以上。虫体分颚体和躯体两部分。躯体背面的前端有盾板,呈长方形、矩形、五角形、半圆形或舌形。盾板上通常有毛5根,中部有2个圆形的感器基,由此生出呈丝状、羽状或球杆状的感器。盾板后方的躯体有背毛。眼2对,足多羽状毛。 生活史和生态
生活史:卵-前幼虫-幼虫-若蛹-若虫-成蛹-成虫。 宿主(幼虫):哺乳类、鸟类、两栖类及脊椎动物等。
滋生地与分布:温暖潮湿地区。孳生地为隐蔽潮湿,多草多鼠等场所。
季节消长:受温、湿和雨量的影响出现季节消长;夏季型、春秋型和秋冬型。
活动:活动范围小,一般不超过1-2米,垂直距离10-20?,常聚集在一起呈点状分布,称螨岛。 与疾病的关系
1.恙螨皮炎 由于恙螨的唾液能够溶解宿主皮下组织,引起局部凝固性坏死,故能出现皮炎反应。被叮刺处有痒感并出现丘疹,继而形成水泡,之后形成黑色结痂,脱落后形成浅在性溃疡。
2.恙虫病 由感染恙虫东方体的恙螨幼虫叮咬人体所引起的一种急性传染病。其临床特征为起病急骤、持续高热、皮疹、皮肤受刺叮处有焦痂和溃疡、局部或全身浅表淋巴结肿大等。当恙螨幼虫叮刺贮存宿主时,将病原体吸入体内,并经卵传递到下一代幼虫,然后再通过叮刺传给新宿主,包括人。我国大陆主要传病媒介为地里纤恙螨。
3、肾综合征出血热:病原体为汉坦病毒。小盾纤志螨传播。 防制原则 1、消除孳生场所 2、药物杀螨 3、个人防护 蠕形螨
蠕形螨俗称毛囊虫,是一类永久性寄生螨。寄生于人和哺乳动物的毛囊和皮脂腺内,寄生于人体的仅两种,即毛囊蠕形螨和皮脂蠕形螨。 形态及生活史
形态:成虫虫体0.15-0.3mm,乳白色,半透明,环纹明显。雌虫大于雄虫,躯体分足体和末体两部分,腹面有足4对,粗短呈牙突状,毛囊蠕形螨细长,末体占躯体长的2/3-3/4,末端钝圆。皮脂蠕形螨粗短,末体占虫体的1/2,末端尖细呈锥状。 生活史:卵-幼虫-前若虫-若虫-成虫5期。 生 态
蠕形螨一般寄生在人体皮肤皮脂腺较发达的部位,尤以鼻翼、鼻尖及眼周围、颊、前额、外耳道等处感染率较高。以上皮细胞、腺细胞和皮脂为食。毛囊蠕形螨多群居,皮脂蠕形螨多单个寄生。蠕形螨具负光性,但对温度、湿度较敏感,发育最适温度37度。温度升高或降低时,蠕形螨爬出,在体表爬行。昼夜均可爬出,且以雌螨为主。 致 病
感染有蠕形螨的人绝大多数为无症状的带虫者。属条件致病螨。人体蠕形螨破坏上皮细胞和腺细胞,引起毛囊扩张,上皮变性。虫多时可引起角化过度或角化不全,真皮层毛细血管增生并扩张。角化过度防碍皮脂外溢。并发细菌感染时,毛囊周围细胞浸润,纤维组织增生。
皮损表现局部皮肤弥漫性潮红、充血,散在针尖大
小至粟粒大小红色痤疮状丘疹、脓疱、结痂、脱屑、肉芽肿、皮脂异常渗出、毛囊显著扩大,表面粗糙,甚至凹凸不平。患有酒渣鼻、毛囊炎、痤疮、脂溢性皮炎和睑缘炎等皮肤病的患者,他们的蠕形螨寄生的感染率及感染度均显著高于健康人及一般皮肤病人,说明蠕形螨是引起上述症状的病因之一。 实 验 诊 断
从皮肤取材,镜检查到蠕形螨即可确诊。皮肤感染常用皮肤刮拭法或透明胶纸法检查。透明胶纸法:用透明胶纸于晚上睡前,粘贴于受检部位,至次晨揭下,贴于载玻片上镜检。此法简便易行,无痛苦,在普查中值得推广。 防治原则
蠕形螨感染普遍。以毛囊蠕形螨多见,皮脂蠕形螨次之。部分患者有双重感染可通过直接或间接传播。 注意个人卫生:尽量不使用他人尤其是患者的毛巾、脸盆、枕巾等,避免和带螨者、患者直接接触,以防蠕形螨感染。
治疗患者:可外用10%硫磺软膏等,亦可内服甲硝唑。 疥 螨
疥螨属真螨目、疥螨科,是一种永久性寄生螨类。寄生于人和哺乳动物的皮肤表皮角质层内,引起一种有剧烈瘙痒的顽固性皮肤病,即疥疮.寄生于人体的疥螨为人疥螨.
形 态
成虫:近圆形,背面隆起,乳白或浅黄色, 虫体长0.3-0.5mm,颚体短小,螯肢似钳状, 尖端具小齿.须肢分3节。无眼和气门。躯体背面具有许多横皱纹、皮棘、刚毛等,前部有盾板;腹面光滑,有足4对。雌、雄虫前两对足末端都有吸垫,雌虫后两对足末端为长鬃,雄虫第3对足末为长鬃,第4对末为吸垫。 生 态
寄生部位:疥螨常寄生于人体皮肤较柔软嫩薄之处,常见于指间、肘窝、腋窝、腹股沟、外生殖器等处;婴幼儿则全身皮肤均可被侵犯。
活动与挖掘隧道:虫体在皮下开凿一条与皮肤平行的隧道,以角质组织和淋巴液为食,挖掘最长可达10~15mm。以雌螨所挖的隧道最长,每隔一段距离有小纵向通道通至表皮。雄螨与后若虫亦可单独挖掘,但极短,前若虫与幼虫则不能挖掘隧道,只生活在雌螨所挖的隧道中。受精后雌螨最为活跃。 致 病
疥满对人体的致病作用主要是雌螨开掘隧道时对皮肤的机械性刺激和局部损伤,以及其分泌物、排泄物及死亡螨体裂解物等变应原性刺激所引起的超敏反应。皮损表现局部皮肤出现针尖大的丘疹、水泡、脓疱、结节、肉芽肿及隧道(灰白色或浅黑色弧形或波折线状)。最突出的症状是奇痒,白天较轻,夜晚加剧睡后更甚。因为虫体活动增强,以致奇痒难
忍。可继发脓疱疮、毛囊炎等。
诊 断
根据患者接触史及丘疹、疱疹、奇痒等临床表现,可作出疑似诊断,然后用消毒针头或手术刀尖挑出隧道盲端的虫体镜检,查见疥满即确诊。 防治原则
感染方式:直接接触。
加强卫生教育,注意个人卫生,避免和疥疮患者直接接触及使用其衣物。患者的衣服要用蒸气或煮沸消毒。治疗疥疮常用5%-10%硫磺软膏等。一般治疗2个疗程,即可痊愈。
