总论
一.概念、
临床检验:以离体的血液、体液、排泄物等为标本,通过试剂、仪器等进行检测,并对检测的过程进行全面的质量控制,最终得到可靠的检测结果或数据。
实验诊断:通过临床检验得到的信息为预防、诊断、治疗和预后评价所作的临床医学活动。
参考值(范围):是指所有抽样组测得值的平均值加减其标准差。
质量控制:为保证临床检验结果质量(满足医生/客户要求)而采取的一系列检查、控制手段。
二.工作流程:医生开医嘱 标本采集和处理 标本检测 发送报告 分析判断
分析前 中 后
血液检查
一. 血液有形成分的组成
血细胞 占全血40~50%,称之有形成分
1.白细胞:中性粒细胞、 淋巴细胞、单核细胞、 嗜酸性粒细胞、 嗜碱性粒细胞
2.红细胞 (主要成分是血红蛋白)
3.血小板
二、血液一般检查
1.红细胞RBC
参考值(男)4.0~5.5×1012/L (女)3.5~5.0×1012/L (新生儿)6.0~7.0×1012/L
临床意义:
↓生理性减少:婴幼儿、15岁前儿童;某些老年人;月经期暂时引起下降;妊娠中、后期
病理性减少:各种类型贫血
↑相对性增高:严重腹泻、呕吐、大面积烧伤、大量出汗、尿崩症、糖尿病酮症酸中毒等
绝对性增高:1)生理性增多:新生儿、高原居民,剧烈运动、冷水浴等2)病理性增多:先心、肺心病,真性红细胞增多症
2.血红蛋白Hb
参考值: (男) 120~160g/L (女) 110~150g/L (新生儿)170~200g/L
男 女
轻度贫血<120g/L <110g/L
中度贫血<90g/L <90g/L
重度贫血<60g/L <60g/L
小细胞低色素贫血:缺铁性贫血,铁粒幼细胞性贫血,珠蛋白生成障碍性贫血,慢性失血性贫血铅中毒
3. 网织红细胞
是晚幼红细胞脱核后,在完全成熟之前的过渡型红细胞。由于胞浆中尚存核糖体、核糖核酸等嗜碱物质,用煌焦油兰等染料进行活体染色后,胞浆中可见蓝绿或蓝色的网状结构,故名网织红细胞。
成人:0.5%-1.5%新生儿(<3月):2%-6%
临床意义
增多:骨髓增生旺盛。常见于溶血性贫血,尤其是急性溶血性贫血(可达20%以上)、急性大失血。贫血治疗有效。如缺铁性贫血、巨幼细胞性贫血,经相应治疗后1-2日即开始,1周左右达最高峰
减少:骨髓增生低下,如再生障碍性贫血、溶血性贫血有再生障碍危象时
4.白细胞WBC
参考值 (成人)4.0~10.0 × 109/L (新生儿)15.0~20.0 × 109/L
临床意义
↑生理性增高:见于妊娠期、分娩时、新生儿;剧烈运动、淋浴;严寒、高温;午后高于清晨;饮食后高于饮食前等;
病理性增高:1)急性感染如肺炎、扁桃体炎、急性阑尾炎2)严重组织损伤、大量细胞破坏3)急性大出血:4)急性中毒:如安眠药、滴滴畏中毒, 代谢性酸中毒5)白血病及恶性肿瘤:
↓感染、某些血液病、脾功能亢进、慢性理化损伤、自身免疫病
中性粒细胞的核象变化:
核左移周围血中杆状核粒细胞增多甚至出现晚幼粒、中幼粒、早幼粒等细胞。常见于急性化脓性感染;其次为急性中毒,急性溶血反应等。
核右移正常人周围血中性粒细胞以三叶核者为主,若五叶者超过 3 % 时为核右移,此时常伴有白细胞总数减少。核右移表明造血物质不足或骨髓造血功能下降所致,常见于营养性巨幼细胞贫血,恶性贫血。
异型淋巴细胞:在传染性单核细胞增多症(并非单核细胞),病毒性肝炎、流行性出血热等病毒刺激下可使淋巴细胞增生并出现异型。
淋巴细胞
病理性增多:病毒性感染;某些慢性感染;各类淋巴细胞性白血病
减少:接触放射线;应用肾上腺皮质激素及肾移植术后、AIDS
单核细胞
病理性增多:心内膜炎、疟疾、黑热病;急性感染的恢复期;活动性肺结核及粟粒性结核;慢性单核细胞白血病
嗜酸性粒细胞
增高:过敏性疾病;寄生虫病;皮肤病;慢性嗜酸性白血病及淋巴瘤
嗜碱性粒细胞
增高:慢性粒细胞白血病、嗜碱性粒细胞白血病、某些转移癌、骨髓纤维化
5.血小板PLT
参考值100~300×109/L
临床意义
增多 > 400×109/L,见于血小板增多症、慢性粒细胞增多症、真性红细胞增多症、骨髓纤维化、脾切除等。
减少 < 100×109/L;见于血小板减少紫癜(ITP)、再生障碍性贫血、急性白血病、X射线照射、脾肿大(肝硬化)、血液被稀释
三.缺铁性贫血实验室检查
是用来合成Hb的贮存铁缺乏,从而影响Hb合成所引起的低色素小细胞贫血。特点为血常规RBC为低色素小细胞,网织红细胞服用铁剂后升高;骨髓可染色铁缺乏,骨髓红系细胞明显增生,中晚幼为主,粒红比下降;血清铁↓、血清总铁结合力↑、血清铁蛋白↓ 、转铁蛋白饱和度↓及骨髓铁染色(内、外铁↓ )
骨髓检查
一、 血细胞成熟规律
胞体 大→小
胞浆
(1)量:少→多 (淋巴细胞例外)
(2) 颜色:深蓝→浅蓝→淡红 红细胞→橘红
(3) 颗粒:无→嗜天青(早幼)→特异性(中性、嗜酸、嗜碱)
胞核
(1)大小:大→小
(2)核形:规则→不规则
(3)染色质:细致疏松→粗糙紧密
(4)核仁:有→无
(5)核膜:不明显→明显
核浆比 核大质少→核小质多(巨核细胞相反)
二、常用血细胞化学染色检查
1.过氧化物酶染色POX
用于急性白血病类型鉴别,急粒(阳性),M3(强阳性),急单(弱阳性),急淋(阴性)
2中性粒细胞碱性磷酸酶染色NAP
增高:严重化脓性感染、类白血病反应 、真红、骨髓纤维化、ALL 、慢粒急变 、MM、 再障、恶性淋巴瘤 、原发性血小板减少性紫癜
减低:CML、AML 、PNH 、恶组
鉴别诊断:CML 与类白血病反应↑
PNH↓ 与 AA↑、ALL↑与 AML↓
细菌感染↑与病毒感染↓真红↑与继红无变化
三、骨髓细胞铁染色
临床意义:
1.缺铁性贫血诊断,疗效判断
BM smear 细胞外铁消失 ,铁粒幼细胞百分比下降 , 治疗后胞外铁增加
2.铁粒幼细胞贫血诊断:细胞外铁显著增高,且出现环铁>15%
3.MDS:铁粒幼比例增高 环形铁粒幼细胞>15%
4.判断机体内铁贮存和利用
(1)细胞内外铁明显 降低 / 消失表示骨髓储存铁用完
(2)小细胞贫血 BM 内外铁正常/ 增多 表示铁利用障碍
5.非缺铁性贫血观察 : 溶贫 、AA 、 leukemia BM 内外铁正常或增高
四、骨髓增生程度分级

骨髓增生程度 成熟红细胞/有核细胞 有核细胞/LP 常见原因

增生极度活跃 1: 1 >200 各类型白血病
增生明显活跃 10:1 100左右 各类型白血病、增生性贫血
增生活跃 20:1 50左右 正常骨髓、某些贫血
增生减低 50:1 20左右 慢性AA、粒缺
增生极度减低 300:1 10左右 急性AA

G:E=粒系总数/幼红总数 正常人2-4:1
血栓与止血检查
一、血管壁和血小板的检测
1.出血时间测定(BT)(正常人4-9min)
临床意义:主要反映血小板的数量和功能、以及血管壁的通透性和脆性的变化有关,还与皮肤厚度、皮肤弹性、凝血因子等有关。
注意:试验前停用阿司匹林等抗血小板药物。
2、血小板计数(PLT)参考值:(100~300)×109/L
临床意义:
减少:
1)生成障碍:再障、放射、急白、巨贫、骨纤维化
2)破坏或消耗增多:原发性血小板紫癜、SLE、恶性淋巴瘤、风疹、DIC、TTP等
3)血小板分布异常:脾肿大(肝硬化等)血液被稀释
增加:
原发性增加:慢性粒细胞白血病、真性红细胞增多症、原发性血小板增多症、骨髓纤维化早期
反应性增加:急性感染、急性溶血、某些癌症
3、血块收缩T:表示血块退缩的程度
参考值30min-1h开始退缩 18h-24h完全退缩
临床意义:
1.主要用于血小板功能测定的初筛试验
2.退缩不良见于:
a) 血小板功能异常或量¯ b) 纤维蛋白原严重减少c) 严重 FⅧ、FⅡ缺乏
4.血小板聚集 T(PAgT)
临床意义:
增高:血小板聚集功能增强,见于血栓前状态和血栓性疾病(人工心脏换瓣术)
减低:血小板聚集功能减低,见于血小板无力症、储存池病、尿毒症、肝硬化、原发性血小板减少性紫癜、急性白血病
应用:
抗血小板药物治疗的监测,使PAgT结果降至40%- 50%为宜。
二、凝血机制
(一)外源性凝血途径
是指参与凝血的因子不完全来自正常血液中,部分由组织中进入血液。包括从TF与FVII结合直至FXa形成的过程。是体内凝血的主要途径,也是发生止血血栓病理改变的主要部分。
1.血浆凝血酶原时间测定—PT
参考值:11-13秒,超过正常对照3秒有临床意义,
INR值:国际标准化比率。指受检者血浆凝血酶原时间/正常参比血浆凝血酶时间的平
均值,参考值为1.0±0.1。
临床意义:
1)延长:见于外源凝血系统的因子先天性减少、缺乏,纤溶亢进,血中抗凝物质增加,严重肝病,维生素K缺乏症等。
2)缩短:先天性Ⅴ增多症,口服避孕药、血栓前状态及血栓形成性疾病。
3)监测口服抗凝剂量:口服抗凝剂治疗的最佳浓度是INR为2.0-3.0
(二)内源性凝血途径
是指参与凝血的因子全部来自正常血液中存在的凝血蛋白和Ca++ ,包括从FXII被激活至FXa形成的过程。(不是体内主要的)
1.活化部分凝血活酶时间测定—APTT
参考值:30-45秒(或与正常对照相差5秒以内)
>正常对照10s以上者 延长
<正常对照5s以上者 缩短
是一个敏感且可靠的检查内源凝血系统的筛选试验。当血浆凝血因子低于正常水平的15%-30%时,即出现异常。
临床意义:
1)延长:内源凝血系统因子缺乏、肝素、狼疮抗凝物。
2)缩短:血栓前状态、DIC等。
3)监测肝素抗凝治疗的首选指标:血浆肝素浓度为 0.1-1.0 IU/ml时有较高的敏感度,治疗的安全有效范围是APTT检测值为同时检测的正常对照值的1.5~2.5倍。
(三)共同凝血途径
1.血浆纤维蛋白原测定
临床意义:
减少:1.先天性纤维蛋白原缺乏症2.DIC(消耗过多)3.严重肝病
增高:1.高凝状态:血栓性疾病,急性炎症、手术创伤、恶性肿瘤、组织坏死,糖尿病、使用雌激素等。2.生理性:部分正常老人,妊娠晚期。
2.血浆凝血酶时间测定TT
参考值16-18s,超过正常对照3s为延长
临床意义:主要检测凝血过程第三阶段
延长:纤维蛋白原质与量异常,循环中抗凝物质增多,如AT-Ⅲ、肝素样物质 ,FDP增多,如纤溶亢进
三、 抗凝血机制
1.抗凝血酶III(AT-III):是主要的生理性血浆抗凝物质
血浆抗凝血酶Ⅲ(AT-Ⅲ)测定
临床意义
增高: 见于血友病、白血病和再生障碍性贫血等的急性出血期以及口服抗凝药物治疗过程中
减低: 见于先天性和获得性AT缺乏症,后者见于血栓前状态、血栓性疾病、DIC、肝脏疾病
四、纤维蛋白溶解机制
1.血浆硫酸鱼精蛋白副凝固试验(3P)
临床意义:
阳性:1.提示血中FDP增多,见于DIC/纤溶亢进2.溶栓治疗后3.假阳性:大出血(创伤、手术、咯血、呕血)、恶性肿瘤、人工流产等
阴性:1.正常人2.原发性纤溶3.DIC晚期
2.纤维蛋白(原)降解产物(FDPs)
是反映体内纤溶活性总水平的参数,见于原发性纤溶和继发性纤溶症
3.血浆D-二聚体(D-D)测定
DIC的诊断(特异的确诊试验)和监测
D-D:纤维蛋白降解特征性产物
尿液检查
一、尿液物理性状检查
1.尿量
正常成人:1000~2000 ml / 24小时尿,平均为1500 ml,昼夜之比为3~4:1
1)多尿:24小时>3000 ml
摄入水过多:与大量饮水或输液有关的暂时性多尿。
ADH性多尿:垂体分泌ADH不足或肾小管对ADH反应性降低
溶质性利尿:尿中含过多的葡萄糖、电解质、尿素等导致多尿。
2)少尿:24h尿< 400ml或<17ml/h
肾前性:休克、严重脱水、水肿、心衰等
肾性:急性肾炎、慢性肾炎急性发作、肾衰等
肾后性:泌尿系统结石引起的梗阻,前列腺肥大、尿道狭窄等
3)无尿:24h尿< 100ml或12h内无尿
严重的急性肾功能不全、肾移植术后发生排异反应。
2.颜色
正常新鲜尿液呈清晰的淡黄色
1)血尿:肉眼血尿、镜检血尿(RBC>3个/HP)见于肾结核、急性肾小球肾炎、泌尿系统肿瘤及感染、出血性疾病等
2)血红蛋白尿:尿色呈红葡萄酒色或酱油色。见于血型不合的输血、溶血性贫血、恶性疟疾和阵发性睡眠性血红蛋白尿。
3)胆红素尿:尿液颜色呈深黄色或黄褐色。见于阻塞性黄疸及肝细胞性黄疸。
4)乳糜尿:呈乳白色。见于丝虫病、腹腔淋巴管结核、腹腔肿瘤等。
3.透明度
常温下正常新鲜尿液清晰透明,出现浑浊见于尿酸盐沉淀、磷酸盐和碳酸盐、脓尿
4.气味
尿素分解——氨臭味、酮症酸中毒——烂苹果味、苯丙酮酸尿——鼠臭味
5.酸碱度
正常新鲜尿呈弱酸性或中性,pH 6.0~6.5, 可在 4.5~ 8.0波动
6.比重
正常情况下, 成人于1.015 ~ 1.025间,婴幼儿偏低。
二、尿液化学检查
1. 尿蛋白检测:
参考范围
正常人尿中蛋白质含量为0~80 mg/24h尿、一次随机尿中蛋白质含量为0~50 mg/L
蛋白尿:尿蛋白定性试验为阴性蛋白定性为阳性、定量测定>120mg/24h
临床意义:
生理性蛋白尿:见于剧烈活动、妊娠期、长时间暴露在严寒中、精神紧张、大量摄入蛋白质
尿蛋白定性一般不超过(+),定量为轻度
病理性蛋白尿:
1)肾小球性蛋白尿:肾小球滤过屏障受到损伤而产生的蛋白尿。
特点:以白蛋白为主,蛋白排出量多少与肾小球滤过膜损伤程度相关。
见于肾小球肾炎、肾病综合症、继发性肾小球疾病等。
2)肾小管性蛋白尿:肾小管受损引起的蛋白尿
特点:尿中以小分子量蛋白增高为主,多为轻度蛋白尿。
见于:肾盂肾炎、急性肾小管坏死、急慢性间质性肾炎、肾移植后排斥反应
3)混合性蛋白尿:肾小球和肾小管均受损引起的蛋白尿。
特点:尿中大、小分子量的蛋白质都存在,24小时尿蛋白排出量较高。
见于:肾小球肾炎后期、系统性红斑狼疮、糖尿病型肾病综合征等。
4)溢出性蛋白尿:由于血浆中异常增多的小分子量蛋白质而产生的蛋白尿。
见于:多发性骨髓瘤、巨球蛋白血症、急性溶血性疾病、大面积肌肉损伤。
5)组织性蛋白尿:尿液中含有的可溶性的组织分解代谢产物和尿路细胞分泌的蛋白质增多引起的蛋白尿,为小分子量的蛋白或肽,为轻度蛋白尿。
6)假性蛋白尿:肾脏、各种泌尿道疾病产生大量脓液、血液、粘液等含蛋白成分的物质,混入尿中。见于膀胱炎、肾盂肾炎
2.尿糖检测
参考范围
正常人尿中仅含有少量的葡萄糖,一般成人<2.78mmol/24小时尿, 定性试验为阴性。
糖尿:当原尿中葡萄糖的浓度>8.8mmol/L,超过肾小管重吸收能力时,过多葡萄糖从尿中排出,此时尿糖定性试验为阳性
临床意义:
饮食性糖尿
暂时性糖尿
血糖正常性糖尿
血糖升高性糖尿
非葡萄糖性糖尿
3尿沉渣检查
细胞成份
1. 红细胞
参考值:正常人尿中偶见红细胞,一般不超过 0~3个/HP。
临床意义:血尿常见于肾小球肾炎、急性膀胱炎、肾结核、肾盂肾炎、外伤、运动、泌尿系统的肿瘤和结石等,亦可见于出血性疾病,肾移植术后
红细胞分型
1)均一型 红细胞形态基本正常,有时可出现少数淡影红细胞及棘形红细胞。此型多见于非肾小球型肾病
2)多形型 红细胞形态多样,大小不等,多见于肾小球性肾病(90% )。
3)混合型 均一型和多形型红细胞均可见。此型表明肾小管间质已受损,提示肾小球性肾病。
2.白细胞 尿中白细胞主要为中性粒细胞
参考值:正常人尿液中可有少数白细胞,一般不超过0~5/HP。
临床意义:主要见于泌尿系统炎症。单核细胞增多,可见于药物性急性间质性肾炎和新月体肾小球肾炎。淋巴细胞增多见于肾移植后排斥反应。嗜酸性粒细胞明显增多,与间质性肾炎有关。
3.上皮细胞
1)扁平上皮细胞
参考值:正常人尿液中少量存在
临床意义:多来自尿道粘膜层,一般无临床意义,若大量出现并伴有较多的白细胞,则表示相应部位有炎症变化。
2)移行上皮细胞
参考值:无或偶见于正常人尿中
临床意义:较多出现表明肾盂至尿道有炎症和病变
3)肾小管上皮细胞
参考值:正常人尿中不含此细胞
临床意义:来自肾小管。大量出现见于急性肾小管坏死性肾炎、肾病综合症、肾小管间质性炎症、心力衰竭、肾梗死、肾移植排斥反应。
管型成份
1.透明管型
参考值:正常人在浓缩尿液中偶见此管型
临床意义:此管型出现较多时,多见于肾实质性病变
2.颗粒管型
参考值:正常人尿中少量细颗粒管型
临床意义:颗粒管型的出现,提示肾单位有淤滞现象。
3.蜡样管型
参考值:正常人尿中无此管型
临床意义:提示严重的肾小管变性坏死,见于慢性肾炎晚期及肾淀粉样变等。
4.细胞管型
-红细胞管型 表示原尿中有大量红细胞或肾单位出血,见于肾小球肾炎、血型不合输血、肾移植后急排反应等。
白细胞管型 表示有化脓性炎症,见于急性肾盂肾炎、间质性肾炎等肾实质感染性疾病。
上皮细胞管型 表示肾小管有病变,见于急性肾小管坏死、肾淀粉样变性、汞中毒等。
参考值:正常人尿中无细胞管型
5.脂肪管型
参考值:正常人尿中无此管型
临床意义:尿中出现脂肪管型,见于类脂肪性肾病、慢性肾小球肾炎急性发作、肾病综合症
6.肾衰竭管型
参考值:正常人尿中无此管型
临床意义:尿液中出现此管型,见于血管内溶血或大面积烧伤、挤压综合症所致的急性肾功能衰竭。
7.类圆柱体
参考值:正常人在浓缩尿液中偶见
临床意义:出现较多时,多见于肾血循环障碍或肾脏受到刺激。
肾功能检查
一、肾小球滤过功能试验
肾小球滤过率GFR:单位时间内两肾生成的原尿量(微穿刺法不常用)
肾血浆清除率:单位时间内能将多少毫升血浆中所含的某物质全部清除
★.血肌酐(Cr)测定
参考值:男性44~132mmol/L;女性 70~106mmol/L 。
临床意义
1. 不敏感:GFR降至正常50%以下,Cr。
2. 慢性肾炎:超过442 mmol/L时有尿毒症可能。
3. 急性肾炎:177~354 mmol/L。
4. 尿毒症:可达1768 mmol/L。
5. Cr减少:严重肝病。
★内生肌酐清除率(Ccr)
参考值:80~120ml/min.1.73m2、>40岁Ccr每年下降1ml/min 、>70岁正常值为正常值60%
临床意义
1. 较早判断肾小球的损害:<80%正常值时提示肾小球损伤;
2. 对肾功能的初步估价:
51~70 ml/min 轻度损害
31~50 ml/min 中度损害
<30 ml/min 重度损害
3. 指导治疗
<40 ml/min限制蛋白质饮食
<30 ml/min 噻嗪类利尿剂无效
<10 ml/min 应进行人工透析
4、临床分型参考:慢性肾炎普通型,Ccr常降低,而肾病综合症偏高。
★血尿素(BU)的测定
参考值:1.78~7.14 mmol/L
临床意义
1.肾性增高:
1)不敏感:GFR降至正常50%以下,BU
2)各种肾病所致的较严重肾小球病变
3)尿毒症时有特殊价值,与病情成正比:
7.14~14.28 mmol/L 代偿期
14.28~21.4 mmol/L 失代偿期
>21.4 mmol/L 尿毒症期
2. 肾前性增高
1)长期大量蛋白质饮食;
2)蛋白质分解过度:组织大量坏死、消化道出血等;
3)肾血流量降低:脱水、休克等;
3. 肾后性增高:尿道梗阻、前列腺肥大等。
4. BU减少:低蛋白饮食、严重肝病、肾小管重吸收功能↓等。
★血尿酸(UA)的测定
参考值:男性150~416 mmol/L 女性89 ~357 mmol/L
临川意义
1. 血尿酸浓度升高
1)肾性增高:肾小球滤过功能损伤。较血肌酐和血尿素较早反映肾功能损伤。
2)肾外因素:体内尿酸生成异常增多。如痛风和血液病、恶性肿瘤等引起的继发性痛风。
2. 血尿酸浓度降低
1)各种原因致肾小管重吸收功能损伤;
2)肝功能严重损伤;
3)其他:慢性镉中毒,大剂量激素等。
二、肾小管功能检查
1.尿α1-微球蛋白测定
? 肝细胞和淋巴细胞产生的一种糖蛋白
? 血浆游离α1-MG自由通过肾小球,99%被近曲小管上皮细胞摄取、分解,微量从尿中排出
? 免疫学方法定量测定。 尿α1-MG<15mg/24小时尿
? 尿α1-MG是近曲小管功能早期损伤的特异、敏感指标; 血和尿α1-MG均升高,肾小球和肾小管功能均受损;肝实质受损时,血 α1-MG 降低
2.ß2-微球蛋白( ß2-MG)测定
主要由淋巴细胞产生,正常人生成量较恒定。 ß2- MG经肾小球滤过后的99.9%被近曲肾小管重吸收和降解,仅微量从尿中排出。
方法:ELISA法、免疫微球法、散射比浊法。
参考值:血清1~2mg/L, 尿〈0.3mg/L
临床意义:
尿中升高:见于近端肾小管重吸收损害,如肾小管-间质性疾病、药物所致肾小管损伤、肾移植后排异反应等。
血清中升高:见于肾小球滤过功能受损(比血肌酐灵敏)、恶性肿瘤、肝炎、类风湿关节炎等。
3.尿浓缩稀释试验;是判断远端肾小管功能敏感指标。
参考值:24h尿量1000-2000 ml、昼夜尿量之比3-4:1、12h夜尿<750 ml、昼尿、夜尿最高比重>1.018、最高与最低尿比重差值>0.009
临床意义
1.急性肾小球肾炎: 肾小球病变,滤过减少,肾小管重吸收相对正常,故尿量减少,尿比重增高。
2.慢性肾小球肾炎:病变累及肾小管,尿浓缩功能障碍,夜间尿量增加,尿比重降低,晚期尿比重固定。
3.慢性肾盂肾炎: 病变以间质炎症为主者,损伤肾小管,尿量增加,尿比重降低。
4.肾功能不全时,夜间尿量可超过750ml;最高比重小于1.018表示本身浓缩功能不全;尿比重相差很小,比重固定在1.010左右,表示肾浓缩功能严重障碍明显增多(24小时大于4L,尿比重低于1.006),为尿崩症。
三、肾功能试验的选择与评价
1、尿常规检验
非但对肾脏疾病的早期诊断有重要意义,而且对了解肾功能也有重要作用。方法简便、快速、实用,无痛苦。应作为首选试验。
2、内生肌酐清除率
检测肾小球滤过功能的试验。方法简便,敏感性高,干扰少,可用于肾功能早期损伤的诊断,临床广泛使用。
3、血清尿酸
肾脏病患的早期即可增加,有助于肾功能损害的早期诊断。但肾外影响因素较多,需排除痛风、白血病等疾病。
4、血浆尿素和肌酐
反映肾小球滤过功能的试验。在肾功能损伤到一定程度才有变化,故不能作为肾功能损害的早期诊断指标。但在肾脏疾病的晚期或肾脏功能严重受损时,尤其是氮质血症或尿毒症时,有特殊的诊断价值,且增高程度与病情成正比。
5、酚红排泌试验
大致反映近曲小管的排泌功能,敏感性差,干扰因素多。但因方法简便,目前临床仍在应用。
6、尿浓缩稀释试验
测定远曲小管和集合管重吸收能力的试验。方法简便,敏感性良好,无痛苦。但不能精确地反映肾脏损害部位和范围,且尿中有糖或蛋白质时影响其准确性。
肝功能及血清电解质检查
一,肝功能的生化指标有哪些
1.胆红素的代谢,总胆红素,直接胆红素,间接胆红素
(1)胆红素的来源
来源: 衰老红细胞、骨髓中(少量)幼红细胞的血红蛋白以及肌红蛋白、其它非血红蛋白 性正铁血红素。


 代谢途径:胆绿素(biliverdin,巨噬细胞) 游离 (间接)胆红素 结合(直接)胆红素
代谢途径:胆绿素(biliverdin,巨噬细胞) 游离 (间接)胆红素 结合(直接)胆红素
粪胆原(尿胆原Urobilinogen)(肠道,大肠杆菌脱氢酶) 粪胆素(Urobilin, 空气) 粪胆原的肠肝循环
直接胆红素 不加反应促进剂直接测得的胆红素量
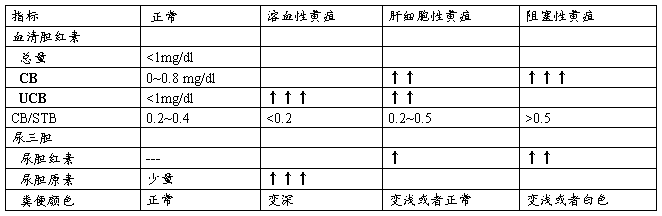
间接胆红素 总胆红素-直接胆红素
临床意义: 发现隐性(occult)黄疸 (<34 μmol/L) 鉴别黄疸类型 动态观察
血性黄疸 (hemolysis Jaundice) 间接胆红素上升显著 直接胆红素微增 尿胆原阳性 尿胆红素阴性
肝细胞性黄疸 (Hepatic Jaundice) 间接、直接胆红素上升 尿胆红素阳性 尿胆原阳性
阻塞性黄疸 (Obstructive Jaundice) 间接胆红素微增 直接胆红素上升显著 尿胆红素阳性、尿胆原阴性
正常人血中仅含有少量未结合胆红素,基本上不存在结合胆红素,未结合胆红素的量不超过17μmol/L (1 mg/ml),尿胆原为阴性或弱阳性。当血清总胆红素超过34.0~51.0 μ mol /L时,即可出现肉眼可察觉的黄疸。肝细胞损害(炎症、中毒、肿瘤)肝内外胆管梗阻、胆汁淤积等肝脏相关疾病中表现为胆红素异常升高并伴有尿胆红素、尿胆原阳性。
送检的标本注意防止溶血(hemolysis)、避光,另外高脂血(lipemia)对检测结果有一定干扰,分析结果时应预注意。
2.蛋白质的代谢,总蛋白质,白蛋白,前白蛋白
(1)肝脏对蛋白质的代谢作用
? . 氨基酸的脱氨基作用和转氨基作用
? . 通过鸟氨酸循环将游离氨和二氧化碳合成尿素
? . 合成血浆中的某些蛋白质40%以上蛋白质
血清蛋白电泳及血清总蛋白、白蛋白、白/球蛋白比值测定是常用的反映肝脏蛋白质代谢功能的指标
总蛋白:双缩脲法
碱性酒石酸钠铜盐+两个以上肽键紫色反应与蛋白质分子量及氨基酸组成无关
白蛋白(albumin):溴甲酚绿法
球蛋白(globin):总蛋白-白蛋白
血清蛋白电泳及血清总蛋白、白蛋白、白/球蛋白比值测定
值得一提的是白/球比值,须强调白蛋白绝对来自肝脏,可反映肝功能变化,但球蛋白特别是γ球蛋白则是骨髓等免疫器官产生,与肝功能无直接相关,系慢性感染的指标,不能脱离白蛋白本身而片面强调白/球比值的意义。此外还应结合临床可能出现的肝功能以外其它问题可能导致的低蛋白血症。
(2 )白蛋白水平:反映功能肝细胞的数量 参考值:35-50 g/L
A/G:下降提示肝脏损伤严重,恢复正常提示病情好转 参考值:1.5-2.5:1
总蛋白水平:异常升高见于肝硬化、慢性炎症 下降见于慢性肝病、恶性肿瘤等。 参考值:64-83 g/L
血清前白蛋白(prealbumin, Pre-Alb)系由肝细胞合成的糖蛋白, 蛋白电泳时迁移在白蛋白之前,故名前白蛋白,Pre-Alb其半寿期极短,仅为1.9天,是肝功能早期损害的指标,急性肝细胞损害时,明显下降,因此可作为肝功能早期损害的指标之一,现在不少医院已将该指标列入常规肝功能检测项目。
前白蛋白还可作为营养状况指标,用于营养状况的评价和治疗效果的监测。
3.脂蛋白的代谢,胆汁酸,脂蛋白(载脂蛋白)等,
(1)胆汁酸 测定方法:酶学 参考值: 0~10μmol/L
血清胆汁酸测定对胆汁淤积有较高的灵敏度和特异性。送检时应尽量采用新鲜标本,严格采空腹血,因餐后血清胆汁酸浓度上升。
胆汁酸测定的临床意义
?胆汁酸异常可见于肝细胞损伤、胆汁淤积,因此,急性肝炎、慢性肝炎、肝硬化、胆汁淤积均可出现胆汁异常。
?胆汁酸是慢性肝炎肝损伤的一个敏感指标,且在慢性迁延性肝炎和慢性活动性肝炎之间有显著差异,血清胆汁酸水平超过20μmol/L时,可考虑慢性活动性肝炎; 急性肝炎恢复期若血清胆汁酸仍未下降提示有转变为慢性的可能;在肝硬化的不同阶段血清胆汁酸水平都较高,且比慢活肝的增高幅度大。
(2)脂蛋白- 血浆脂质的主要(95%以上)存在形式
VLDL:脂质:TG(50%)+Ch + CE + PL
载脂蛋白:B100、C、E
作用:运输内源性TG
LDL: 脂质:CE(~50%)+PL+FC+TG
载脂蛋白:ApoB100
作用:运输肝脏中的CE至周围组织,并容易在动脉内膜下积累
HDL: 脂质:PL+CE
载脂蛋白质:ApoAI
作用:将周组织的Ch运输到肝脏,以便形成胆汁酸并予以清除。
肝脏是载脂蛋白合成及脂代谢的重要场所。慢性肝病中,常出现载脂蛋白及脂蛋白水平的异常变化,如Apo(a)显著下降。肝硬化中LDL、HDL、总胆固醇水平显著下降,其中LDL-胆固醇的下降尚与肝硬化严重度相关,究其原因主要为肝硬化时载脂蛋白ApoB-100、ApoA1合成减少及卵磷脂胆固醇乙酰转移酶LCAT活性下降,由此建议将LDL的测定作为慢性肝病疗效及预后判断的评价指标。
4.酶学:ALT、AST、GGT、ALP、LDH等
酶学检查的分类
反映肝细胞变性坏死的酶(逸出酶)
如 AST、ALT、LDH
反映胆汁淤积的酶 (胆道系统酶)
如ALP、GGT
反映肝细胞合成功能的酶
如 CHE、LCAT
反映其它情况的酶
如 MAO、β-NAH等
(1) ALT对急性肝炎具有早期诊断作用
AST/ALT的比值: 正常: 2.5:1(肝脏)、1.15:1(血清)
急性肝炎:<1
肝硬化、肝癌:比值上升
ALT,AST均为非特异性细胞内功能酶,是肝细胞损害的标志。ALT主要存在于肝细胞质中,AST主要存在于肝细胞的线粒体中。轻中度的损伤以ALT升高为主,重度升高损害以AST升高明显。
急性病毒性肝炎中,ALT,AST都显著性增高,但以ALT增高为主,AST/ALT <1,ALT/AST>1。急性病毒性肝炎的初期,如果AST升高比ALT更明显,说明肝细胞损伤严重,急性重症肝炎病情恶化时,可出现黄疸加重胆红素明显增高,但转氨酶却减低,即胆酶分离,提示肝细胞严重坏死,预后不佳。
(2) ALP,碱性环境下,水解多种磷酸单酯化合物的酶。肝,骨,肾,小肠,胎盘。胆汁排泄不畅时,ALP增高,故ALP是胆汁淤滞的酶学标志。骨组织中,ALP由造血细胞产生,骨疾患时(尤其是新骨生成时),血中ALP增高,血清碱性磷酸酶的测定
①. 阻塞性黄疸
②. 急性黄疸型肝炎
③.原发性肝癌或转移性肝癌
④. 其它肝内浸润性病变
⑤.骨骼系统疾患 变形性骨炎 ,骨软化症,成骨不全,骨肉瘤,骨转移癌,骨折愈合期。
○ 妊娠后期和儿童成长期,ALP也增高。
(3)GGT,γ-谷氨酰胺转移酶,γ-GT与肽类和蛋白质的合成有关。肝内GGT合成增高或者是胆管系统病变使胆汁排泄受阻时,可引起血清GGT的增高。测定方法,连续监测法。
临床意义:
①. 原发性或转移性肝癌
②. 阻塞性黄疸
③. 病毒性肝炎
④. 肝硬化(失代偿)
⑤. 其它疾病如心肌损伤或药物反应
(4)LDH升高主要见于:急性肝炎、慢性活动性肝炎和肝癌(尤其是转移性肝癌),另外,急性心肌梗死(AMI)、骨骼肌损伤、胰腺炎、晚期恶性肿瘤等均可见LDH上升。
血清及胸腹水中LDH的测定常用来鉴定胸腹水的性质,通常腹水LDH/血清LDH>0.4、胸水LDH/血清LDH>0.6提示为渗出液,否则为漏出液。
由于红细胞中含有丰富的LDH,因此溶血对检测结果的真实性干扰严重,因此抽血送检时请特别注意防止溶血
(5)腺苷脱氨酶(ADA) 反映肝损伤的敏感指标,可更好地反映肝功能变化。血清中 ADA的测定可用于
①判断急性肝损伤及残留病变;
②协助诊断慢性肝炎;
③有助于肝纤维化及肝硬化的诊断;
④有助于黄疸的鉴别。
ALT丙氨酸转氨酶
LDH乳酸脱氢酶
ALP碱性磷酸酶
GGTγ—谷氨酸脱氢酶
CHE胆碱酯酶
LCAT胆固醇转酰酶
MAO单胺氧化酶
5.肝脏摄取、排泄功能检测
(1)靛氰绿滞留试验,意义:判断有无肝功能损害、胆道阻塞;用于先天性黄疸的鉴别诊断;肝储备功能判断
(2)磺溴酞钠 肝贮备功能 诊断、鉴别诊断先天性黄疸、肝硬化。
(3)利多卡因试验 还可用于肝移植供体肝的选择或预测移植后移植肝的存活情况
二,如何选择肝功能的指标
1,优化组合(optimization) 常规项目结合特殊检查
2,尽量选择敏感性、特异性高的指标(sensitivity, specificity)
3,根据临床需求 (clinical requirements)
4,因地制宜、经济适用 (cost-effective)
三,胆红素升高的临床意义?
主要是用于黄疸的诊断和黄疸类型的判别。
1.判断有无黄疸和黄疸的程度。STB>17.1~34.2μmol/L,隐形黄疸,亚临床黄疸。STB>34.2~171μmol/L为轻度黄疸,STB>171~342μmol/L为中度黄疸,STB>342μmol/L,为重度黄疸。
2.根据黄疸的程度,推断黄疸的类型。溶血性黄疸常为轻度黄疸。肝细胞性黄疸为轻中度黄疸,梗阻性黄疸为中重度,STB较前两者升高较多。
3.根据CB,UCB的增高,CB/UCB的比值判断黄疸的类型。溶血性黄疸主要是UCB增高为主,CB/UCB<0.2,梗阻性黄疸CB明显增高,CB/UCB>0.5, 肝细胞性黄疸,CB, UCB均增高,CB/UCB>0.2, 但<0.5。
正常人和各种黄疸时胆红素代谢结果的测定
四.反映肝细胞、胆道损伤的酶分别是哪些?
反映肝细胞变性坏死的酶(逸出酶) 如 AST、ALT、LDH
反映胆汁淤积的酶 (胆道系统酶) 如ALP、GGT
反映肝细胞合成功能的酶 如 CHE、LCAT
反映其它情况的酶 如 MAO、β-NAH等


 五,电解质的检测方法。
五,电解质的检测方法。
火焰光度法 离子选择电极法(ISE) 干化学法 酶动力学法
注意:及时检测,防止溶血
六,K+ Na+ Cl- 异常的临床意义
1,钾
低血钾
表现:严重乏力、反射减弱、心律失常 严重者心跳停止于收缩期
原因:摄入不足、排除过多、转移至胞内
高血钾:
表现:神经肌肉症状,如肌肉酸痛、苍白、肢体湿冷等类似缺血现象,严重可导致心跳 骤停
原因:摄入过多、排泄障碍、胞内移出
注意:属于生命体征、综合分析原因
2,钠
①血清钠减低:摄入不足、胃肠道失钠、尿钠排出增多、皮肤失钠、浆膜腔引流等
②血清钠升高 摄入过多、体内水分摄入过少或丢失过多、肾上腺皮质功能亢进、脑外伤、脑血管意外、垂体肿瘤等产生的脑型高钠血症
③尿钠减低 胃肠道失钠、出汗过多等尿路以外的途径失钠过多;肾上腺皮质激素过多使肾小管重吸收钠增加、长期限钠饮食患者;
④尿钠升高 严重多尿、肾小管冲吸收功能减低、肾上腺皮质功能不全、糖尿病患者在尿中排出大量糖和水分的同时排出大量钠、使用利尿剂后使大量尿钠从尿路排出、大量注射生理盐水后;
3,氯
①血清氯降低 摄入不足、丢失过多、转移过多、水摄入过多等
②血清氯升高 摄入过多、排泄减少、脱水、换气过度所导致的呼吸性碱中毒(HCO3-减少、氯代偿性增高)、肾上腺皮质功能亢进(NaCl肾小管重吸收增加)
③脑脊液氯化物降低 重症结核性脑膜炎(显著减低)、化脓性脑膜炎(偶见减低)、其他非细菌性脑膜炎(无变化)
④脑脊液氯化物增高 见于高渗状态
⑤尿氯化物减低 见于丢失(出汗、呕吐)、心力衰竭、使用肾上腺皮质激素、长期低盐饮食等;
⑥尿氯化物增高 见于肾炎、肾小管损伤、头颅外伤、使用利尿剂等
心脑血管疾病检查
一、 脂蛋白的物理、化学特性?

CM→VLDL→LDL→IDL→HDL
密度 ↑
颗粒直径↓
脂质含量↓
蛋白质的含量 ↑
HDL在胆固醇由末梢组织向肝脏的逆向转运中起重要作用,因而具有抗AS的作用,被成为好胆固醇,在脂蛋白的代谢中起重要作用。
LDL主要转运内源性胆固醇,将肝脏内的胆固醇转运至周围组织细胞。LDL在AS中起重要作用,促进AS的发生。
Lp(a)促进AS 的发生,与动脉粥样硬化密切相关。主要由遗传因素决定,不受外源性影响。合成于肝脏。
二、 冠心病时各类血脂检测指标的变化?
CM ↑
LDL apoB ↑
HDL apoA ↓
TG,TC ↑
三、 心肌损伤的早期标志物和确诊标志物?
一类是早期标志物(<6 h): 肌红蛋白(2h),CK-MB。
一类是确定标志物(6~9 h并持续数天): 心肌肌钙蛋白(cTn) (4~12h),可持续4~10天,是目前诊断AMI较好的确定标志物
Mb 是一种氧结合蛋白,和血红蛋白一样有含铁血红素,能结合和释放氧分子,因而由贮氧和运氧的功能。Mb存在于心肌和骨骼肌中,正常时血中含量很低,由肾脏排泄。心肌和骨骼肌受损时,血中和尿中Mb增高,故测定Mb对心梗和某些骨骼疾病的损害具有重要意义,
Mb增高见于,1.急性心梗 AMI发病3小时内 Mb开始增高,5~12h达峰值,18~30恢复正常。AMI的早期诊断。
2.急性骨骼肌损伤(挤压综合症),肾衰,心衰和某些疾病。
3.肌红蛋白尿症主要见于,遗传性肌红蛋白尿,挤压综合症,某性病理性肌肉组织变形和炎症。
CK见四
肌钙蛋白,Tn 作为心肌损伤的标志,对急性心梗,不稳定性心绞痛,围手术期心肌损伤等疾病的诊断,病情检测,疗效观察,预后评估等都由重要意义。
四、 CK及其同工酶检测的临床意义?
CK血清肌酸激酶和同工酶,CK主要分布于骨骼肌和心肌,其次为脑,存在于胞质和线粒体中。肝和红细胞中测不到CK的活性。由M,B两个亚基组成3中亚型,CK-MM,CK-MB,CK-BB。CK-MB主要分布于心肌,CK-BB微量,CK-MM主要分布于骨骼和心肌。正常人血清是以CK-MM为主,CK-MB少量,CK-BB微量。
CK-MB的阳性决定水平>5%
常用的测定方法,免疫抑制法。
CK同工酶的临床意义
(1) 急性心肌梗死(AMI)
CK总活性在AMI后的4小时便开始升高,至20-30小时达高峰,3-5天后下降至基础水平。此酶为诊断AMI的一个极灵敏指标。
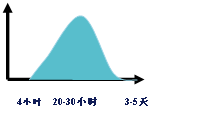
CK-MB在AMI后先于CK总活力升高,如果胸痛病人患者在48小时内CK-MB在正常水平,活力不足总CK的2%,即可排除AMI的诊断。若已下降的CK-MB再度上升,提示可能有新的心肌梗死发生。
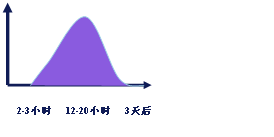
(2) 神经肌肉系统疾病
进行性肌营养不良、多发性肌炎等:骨骼肌中富含CK,以CK-MM为主,故各型肌营养不良均可引起CK活力升高,发病年龄越早,预后越差。其中半数以上可检出 CK-MB(CK-MB/CK<5%),而心电图都无阳性发现,说明并非心肌受累。
五、 LDH五种同工酶的组织分布及临床意义?
组织分布 LDH 1,2: 心肌,肾,红细胞
LDH 3: 肺, 脾, 胰, 甲状腺, 肾上腺, 淋巴结
LDH 4,5: 骨骼肌,肝
LDH x: 睾丸,精子
LDH同工酶的临床意义
(1) 急性心肌梗死(AMI) LDH总活性在AMI后的12小时开始升 高,48-72小时达高峰,10-12天后下降至基础水平。 心肌梗死时以LDH1和LDH2升高为主,其升高早于总LDH,且LDH1/LDH2>1。
(2) 肝胆疾病 肝细胞坏死时 LDH5 ↑
急肝: LDH1,2↓, LDH5↑
肝硬化: LDH2↓, LDH5↑
(3) 肿瘤 肿瘤细胞坏死 LDH ↑肝癌LDH4、 5 ↑
六、 心衰的生物化学标志物?
1,心钠素,心肌细胞产生的一种神经激素,ANP心房钠尿肽,BNP心室钠尿肽,CNP血管钠尿肽,其中BNP最稳定,是心衰的诊断指标。
2,NT-proBNP 半衰期相对较长,浓度相对较稳定,含量相对较高(比BNP约高 16~20倍),检测相对较容易,是较理想的预测标志物
3,BNP 半衰期相对较短,在了解病人即刻情况时较有价值。BNP或NT-proBNP的临床应用价值相同
4,BNP主要临床用途 ⑴心衰,心衰的判断和分级,作为无症状心衰和心衰早期诊断的筛选指标,与心衰的严重程度成正比,心衰的治疗观测和病情观察。
⑵ 鉴别时心源性还是肺源性呼吸困难
⑶心脏功能的检测,心梗后,以及心脏手术前后的心功能。
课件中的病例
一位中年男人由救护车送到急诊室,病人自述2小时前感到呼吸短促和极度胸闷。经检查后医生怀疑为急性心肌梗死。
1. AMI发生后最先出现于血液中的心肌标志物是 Mb 。而对于发病6小时后的患者,只需测定确诊标志物 cTn 。
2. 心肌梗死发生后,血中出现高峰浓度最早的酶类标志物是 CK-MB ;血中出现高峰浓度最晚的标志物是哪种同工酶 LDH 。
3.多用于急性心肌梗死诊断的酶是( B )。
A. ALP和AMY B. CK和CK-MB C. ALT和AST
D. AST和AMY E. AMY和LPS
4. CK-MB有几种亚型( A )
A. 2 B. 3 C. 4 D. 5 E. 6
CK-MB 2(组织型)﹑CK-MB1
5. 理想的心肌损伤标志物应具备那些特性?
①高灵敏度、高特异性;
②出现早且持续时间长;
③检验周转时间短
同工酶检查
一、同工酶的定义
1, 同工酶是以多种分子形式存在于机体的酶
2, 催化功能相同
3, 分子结构不同
二、检测同工酶的目的
1、检测同工酶活力比单测定酶的总活力更具有脏器特异性和高灵敏性等优点,因而提
高了临床诊断价值
2、早期诊断某些疾病,阳性率高,特异性强。
3、可以估计病情严重性和判断预后。
三、同工酶的检测方法
电泳法,化学免疫法(免疫抑制法,免疫沉淀法),动力分析法(Km分析,抑制剂分析,热失活分析)
四、 常用同工酶测定及临床意义
1.肌酸激酶同工酶 (creatine kinase,)简称CK
组成,CK是由M和B两种亚单位组成的二聚体,在细胞质内质内共有三种同工酶CK- MM ,
CK-MB和CK-BB。在细胞线粒体内还有另一种同工酶,称为CK-Mt。这几种同工酶的分子量虽然相同,但免疫特性不同,电泳迁移率也不同。
分布 CK-MB主要分布于心肌,CK-BB微量,CK-MM主要分布于骨骼和心肌。正常人血清是以CK-MM为主,CK-MB少量,CK-BB微量。
K-MB的阳性决定水平>5%
检测方法 免疫抑制和琼脂糖电泳法
2.乳酸脱氢酶同工酶 (Lactate Dehydrogenase),简称LDH
组织分布与分布 LDH 1,2: 心肌,肾,红细胞
LDH 3: 肺, 脾, 胰, 甲状腺, 肾上腺, 淋巴结
LDH 4,5: 骨骼肌,肝
LDH x: 睾丸,精子
检测方法 琼脂糖电泳法
参考值 LD2>LD1>LD3>LD4>LD5
3.天冬氨酸氨基转移酶同工酶 AST
AST有二种同工酶,AST广泛分布于人体各组织器官,此酶在人,心,肝,肾和骨骼中含量特别丰富.
4.碱性磷酸酶同工酶 ALP
肝,骨,肾,肠,胎盘,胆汁,白细胞
胎盘ALP: 妊娠最后三个月时ALP在血清中增加很快,分娩前突然下降,产后
3~4天即消失一半,作为胎盘功能好坏的指标。
骨ALP:↑:病理性成骨、破骨、生长发育 不能用于鉴别非恶性骨病的恶性肿瘤骨转移,但骨肿瘤的阳性率高。
肠ALP: 正常胃及食道粘膜无ALP,当肠腺化生时,ALP可以增高,此种ALP证明是肠ALP,对早期发现胃癌有所帮助。
ALP测定对影响胆汁淤积的肝病非常敏感,
严重的弥漫性肝损害患者血清中ALP活性反而下降,而胆红素恰逐渐上升,称为酶胆分离,表示病情恶化;
若酶胆同时下降病情好转;
如胆红素逐渐下降而ALP升高提示肝细胞再生.
对于原因不明的高ALP血清水平,最好测定同工酶,因ALP同工酶有组织特异性,可明确其器官来源.
5. γ -谷氨酰基转移酶同工酶 GGT
当ALP增高时可用于鉴别此增高的ALP是来源于肝还是骨,或是胎盘,此点在孕妇尤为重要.
GGT与ALP同时测定可用于鉴别增高的ALP是否来自于肝病所致或来自骨的疾患,此点在儿童和孕妇尤为重要.如果ALP增高而GGT正常,几乎可完全排除ALP肝的来源,如果二者都增加则还必须先排除一切肝外引起GGT增高的原因,待排除后,则GGT增高实际上就支持了由于肝病所致的酶增高.
五,酶谱测定
由于酶广泛存在于各脏器、各组织内,在血清中升高的机理又不仅相同,因此单凭某一酶的活性变化,很难作出独立诊断。若同时测定一组性质不同的酶,比较各酶活性的变化,就能根据酶增高或减少的“谱型”作出诊断,此种同时检测一组酶,称为酶谱。
1,心 肌 酶谱 (必须掌握)
总CK 、CK-MB 、
总LDH 、LDH同工酶、
总AST 、AST同工酶
肌钙蛋白组成.
2,肌酶谱由: 总CK 、CK-MB 、CK-MM
总LDH 及其同工酶、
总AST 及其同工酶
CK-MM亚型组成
3,肝酶谱由: 总ALT活性
总AST及其同工酶
总LDH及其同工酶
总GGT及其同工酶
总ALP及其同工酶
六.巨分子酶
血清中有时可出现相对分子质量远大于正常酶分子的一些酶,通常称为巨分子酶或酶的大分子形式,简称为巨酶(macroenzyme)
某些巨酶具有重要的诊断价值,某些巨酶却易导致临床疾病的误诊。
巨分子酶的存在常有以下特点:
临床症状不明显
血清酶活性不正常但临床表现不明显
同工酶图谱异常
传染免疫检查
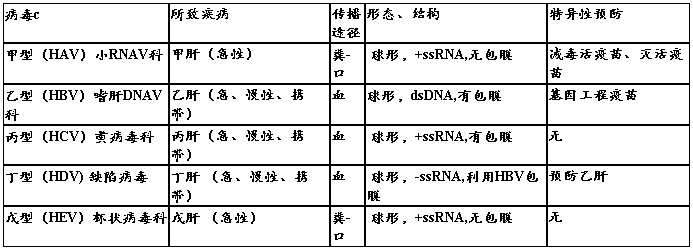
传染免疫检查
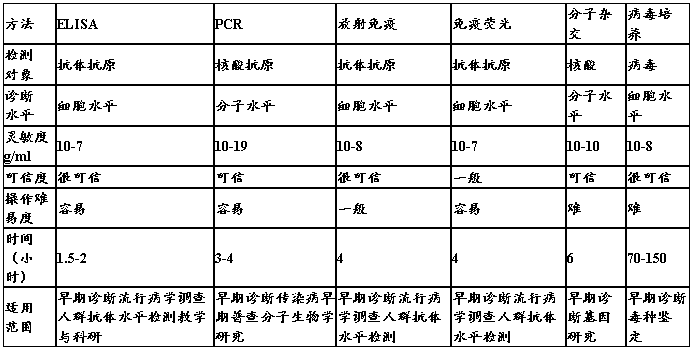
结果分析代表的临床意义,需要重点掌握

自身免疫病的实验室诊断
自身免疫性疾病:指由于某些原因造成免疫系统对自身成分的免疫耐受性减低或破坏,致使自身抗体或致敏淋巴细胞损伤含有相应自身抗原的器官组织而引起的疾病,表现为相应的组织器官的功能障碍。
自身免疫性疾病分类:
按自身抗原分布的范围:
1、器官特异性自身免疫性疾病:如自身免疫性甲状腺炎、胰岛素依赖性糖尿病等
2、器官非特异性自身免疫性疾病:如SLE、SSc(硬皮病)、MCTD、RA等
按致病因素:
1、抗体介导的自身免疫病--自身免疫性溶血性贫血、重症肌无力、甲状腺功能亢进
2、免疫复合物介导的自身免疫病--SLE(抗dsDNA抗体)
3、T细胞介导的自身免疫病--SSc、I型糖尿病、桥本甲状腺炎
4、补体成分缺陷而致的自身免疫病--过量免疫复合物形成-血清病、抗体反应缺陷、遗传性补体缺陷、补体或 Fc受体异常
自身免疫性疾病临床特征:
1、 病因不详
2、 疾病的发生与多因素相关
3、 存在自身抗体和/或针对自身抗原的致敏淋巴细胞
4、 血清免疫学检查有交叉重叠现象
5、 大多数呈现反复的发作--缓解,成为终生痼疾
6、 免疫抑制剂能控制症状
自身免疫性疾病诊断方法:
一、自身抗原检测方法:间接免疫荧光法IIF,Western Blotting/免疫印迹IB,ELISA
检测自身抗体的临床意义:
1、诊断和鉴别诊断自身免疫病
2、判断自身免疫病的活动及预后
3、判断自身免疫病的治疗反应
4、探讨自身免疫病的发病机制
自身抗体分类:器官非特异性抗体 - 抗核抗体(ANA),抗细胞浆抗体;器官或组织特异性抗体- 抗甲状腺抗体,抗骨骼肌抗体,抗心肌抗体,抗肾小球基底膜抗体,抗肝肾微粒体抗体等。
均质型-抗组蛋白抗体,抗dsDNA抗体
周边型-抗核膜抗体
ANA 颗粒型-抗Sm、RNP、SSA、SSB抗体等
 核仁型-抗PM-Scl,抗Scl-70等
核仁型-抗PM-Scl,抗Scl-70等
胞浆抗体-抗线粒体抗体,抗溶酶体抗体,抗Jo-1抗体等
可溶性核抗原(ENA)临床意义:
1、dsDNA抗体-SLE标志性抗体,活动期40~ 70%,伴肾、CNS受损。
2、Sm抗体-SLE标志性抗体(15~30%),伴CNS受损。
3、U1-RNP抗体-MCTD标志性抗体(95~100%),SLE(30~40%),雷诺氏现象。
4、组蛋白抗体-药物性 SLE(>95%), SLE(50~70),RA(5~14%).
ENA临床意义:
1、 SSA抗体:SS标志性抗体(88~96%), SLE(24~60%), 亚急性皮肤型SLE(70~90%), 新发病SLE(>90%), C2、C4缺陷(90%)。
2、 SSB抗体:SS(71~87%), SLE(9~35%%),新发病SLE(75%)。
3、 Scl-70:SSc(20~59%),弥漫型(70~76%), CREST(13%),PM/硬皮病(12%).
4、 Jo-1:主要见于PM、DM。
抗线粒体抗体AMA-自身抗原为线粒体内膜上的酶,AMA-M2:PBC(阳性率95%,敏感性98%)
抗平滑肌抗体SMA-自身抗原为肌动球蛋白,自身免疫性活动性肝炎I型的标志性抗体
抗肝肾微粒体抗原LKM-1—自身抗原为肝细胞的粗、滑面内质网的细胞质侧及肾脏近曲小管,自身免疫性肝炎II型的标志性抗原
系统性红斑狼疮SLE诊断标准
1. 脸颊红斑; 2. 盘状红斑; 3. 光敏型皮炎;
4. 口腔或鼻咽部溃疡; 5. 关节炎;
6. 浆膜炎、胸膜炎或心包炎
7. 肾脏疾病(尿蛋白>0.5g/24h或 +++ 持续,管型:红细胞、颗粒型)
8. 神经系统异常:癫痫或精神病(除药物或其它原因)
9. 血液学异常(溶血性贫血或白细胞减少或血小板减少)
10. 免疫学异常:LE细胞阳性或dsDNA抗体阳性或Sm抗体阳性或血清试验假阳性(持续6月以上)
11. ANA阳性(无已知的药物诱导性狼疮)敏感度96.7%;特异性96%
类风湿因子(RF)靶抗原为抗变性IgG的抗体(IgM,IgG,IgA,IgE)
抗磷脂抗体靶抗原为心磷脂、磷脂酰丝氨酸、磷脂酰甘油、磷脂酰肌醇。
抗乙酰胆碱抗体(AchR)靶抗原为骨骼肌细胞的乙酰胆碱受体上,导致运动功能障碍
抗甲状腺抗体-1.促甲状腺素受体抗体(TSHR Ab) 2.甲状腺微粒体抗体(TG) 3.甲状腺球蛋白抗体(TM)
自身免疫性甲状腺疾病
1、Graves病(突眼性甲状腺肿)
v 甲状腺功能测定: T3、T4(FT3,FT4)↑;TSH↓
v 甲状腺自身抗体: 促甲状腺素受体抗体(TRAb),TSAb(甲状腺刺激性抗体)95%
TSBAb(甲状腺刺激性阻遏抗体)(萎缩性甲状腺炎), TGAb, TMAb
2、桥本氏甲状腺炎 (慢性淋巴细胞性甲状腺炎)
v 甲状腺功能:正常50%;甲减40~50%;甲亢5~10%
v 甲状腺自身抗体:TGAb、TMAb互补阳性率90%, TSAb 15%
抗中性粒细胞抗体(ANCA):
c-ANCA/Proteinase-3(PR3),系统性坏死性血管炎的特异性指标,常见于:韦格纳氏肉芽肿,变应性肉芽肿性血管炎(Churg-Strauss syndrome);极少见于:微多动脉炎
p-ANCA/Myeloperoxidase,髓过氧化物酶(MPO)系统性坏死性血管炎的特异性指标,常见于:微多动脉炎,变应性肉芽肿性血管炎(Churg-Strauss syndrome);极少见于:韦格纳氏肉芽肿
肿瘤标志物检测
肿瘤标志物:肿瘤标志物是指在肿瘤发生和增殖过程中,由肿瘤细胞产生和释放、反映肿瘤存在和生长的一类物质。这类物质能在细胞、组织、血液或体液中出现,可采用化学、免疫和分子生物学技术和方法对这类物质进行定性或定量检测。
肿瘤标志物的类型:激素,酶,蛋白质和糖蛋白,胚胎性抗原,受体,原癌基因产物,肿瘤抑制基因。
常用的肿瘤标志物的临床意义:
1、甲胎蛋白(AFP):妊娠妇女怀孕6周开始合成AFP,至12~15周达高峰,血和尿中AFP升高。成人血浆或血清AFP<25mg/L。注意:胎儿血清中AFP升高。出生后,AFP合成受抑制,一年内降至正常水平。当肝细胞癌变后,AFP可重新表达。
2、癌胚抗原(CEA):CEA属非器官特异性肿瘤相关抗原,分泌CEA的肿瘤大多位于空腔脏器,如胃肠道、呼吸道、泌尿道等。CEA显著升高见于结直肠癌、胃癌、乳腺癌、肺癌、膀胱癌等,一般无助于各肿瘤的早期诊断。
3、前列腺特异性抗原(PSA):是目前诊断前列腺癌最敏感的特异性标志物,具有器官特异性。
免疫功能检查
免疫学检查:用抗原、抗体结合的技术对与免疫有关的疾病,如免疫增殖病、免疫缺陷病、变态反应、自身免疫、传染病、恶性肿瘤等作出辅助诊断或特异性诊断。
应用意义:1. 直接测定免疫功能
2. 检查致病因子
3. 参考作用
免疫球蛋白Immunoglobulin, Ig:具有抗体活性或化学结构上与抗体相似的球蛋白。
特性:SPE 中大部分存在于ν区;介导体液免疫反应;不耐热 、易酶解、凝固变性。
基本结构:四肽链结构—重链: 440 AA,依据C区抗原性的不同:μ、ν、α、δ、ε
轻链: 214 AA,依据结构及C区抗原性:κ、λ
恒定区:Ig的生物活性所在
人体免疫学检查
三、免疫球蛋白定量 (Quantitation of Igs) 参考值: IgG 8~15 g/L,,IgA 0.9~3 g/L ,IgM 0.5~2.5 g/L。
免疫球蛋白测定的临床意义:1、免疫球蛋白升高:非特异性多克隆升高:肝病,自身免疫病,慢性感染,恶性肿瘤,免疫母细胞淋巴结病,AIDS;特异性单克隆升高 2、免疫球蛋白减低:细胞免疫缺陷、体液免疫缺陷、联合免疫缺陷、免疫球蛋白缺陷病:无ν球蛋白血症、选择性IgA缺陷症、选择性IgM或IgE缺陷
IgG 亚类测定:含量依此增加: IgG 1>2>3>4;含量所年龄增长而逐渐升高;缺陷时的常见临床表现: 反复呼吸道感染、腹泻、中耳炎、鼻窦炎、支扩、哮喘等;缺陷可单独存在也可合并存在;增高主要见于 I 型变态反应: IgG4
二、特异性免疫球蛋白增殖症(单克隆增殖和恶性Ig增殖症)
单克隆性免疫球蛋白又称M蛋白,主要见于多发性骨髓瘤、巨球蛋白血症、轻链病、重链病等
4 M特性:单克隆Monoclonal,多发性Multiple,骨髓瘤Myeloma,恶性Malignant
单克隆性免疫球蛋白增殖症实验室诊断要点:免疫球蛋白及轻链定量;血清蛋白电泳;免疫固定电泳;尿蛋白电泳及本周氏蛋白(游离免疫球蛋白轻链κ或λ)定性
多发性骨髓瘤MM患者前来就诊时的可能临床表现:严重的腰背痛,脊柱塌陷引起的身高降低,虚弱、贫血,反复感染,高钙血症(溶骨性改变),骨质疏松,肾功能不全,发病年龄在55岁以上,浆细胞侵犯率〉10%
三、补体检查和有关疾病
1、总补体活性测定 CH50 临床意义——补体减少:肾病、自身免疫性疾病、肿瘤、补体缺陷病。 补体增加:少见,作为急性时相反应蛋白。如急性炎症、移植排斥、肿瘤等。
2、血清补体C3测定 C3在补体经典激活途径与旁路激活途径中均发挥重要作用
3、血清补体C4测定 C4参与补体的经典激活途径
4、B因子测定 BF是补体旁路活化途径中的一个重要成分
四、细胞免疫功能测定
细胞免疫功能检测中流式细胞束FCM的应用:①细胞分群和细胞亚群的分析;②检测淋巴细胞的活化;③一些特殊的标志如CD4/CD8比值是AIDS、自身免疫性疾病病程监测的重要指标。
1、淋巴细胞功能测定:淋巴细胞转化试验;混合淋巴细胞反应;NK细胞活性测定;中性粒细胞吞噬、杀菌功能检测
2、淋巴细胞表面标志物测定
3、细胞因子检测
临床病原学实验诊断
标本采集方法
(1)血液标本
血培养的指证:发热≥38℃或低烧≤ 36℃;寒战,白细胞增多;皮肤粘膜出血、昏迷、多器官衰竭,血压降低;C反应蛋白升高及呼吸加快;或同时具备上述几种体征时而临床可疑菌血症应采集血液培养;对入院危重感染患者应在未进行抗菌药物治疗之前,及时做血培养;手术后发热
采血时间:尽可能抗菌药使用前;寒战和发热初起;心内膜炎(持续性菌血症)不受限制
血标本采集的瓶数及血量:不同部位采2~3套(一套一瓶需氧和一瓶厌氧瓶,或两瓶需氧),如果两瓶培养出同种细菌2-5天内不必重复取血,因为治疗后的2~5天内血液中的感染细菌不会马上消失。 疑为持续性菌血症:如心内膜炎、导管相关脓毒血症时才要有间隔地(24小时内)几次取血监测,怀疑心内膜炎时可采肘静脉或股静脉,怀疑伤寒病人时可采骨髓。
血培养报告流程:

(2)尿液标本
注意事项:送检标本以晨起第一次尿液为佳;不能立即送检者,可暂存4℃冰箱;集尿袋内的尿液不能用作培养;导尿管末端的尿液也不能用于培养,因为很难避免没有尿道菌群污染;留置导尿管尿液标本常通过专门的采样端口采集,不能把导尿管与尿袋拔开后收集尿液。
(3)呼吸道标本
自然咳痰法:晨起后清水漱口1-2次后留取第一口痰 ,无痰或痰少者可雾化吸入;
鼻咽拭子法: 晨起后清水漱口,用无菌棉拭子涂抹咽后壁。
(4)脑脊液与其它无菌体液
常规皮肤消毒,用专门的穿刺针或注射器穿刺抽取。注:除血培养和脑脊液标本外,其他标本如不能立即送检,可放入4℃冰箱中暂时保存。
病原学诊断常用检测方法:
1、直接显微镜检查:革兰染色,抗酸染色(痰标本)
2、临床标本病原体分离和培养
3、病原体免疫学检测
4、病原体核酸检测:PCR和DNA探针杂交技术
5、细菌毒素检测
血培养的临床意义:血培养查病原菌对诊断以下疾病很重要: 各种感染导致的菌血症(化脓关节液,细菌性肺炎,腹腔盆腔感染,SS感染,烧伤,引流不当的体内脓肿,内脏脓肿…..);静脉导管相关性菌血症;感染性心内膜炎;临床不明原因感染;假体植入后感染(人工关节、人工瓣膜)。血培养是以上最好的工具,帮助用药,减少死亡率。
泌尿生殖道感染的细菌学检查的临床意义:G-杆菌菌落计数<105CFU/ml,G+球菌菌落计数<104CFU/ml才有诊断意义。病原菌以大肠埃希菌最为多见,尿道手术及插管后感染多为铜绿假单胞菌。结石患者尿中可见变形杆菌和克雷伯菌。尿培养出结核分枝杆菌可诊断为泌尿系统结核。
呼吸系统感染的细菌学检查的临床意义:肺炎链球菌是细菌性肺炎最常见的致病菌;医院获得性肺炎的常见病原菌是G-杆菌主要有大肠埃希菌、肺炎克雷伯菌等;肺结核主要由结核分枝杆菌引起;能引起肺部感染的人畜共患菌有:鼠疫耶尔森菌、炭疽杆菌和伯克菌等
注:鼠疫耶尔森菌和小肠结肠炎耶尔森菌的区别:后者在25℃培养动力阳性,37℃培养动力阴性。
医院感染的实验诊断
医院感染(nosocomial infection)是指住院病人在医院内获得的感染,包括在住院期间发生的感染和在医院内获得出院后发生的感染;不包括入院前已开始或入院时已存在的感染。医院工作人员在医院内获得的感染也属医院感染。
感染来源:内源性感染(自身感染),指免疫机能低下病人由自身正常菌群引起的感染;外源性感染:指由环境或他人处带来的外袭菌群引起的感染,包括交叉感染,环境感染。
医院感染检测:
n 正确的标本收集(略)
n 细菌必须鉴定到“种”水平:常规检测方法;不常见的医院感染病原体要送到参考实验室中
n 药敏检测和耐药表型检测
n 报告和菌株保存(菌种名称检出后立刻通知临床,耐药菌种保存3-5年)
抗菌药物敏感性试验AST:简称药敏试验,是指在体外检测抗菌药物抑制或消灭细菌的能力。目的:指导临床合理选用敏感的抗菌药物,及时控制细菌感染。减少不必要的抗菌药物的使用,降低对病人机体的损害。减少耐药菌株的产生。
抗菌药物的选择原则:
(1)根据本地致病均的流行病学和耐药性调查结果,选取对当地流行株敏感的抗菌药物;
(2)不选择细菌对其固有耐药的抗菌药物;
(3)优先使用高效低毒的抗菌药物;
(4)选用价格便宜、供应充足的抗菌药物。
药物敏感性试验的种类:K-B(Kirby-Bauer)纸片扩散法,稀释法,E试验,联合药敏试验,最低杀菌浓度测定(MBC)
MIC最低抑菌浓度:定量药敏试验
耐药表型检测:
n 超广谱β内酰胺酶 (ESBL) :抑菌圈直径与不加克拉维酸的抑菌圈相比,增大值≥5mm时,即可判定产ESBLs。如果检出ESBLs大肠埃希菌,即使体外药敏试验对青霉素类.头孢菌素类或氨曲南敏感,也应报告该菌对所有青霉素类.头孢菌素类或氨曲南耐药。临床上危重感染首选碳青霉烯抗生素进行治疗。
n 头孢素酶( AmpC酶)
n 耐糖肽类肠球菌和葡萄球菌
n 耐甲氧西林金黄色葡萄球菌(MRSA)
n 青霉素抗药性肺炎链球菌和草绿色组链球菌
医院感染暴发:在医疗机构或其科室的患者中,短时间内发生3例以上同种同源感染病例的现象。 特点:4%医院感染和8%医院内血液感染是以暴发的形式出现的。每1万~1.2万出院病人会有1次暴发。近年来此发生率可能有增加。
医院感染控制:
1、建立必要的院感控制制度:各种诊疗手段的无菌操作制度;保护性隔离制度;重点区域卫生保洁制度;合理使用抗生素制度
2、感染控制小组的组成与职责:医学微生物专家或感染性疾病专家;感染控制护士;微生物实验室工作人员
3、医院环境监测方法与卫生标准
