骨髓细胞检验
一、骨髓的取材
骨髓取材方式主要有两种,即骨髓穿刺术及环钻术,后者又称骨髓活检。特别适合用于“干抽”情况下且可看到造血组织的天然结构,能判断造血组织与脂肪组织的比例,有助于对再生障碍时病情严重程度的估计,也有助于骨髓纤维化、骨髓转移癌及MDS的诊断。
(一)骨髓穿刺部位
1. 胸骨穿刺 在第二与第三肋骨之间的胸骨正中线上穿刺,穿刺针长度固定在1cm以下。
2. 脊突穿刺 第三、四腰椎脊突为穿刺点,在此处进行穿刺。
3. 髂前上棘穿刺 髂骨前上棘后约3cm处。
4. 髂后上棘穿刺 此处骨质较薄,容易穿刺,骨髓液较丰富,若作骨髓培养,须取5ml~10ml骨髓液。
(二)骨髓穿刺时应注意的问题
骨髓穿刺一般由临床医生自行操作,检验人员也应了解以下有关问题:
1. 穿刺前必须向患者作耐心的解释,以尽量减少患者的恐惧心理。
2. 穿刺术必须严格无菌操作,盛骨髓的玻片不能接触穿刺针头。
3. 骨髓抽取量不宜过多,一般以少于0.2ml为最好。抽量过多可导致外周血液稀释,失去诊断意义。穿刺困难时,只要针芯有一小滴骨髓即可涂片,若需要作细菌培养或其他检查,也应先抽少量涂片,然后再抽所需量。
4. 干抽的意义 干抽是指多部位多次穿刺均抽不出骨髓。可见于骨髓造血细胞异常增生,如白血病、真性红细胞增多症等,更易见骨髓纤维化症。肯定干抽时可用环钻术取活检标本,同时将环钻针内沾有的骨髓液涂片。
5. 骨髓液稀释 此情况由于吸取骨髓液用力过大或穿刺针头刺入骨髓血窦所致,可见涂片上骨髓小粒及脂肪滴减少,各阶段细胞比例失调,中性粒细胞分叶核﹥杆状核,无巨核细胞、组织嗜碱细胞、网状细胞等。
6. 穿刺部位的差异 骨髓造血组织分布不均,且某些病变也可限于局部,因此穿刺部位的不同,其结果可有显著差异。如再生障碍性贫血,特别是慢性再障,往往远心部位的髂骨最易首先受损,棘突次之,而胸骨则可再生良好。即或是同一部位的髂骨也有灶性增生现象,可致两次穿刺结果不相同。某些疾病诊断阳性率也因穿刺部位而异。多发性骨髓瘤、转移癌时,均以病变部位穿刺阳性率最高。因此对一些疑难病例最好是多部位穿刺。
7. 死亡病例若需作骨髓穿刺明确诊断时,应在死亡后半小时内进行。
(三)骨髓穿刺成功的指标
1. 在抽搐骨髓的瞬间,病人有特殊的疼痛感。
2. 在黄白色的骨髓小粒,多集中于片尾部。
3. 镜下有骨髓内特有的细胞,如巨核细胞、幼红细胞、浆细胞及网状细胞等。
4. 粒细胞的杆状核与分叶核的比值大于外周血,网织红细胞、有核细胞值均应高于外周血。
二、骨髓涂片
骨髓涂片的制备是一项重要的工作,绝对不可忽视。有时骨髓取材良好,但由于玻片的不清洁或推片技术不佳,而不能得到满意的涂片。如涂片太厚细胞重叠则无法辨认细胞的结构;涂片太薄,细胞过于分散,则影响检查速度和准确性,甚至漏诊或误诊。因此必须制备薄厚适宜、分布均匀的涂片。
(一)涂片制备
取髓液一滴置于载玻片的一端,以边缘平齐的推片(最好比载片稍窄或磨去两角)的一端放在骨髓液的前方,逐渐后移接触骨髓液,使骨髓沿推片散开,将推片与载片保持约30°角,平稳地向前推进至玻片的另一端,载片上便留下一薄层骨髓液膜。图片制成后,在空气中挥动,使其迅速干燥,以免细胞皱缩。
(二)涂片的要求及注意事项
1. 玻片要干净,不能用手指触摸玻片表面。一张良好的骨髓涂片,要求厚薄适宜,头、体、尾明显,细胞分布均匀。
2. 骨髓内纤维蛋白原含量高,易凝固,穿刺后应立即涂片。应选择有骨髓粒部分涂片。
3. 图片干燥后用铅笔在髓膜头部写上姓名、编号、日期。
4. 骨髓液一般不用抗凝剂,必要时可用肝素抗凝,但用量不宜过多,否则影响细胞形态。
三、骨髓涂片的染色
骨髓中有核细胞量多,又有许多幼稚细胞,因此染色时应注意以下问题:
1. 涂片要新鲜,涂片后立即进行染色,如不能立即染色,应先固定后保存,但也不宜保存过久,否则血浆蛋白质分解,使染色背景变蓝,效果不佳。
2. 固定时间比血片稍长或另用无染料的甲醇或乙醇固定5min~10min。
3. 染液的用量应多于染血片,但不宜过浓,染色时间要长些,使幼稚细胞受色均匀,结构清楚。
4. 最好用瑞特和吉氏混合染液染色。
5. 细胞染色时间长短除与气温有关外,也与细胞增生情况,各批染液的性能有关,故要将染色中的涂片,在显微镜下观察,待颗粒清楚,胞核与胞质分明,着色满意后再终止染色,然后再冲洗、待干、镜检。
6. 染色过深的涂片,可用瑞特染液滴加于涂片上马上冲洗。过浅可复染,此时先加缓冲液后加染液,混合后复染到需要的深度为止。
四、骨髓细胞分类和骨髓现象观察
(一)骨髓片的低倍镜观察
1. 观察涂片情况 了解骨髓涂片厚薄是否适度,有核细胞是否较丰富,细胞分布是否均匀,细胞受色是否满意,若涂片情况较差,应另选良好涂片,并将情况填写记录。
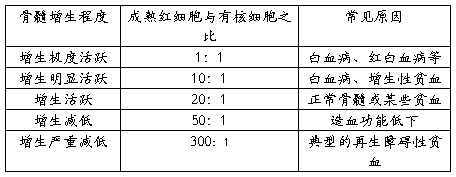
2. 判断骨髓增生程度 除个别情况通过骨髓有核细胞直接计数判断增生程度外,一般均借助骨髓涂片中有核细胞与成熟红细胞的比例进行判断,据此可将增生程度分为5级(见表20-6)。由于穿刺吸取骨髓时,只有西式的可能而无浓缩的机会,因此检查结果介于两级增生程度之间时,可将其增生程度上提一级。例如在增生活跃与增生明显活跃之间,应判断为增生明显活跃。对增生减低的标本,应观察全部送检的骨髓片,以免遗漏有代表性标本,而误将外周血稀释的不分涂片认为增生减低。
表20-6
3. 骨髓巨核细胞计数 取染色后的骨髓涂片,低倍镜寻找巨核细胞,要注意边缘与尾部,寻找以1.5cm×3cm为一单位面积,约等于450~500低倍视野,计数其巨核细胞,如未找到巨核细胞,应再观察其他涂片,均未发现方可报告未找到巨核细胞。参考值7个~35个。必要时可用油镜进行巨核细胞分类。
4. 观察有无体积较大、异形或成堆的特殊细胞。如转移癌细胞、高雪(Gaucher)氏细胞、尼曼-皮克(Niemann-Pick)氏细胞、巨网细胞、多核巨细胞以及红细胞有无缗钱状等。观察时要注意边缘及尾部。
5.了解造血岛的多少及其中的细胞组成及形态。
(二)油镜检查
低倍镜观察全片后,用油镜观察个细胞系形态,在熟悉涂片的基础上作细胞分类,在分类过程中继续观察细胞形态有无变化,最后分析结果。
1.有核细胞分类 一般从骨髓涂片中段开始向尾部上下来回移动分类,依次计数200个或更多的有核细胞,按细胞的种类、发育阶段分别记录,并计算其比值。有核细胞过多而重叠时,应选择涂片染色良好、细胞分布适当的部位计数。增生明显活跃以上的骨髓,应分数400个~500个有核细胞,增生减低有核细胞很少时,可相应减少分类细胞数。
2.观察各系细胞形态变化 仔细观察各细胞系的数量、细胞发育成熟度和形态是否正常。如有无大小不均、形态异常、巨幼变或巨幼样变、分叶过多、颗粒异常、毒性变、退行性变、有丝分裂细胞增多或异常等现象。
(1) 粒细胞系:除观察红细胞系增生程度,各阶段细胞百分率和形态变化外,应同时注意嗜酸、嗜碱粒细胞的百分率和有无形态变异。
(2) 红细胞系:除观察红细胞系增生程度,各阶段细胞百分率外,还应注意中、晚幼红细胞胞质变化,晚幼红细胞脱核情况,有无巨幼红细胞出现和其他异常现象。贫血患者可根据临床需要,单独作100个~200个有核红细胞的6级分类。
(3) 巨核细胞系:对出血性疾病的患者,应依次数完骨髓片的巨核细胞数,并作形态观察和分类计数,注意有无脱血小板现象,估计血小板数量及其形态、聚集性、颗粒变化等,要特别注意侏儒性巨核细胞。
(4) 单核细胞、淋巴细胞、浆细胞等有无数量改变和形态异常。
3. 观察成熟红细胞形态变化 要注意观察成熟红细胞的大小、形态、染色及结构异常等,特别是贫血的病人,对诊断和鉴别诊断有一定的意义。成熟红细胞异常应观察外周血片变化。
4.观察非造血细胞及异常细胞 如网状细胞、内皮细胞、组织嗜碱细胞、吞噬细胞等,因数量太少,应结合高、低倍镜在涂片的边缘、尾部观察,说明是多见或是偶见,有无形态异常。并要注意观察有无异常细胞,如恶性组织细胞及转移癌细胞等。
5.观察核分裂现象 数500个~1000个有核细胞,记录各类细胞有丝分裂相的细胞数,计算分裂相的总百分率和各细胞系的比值。贫血患者可专数200个有核红细胞,报告红细胞系分裂相的百分率,以示红系造血活动情况。同时注意有无各种畸形分裂现象。
6.注意观察有无寄生虫 如疟原虫、黑热病小体及弓形体等。
(三)结果计算
1.计算各系各阶段细胞的百分率。
2.计算粒红比值(G/E) 将各阶段粒细胞(包括)
(四)血涂片观察
送检骨髓时必须同时送检血片,以供对照观察,协助诊断。
1.低倍镜观察血涂片染色是否满意,估计有核细胞数(一般为白细胞)。
2.作200个白细胞分类计数,并应观察各种细胞的形态及有无幼稚细胞的出现,若见幼红细胞,应说明在分类计数200个白细胞的过程中见到几个幼红细胞,并注意其所属阶段。
3.观察成熟红细胞有无形态异常。
4.有无其他异常细胞和侏儒性巨核细胞出现。
5.观察血小板有无数量、形态、聚集性、颗粒等异常。
6.观察有无血液寄生虫。对疑有血液寄生虫的患者,应集中注意力,仔细寻找。
(五)骨髓象分析与报告
1.结合有核细胞增生情况和各细胞系总百分率,估量该细胞系增生程度。
2.根据各细胞系内各阶段细胞的百分率,分析该细胞系发育成熟度,是否有成熟障碍、成熟过度等现象。
3.根据细胞形态变化,分析某细胞系是否有特异性的改变。
4.将细胞分类结果填写骨髓检验报告单,用简练的语言,重点突出的将骨髓和血液细胞的观察情况填写报告记录。(表略)
5.综合分析骨髓象、血象及临床资料,客观地向临床提出细胞学检查的初步印象或参考意见。一般骨髓检查的参考意见主要有以下几种:
(1)肯定性诊断:某些具有特异性细胞学变化的疾病,其临床表现与细胞学特征均典型时可作肯定性诊断。如白血病、恶性组织细胞性疾病、骨髓转移癌(瘤)、巨幼细胞性贫血、血液寄生虫病等。
(2)符合性诊断:某些无特异性细胞学变化的疾病,其临床与骨髓象皆符合或骨髓象仅有部分改变又可解释其临床现象时,即可提出支持性意见。如缺铁性贫血、溶血性贫血、类白血病反应,粒细胞减少症、血小板减少症、传染性单核细胞增多症等。此时尚可提出进一步作某些辅助诊断性试验的建议。
(3)疑似性诊断:骨髓发现少量病理细胞,但临床尚不典型,或骨髓象非常典型,但与临床情况不符合时,应考虑是否为疾病早期,可作动态观察,或提示作其他辅助性诊断的试验。
(4)排除某些诊断:见于临床已初步诊断为某些血液病,但骨髓象大致正常时,可供临床考虑是否排除此病,但也可能是骨髓尚未反映出来的疾病早期,特别是临床症状典型者,应慎重对待,尚需要作多部位多次穿刺,经仔细检查,甚至长期追踪观察后,才能否定。
(5)若骨髓象有某些改变,但对临床现象提不出具体支持或反对意见,可直接扼要简述骨髓象特征,必要时追踪观察。
(六)骨髓细胞分类和骨髓象检验中应注意的问题
1.辨认细胞时不能单凭一两个特点下结论,应仔细观察,全面分析判断。不同涂片、不同染色的情况下,细胞受色的深浅、染色质着色的程度等,均不尽相同,因此判定细胞时,应结合同一涂片中各种正常细胞染色的实际情况进行分析。
2.各细胞系的原始细胞虽有特征,但极相似,甚难鉴别,除应作相应的化学染色协助区别外,也可根据出现的幼稚细胞或成熟细胞,推测原始细胞的所属。
3.由于细胞发育是一个连续的过程,具有两个发育阶段之间特征的细胞属于正常的过渡形式,此时一般按成熟方向拟归于下一阶段来计数。病理情况下细胞发育紊乱,胞核与胞质发育失去平衡,对失衡较轻者也按上述情况处理。发育失调相差太远,如形态基本是原始阶段的细胞,但胞质中却出现几个特异性颗粒,此时一般以胞核形态和多数特征为划分阶段的依据,但在骨髓象描述中应加以说明。
4.实属难以确定的细胞,可列入分类不明细胞栏中,但不应过多,若有一定数量,则应通过细胞化学染色或请专家会诊等方法弄清楚细胞类别。实在困难时应作形态学描述或加以照相记录,或用有关针对细胞表面标志的单抗进行区别。
5.急性白血病时对退化破碎的细胞,应单独计数,了解其出现的百分率和形态,用以估计原始细胞的类型。如网状细胞样裸核多时,支持急性单核细胞性白血病时退化细胞的百分率较高,单核细胞白血病则较低。但上述情况并不是绝对的,只能供分析细胞类型时参考。
6.作骨髓象检查的同时,应作血象观察,二者互为对照,有利于诊断和鉴别诊断,二者的关系有以下四种情况:
(1)骨髓相似,血象显著不同:如急性失血性贫、某些溶血性贫血、缺铁性贫血的骨髓象均属增生性贫血,有时不易区别,但于急性失血性贫血时其血象常见血小板、中性粒细胞增多,且可见核象左移;而缺铁性贫血时白细胞、血小板多正常或减少,成熟红细胞常有中心染色过浅现象;而溶血性贫血除网织红细胞明显增多外,75%患者外周血可见幼红细胞。恶性肿瘤所致类白血病反应的骨髓象所见能区别开来,而慢性粒细胞白血病时血片与骨髓片区别不显著。神经母细胞瘤骨髓内转移时其弥散的肿瘤细胞与急性粒细胞性白血病的原粒细胞很难区别,但前者血片中成熟粒细胞增多,仅可出现少数不成熟粒细胞(晚幼及中幼粒细胞),而后者则出现大量原粒细胞及早幼粒细胞。
(2)血象相似,骨髓象有显著不同:如传染性单核细胞增多症和慢性淋巴细胞白血病的血片皆可显示小淋巴细胞明显增多,但前者的骨髓涂片中,淋巴细胞稍增多,而后者却显著增多,常达60%以上。又如某些非白血性急性白血病,再生障碍性贫血以及黑热病的血涂片皆显示全血细胞显著减少,但这三种病的骨髓象却有显著区别:急性白血病时,原始及幼稚细胞显著增多;再生障碍性贫血时则粒、红系减少,淋巴细胞相对增多;黑热病时虽可见红系增生,但却能发现利杜小体。
(3)骨髓象变化不显著而血象有显著异常,或骨髓象有显著改变而血象变化不明显:前者如传染性单核细胞增多症,后者如多发性骨髓瘤、高雪氏病、尼曼-皮克氏病等。
(4)血象是骨髓象的继续:白血病的血象变化随骨髓而异,但有程度上的差异,血片的细胞成熟程度比骨髓为好,细胞愈成熟愈易辨别,故从骨髓片不易决定类型时,参考血片可协助判断细胞类型。
五、骨髓细胞学检验的临床应用
1.诊断造血系统疾病 骨髓是机体重要造血器官,各种血液病常导致血细胞发生质与量的改变,对于白血病特别是非白血性白血病、再生障碍性贫血、巨幼细胞性贫血、多发性骨髓瘤及特发性血小板性紫癜等的诊断有决定性意义。血液病治疗过程中,也常通过骨髓检查来评价疗效或判断预后。
2.帮助诊断某些代谢障碍性疾病 如高雪(Gaucher)氏病、尼曼-皮克(Niemann-pick)氏病是由于脂类代谢酶的遗传性缺陷,导致脂类在单核-巨噬细胞系统细胞内沉积的疾病,在骨髓涂片中找到其特殊细胞即可确定诊断。
3.诊断原发性及继发性转移瘤 除骨髓原发性肿瘤外,某些癌特别是肺癌、骨癌、前列腺癌等常可转移到骨髓,故能在骨髓涂片中查到癌细胞。
4.诊断某些原虫性传染病 骨髓富有单核-巨噬细胞系统,故能较多的捕捉病原体,查到黑热病原虫主要靠骨髓涂片。
5.做干细胞培养及染色体核型检查,以助诊断某些特殊类型的血液病。
骨髓检查对病人有一定痛苦,故应严格掌握适应症,有明显出血倾向的病人不宜行骨髓穿刺术。
第二篇:骨髓细胞形态特征
骨髓细胞形态特征
细胞名:蓝色 胞体特点:粉红色 核特点:红色 胞质特点:绿色
1、原始粒细胞:圆形或类椭圆形,胞核大,核染色质细粒状,核仁2-5个,胞质量少,呈透明天蓝色,无颗粒.
2、早幼粒细胞:圆或椭圆形,胞核大,染色质较原粒粗糙,核仁可见或消失.胞质量少,呈淡兰,蓝或深蓝色,含紫红色天青胺蓝颗粒。
3、中幼粒细胞:
中性中幼粒细胞胞体圆形,胞核椭圆或扁平,染色质成索块状,核仁消失,内含中性颗粒。 嗜酸性中幼粒细胞胞核与中幼粒相识,胞质内粗大、均匀、排列整齐、橘红色的嗜酸性颗粒。 嗜碱性中幼粒细胞胞体,胞核椭圆形,轮廓不清,核染色质模糊,含有紫黑色特异的嗜碱性颗粒。
4、晚幼粒细胞:
中性晚幼粒细胞胞体,圆形,胞核凹陷,核染色质粗糙,排列紧密染浅红色,充中性颗粒。 嗜酸性晚幼粒细胞胞体,胞核在中央或偏一侧,肾形或椭圆,胞质充满嗜酸性颗粒。 嗜碱性晚幼粒细胞胞体核固缩呈肾形,轮廓模糊,含有少量嗜碱性颗粒。
5、杆状核粒细胞:
中性杆状核粒细胞胞体圆形,胞核凹陷核染色质粗糙呈块状。
嗜酸性杆状核粒细胞胞体圆形,胞核和与中性杆状粒细胞相识,充粗大橘红色嗜酸性颗粒。 嗜碱性杆状核粒细胞胞核呈模糊杆状,含有数量较少嗜碱性颗粒。
6、分叶核粒细胞:
中性分叶核粒细胞胞体圆形,胞核分叶状,核染色质浓集或呈小块,浆内分布细小紫红色中性颗粒。
嗜酸性分叶核粒细胞胞核多分两叶,胞质粗大呈橘红色嗜酸性颗粒。
嗜碱性分叶核粒细胞胞核可分3-4叶或分叶不明显,胞质颗粒呈紫黑色。
7、原核红细胞:胞体圆形或椭圆,边缘钝角状或瘤状突起,胞核圆形,核染色质颗粒状,核仁1-2个,深蓝色,核周围淡染区。
8、早幼红细胞:胞体圆形或椭圆形,胞核圆形或椭圆形,核染色质可浓集成小块,核仁模糊或消失,染布透明蓝或深蓝,可见瘤状突起及核周淡染区。
9、中幼红细胞:胞体圆形,胞核圆形或椭圆形,核染色质凝集成索条状或块状,核仁消失,可见嗜多色性。
10、晚幼红细胞:胞体圆形,胞核圆形,核染色质聚集成大块或凝缩成紫黑的团块状,浅灰或浅红色。
11、网织红细胞:晚幼红细胞刚脱核的分化阶段,胞质仍含嗜碱物质属未成熟红细胞。
12、红细胞:呈双面微凹的圆盘状,中央薄,中央厚,染色后呈淡红带紫色颗粒,中央淡染,无核。
13、原淋细胞:10-18um,圆、类圆形,核圆形,居中或偏位,核仁1-2个,边界清楚,染色质呈颗粒状(比原粒稍粗),胞质极少,淡蓝色,无颗粒。
14、原始单核细胞:14-25um,圆形、不规则,可有伪足突起,胞核圆形、不规则,可扭曲、折叠。居中或偏位,一个、大、核仁,边界清楚,染色质纤细疏松网状,胞质多,呈灰蓝色,不透明。
15、幼稚单核细胞:胞体圆形,不规则形。胞核圆或不规则形,呈扭曲折叠状,核染色质较原单核细胞粗糙疏松,呈丝网状,无核仁。胞质较多,染灰蓝色,可见细小染紫红色的天青胺蓝颗粒。
15、原始巨核细胞:15-30um,胞体较大,圆形、不规则,核染色质呈粗大网状,排列紧密,核仁2-3个。胞质量较少,不均匀,边缘不规则,染深蓝色,无颗粒,核周着色浅淡。
16、原始浆细胞:15-25um,圆形、椭圆形,核圆形,偏位,2-5个、边界清楚核仁,染色质粗颗粒网状,胞质丰富,深蓝色,不透明,无颗粒。
17、浆细胞:胞体圆形或椭圆形。胞核明显缩小可偏位(偏于一侧)。核染色质浓密成块,常排列成车轮状,无核仁。胞质丰富,染蓝色或红蓝色相混的蓝紫色,有泡沫感,核的外侧常有明显的淡染区,浆内常有小空泡,偶见少数天青胺蓝颗粒。
18、巨核细胞:
颗粒型巨核细胞:形态不规则。胞核较大,核染色质较粗糙,排列紧密呈团块状,无核仁,胞质极丰富,染粉红色,夹杂有蓝色,质内含有大量细小的紫红色颗粒,常聚集成簇,但无血小板生成;
血小板型巨核细胞(产生血小板型巨核细胞):胞体巨大,胞核不规则,高度分叶状,核染色质呈团块状。胞质呈均匀粉红色,质内充满大小不等的紫红色颗粒或血小板。胞膜不清晰,多呈伪足状。
