
慢性阻塞性肺疾病
个案护理
韶关学院医学院 赖敏
目录
一、 相关疾病知识…………………………………1-4
二、 病历分析及处理………………………………5-6
三、 相关治疗药物对比……………………………7-8
四、 护理评估……………………………………… 9
五、 护理计划………………………………………10-12
六、 护理目标及预防……………………………… 13
七、 总结…………………………………………… 14

相关疾病知识
1. 发病机制
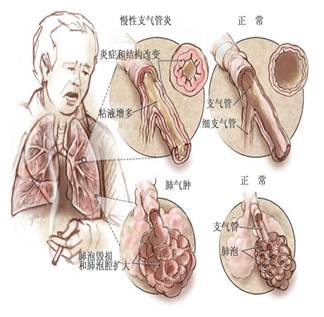
COPD的发病机制尚未完全明了。目前普遍认为COPD以气道、肺实质和肺血管的慢性炎症为特征,在肺的不同部位有肺泡巨噬细胞、T淋巴细胞(尤其是CD )和中性粒细胞增加,部分患者有嗜酸性粒细胞增多。激活的炎症细胞释放多种介质,包括白三烯B4(LTB4)、白细胞介素8(1L-8)、肿瘤坏死因子α(TNF-α)和其他介质。这些介质能破坏肺的结构和(或)促进中性粒细胞炎症反应。除炎症外,肺部的蛋白酶和抗蛋白酶失衡、氧化与抗氧化失衡以及自主神经系统功能紊乱(如胆碱能神经受体分布异常)等也在COPD发病中起重要作用。吸入有害颗粒或气体可导致肺部炎症;吸烟能诱导炎症并直接损害肺脏;COPD的各种危险因素都可产生类似的炎症过程,从而导致COPD的发生。
2.危险因素
引起COPD的危险因素包括个体易感因素以及环境因素两个方面,两者相互影响。
(一)、个体因素
某些遗传因素可增加COPD发病的危险性。已知的遗传因素为α1-抗胰蛋白酶缺乏。重度α1-抗胰蛋白酶缺乏与非吸烟者的肺气肿形成有关。在我国α1-抗胰蛋白酶缺乏引起的肺气肿迄今尚未见正式报道。支气管哮喘和气道高反应性是COPD的危险因素,气道高反应性可能与机体某些基因和环境因素有关。
(二)、环境因素
1.吸烟:吸烟为COPD重要发病因素。吸烟者肺功能的异常率较高,FEV1的年下降率较快,吸烟者死于COPD的人数较非吸烟者为多。被动吸烟也可能导致呼吸道症状以及COPD的发生。孕期妇女吸烟可能会影响胎儿肺脏的生长及在子宫内的发育,并对胎儿的免疫系统功能有一定影响。
2.职业性粉尘和化学物质:当职业性粉尘及化学物质(烟雾、过敏原、工业废气及室内空气污染等)的浓度过大或接触时间过久,均可导致与吸烟无关的COPD发生。接触某些特殊的物质、刺激性物质、有机粉尘及过敏原能使气道反应性增加。
3.空气污染:化学气体如氯、氧化氮、二氧化硫等,对支气管黏膜有刺激和细胞毒性作用。空气中的烟尘或二氧化硫明显增加时,COPD急性发作显著增多。其他粉尘如二氧化硅、煤尘、棉尘、蔗尘等也刺激支气管黏膜,使气道清除功能遭受损害,为细 菌入侵创造条件。烹调时产生的大量油烟和生物燃料产生的烟尘与COPD发病有关,生物燃料所产生的室内空气污染可能与吸烟具有协同作用。
4.感染:呼吸道感染是COPD发病和加剧的另一个重要因素,肺炎链球菌和流感嗜血杆菌可能为COPD急性发作的主要病原菌。病毒也对COPD的发生和发展起作用。儿童期重度下呼吸道感染和成年时的肺功能降低及呼吸系统症状发生有关。
5.社会经济地位:COPD的发病与患者社会经济地位相关。这也许与室内外空气污染的程度不同、营养状况或其他和社会经济地位等差异有一定内在的联系。
3. 临床表现
1.症状:(1)慢性咳嗽:通常为首发症状。初起咳嗽呈间歇性,早晨较重,以后早晚或整日均有咳嗽,但夜间咳嗽并不显著。少数病例咳嗽不伴咳痰。也有部分病例虽有明显气流受限但无咳嗽症状。(2)咳痰:咳嗽后通常咳少量黏液性痰,部分患者在清晨较多;合并感染时痰量增多,常有脓性痰。(3)气短或呼吸困难:这是COPD的标志性症状,是使患者焦虑不安的主要原因,早期仅于劳力时出现,后逐渐加重,以致日常活动甚至休息时也感气短。(4)喘息和胸闷:不是COPD的特异性症状。部分患者特别是重度患者有喘息;胸部紧闷感通常于劳力后发生,与呼吸费力、肋间肌等容性收缩有关。(5)全身性症状:在疾病的临床过程中,特别在较重患者,可能会发生全身性症状,如体重下降、食欲减退、外周肌肉萎缩和功能障碍、精神抑郁和(或)焦虑等。合并感染时可咳血痰或咯血。
4. 实验室检查
(一)肺功能检查
是判断气流受限的主要客观指标,对COPD诊断、严重程度评价、疾病进展、预后及治疗反应等有重要意义。
1、第一秒用力呼气容积占用力肺活量百分比(FEV↓1/FVC)是评价气流受限的一项敏感指标。第一秒用力呼气容积占预计值百分比(FEV1%预计值),是评估COPD严重程度的良好指标,其变异性小,易于操作。吸入支气管舒张药后FEV1/FVC<70%及FEV1<80%预计值者,可确定为不能完全可逆的气流受限。
2、肺总量(TLC)、功能残气量(FRC)和残气量(RV)增高,肺活量(VC)减低,表明肺过度充气,有参考价值。由于TLC增加不及RV增高程度明显,故RV/TLC增高。
3、一氧化碳弥散量及与肺泡通气量比值)下降,该项指标对诊断有参考价值。
(二)胸部X线检查
COPD早期胸片可无变化,以后可出现肺纹理增粗、紊乱等非特异性改变,也可出现肺气肿改变。X线胸片改变对COPD诊断特异性不高,主要作为确定肺部并发症及与其他肺疾病鉴别之用。
(三)胸部CT检查
CT检查不应作为COPD的常规检查。高分辨CT,对有疑问病例的鉴别诊断有一定意义。
(四)血气检查
对确定发生低氧血症、高碳酸血症、酸碱平衡失调以及判断呼吸衰竭的类型有重要价值。
(五)其他
COPD合并细菌感染时,外周血白细胞增高,核左移。痰培养可能查出病原菌;常见病原菌为肺炎链球菌、流感嗜血杆菌、卡他莫拉菌等。
病历资料
李锐清,男,80岁
主诉:反复咳嗽、咳痰、气促2年,气促加重1周
辅助检查:CT:右肺上叶后段少许纤维,增殖结核灶。左肺山野小钙化灶。双肺气肿并下叶多发肺大泡。B超:双肾、输尿管、膀胱未见明显异常。前列腺增生症(42.3*34.5*39.4mm)伴前列腺钙化斑声像。肝右叶内异常强呼声光团,考虑钙化灶。脾、胆囊、胆管、胰未见异常。肺功能示:FVC3.13L;,FEV11L,占预计值41%,FEV1/FVC32%,吸入舒喘宁后FEV11.07L,上升8%。重度阻塞性通气功能障碍。
现病史:患者2年前起出现咳嗽、咳痰,为阵发性单咳。咳白色泡沫痰。活动后气促,无伴喘息,无伴胸闷、心悸,无伴头晕,头痛,2年来逐渐加重,初时可上6层楼,现上4层楼即感气促,伴腹胀、纳差,夜间可平卧,无端坐呼吸,无双下肢浮肿。今年7年在我科住院,行肺功能检查,诊断“慢性柱塞性肺疾病”,规律治疗。1周前无明显诱因,无黄痰及咳血。无畏寒、发热,无胸闷、心悸等不适。无双下肢水肿及夜间呼吸发作。在我院对症治疗,明显不明显。遂予今日收我院进一步治疗。患者起病以来无头晕、头痛,无恶心,呕吐,无腹痛、腹泻,黑便,无反酸、嗳气,无尿频、尿急,尿痛。精神,睡眠食欲尚可,大小便正常。体重无明显变化。
既往史:既往体健,否认“高血压、糖尿病、肾病、胃溃疡”等慢性病史,否认“肝炎、结核”等传染病史。否认外伤,手术、输血史。否认食物、药物过敏史。预防接种史不详。
个人史:原籍出生长大,否认疫水、疫区接触史,否认长期工业粉尘接触史,有吸烟50余年,每天约5-6只,否认嗜酒史,否认性病游离史。
诊断:慢性阻塞性肺疾病
治疗药物:
 万托林
万托林 普米克令舒
普米克令舒
 阿斯美
阿斯美  复达欣
复达欣
护理评估
(一)临床表现
1.症状 慢性咳嗽咳痰2余年,加重咳白色痰,气促1周。
2.体征 双肺叩诊过清音,呼吸音低,散在哮鸣音,右肺可闻及少量湿啰音。
(二)护理问题
1.气体交换受损 与气道阻塞、通气不足、呼吸肌疲劳、分泌物过多有关。
2.清理呼吸道无效 与分泌物粘稠增多、气道湿化降低和无力咳嗽有关。
3.活动无耐力 与疲劳、呼吸困难、氧供急氧耗平衡有关。
4.营养失调 因呼吸困难、疲乏等引起患者食欲下降、摄入不足,在有感染时,机体处于高代谢状态对营养的需求也增加。
5.焦虑 长期患病,反复发作,晚期出现的喘息及呼吸困难症状影响了患者的生活质量,使患者出现焦虑症状。
护理计划
1 生活基础护理
保持室内空气新鲜流通,室温18℃~20℃,相对湿度50%~70%,病情较轻者可适当活动,病情较重者应卧床休息,协助生活料理,加强基础护理预防并发症发生,注意保暖,防止受凉感冒,吸烟者劝戒烟。
2 合理氧疗
COPD患者长期给氧,要注意用氧安全,避免吸入氧浓度过高,引起二氧化碳潴留及氧中毒,采用鼻塞法或面罩法,氧浓度28%~30%,1.5~2L/min,时间每天>15h,密切观察缺氧症状有无改善。
3 强调营养支持护理
提供高热量、高蛋白、丰富维生素易消化食物,少食多餐,避免辛辣刺激。热量比例糖类占50%~60%,脂肪占20%~30%,蛋白质占15%~20%,其中优质蛋白占50%以上。如果患者处于应激状态,分解代谢增强,蛋白质供给需增至20%~50%。必要时经静脉补充。
4 用药观察护理
急性发作期,根据药敏试验,选用有效抗生素,及时控制感染,根据病情遵医嘱给予支气管扩张剂、皮质激素、祛痰药等,密切观察药物疗效及不良反应。
5 保持呼吸道通畅,指导有效咳嗽排痰
教会患者正确排痰方法,尽可能加深吸气,以增加或达到必要的吸气容量;吸气后要有短暂的闭气,以使气体在肺内得到最大的分布,稍后关闭声门,可进一步增强气道中的压力,而后增加胸内压即增高肺泡内压力,这是使呼气时产生高气流的重要措施;最后声门开放,肺内冲出的高速气流,使分泌物从口中喷出。对于感染严重,痰液黏稠不易咳出者可协助拍背,同时鼓励多饮水,使用祛痰剂或采用超声雾化吸入疗法湿化气道使痰液易于咳出。
6 康复锻炼
COPD患者急性症状控制后应尽早康复锻炼,教会患者及家属康复锻炼技术,督促实施并提供有关咨询资料。可以下述呼吸方法选用一种或熟练后两种交替进行。
腹式呼吸锻炼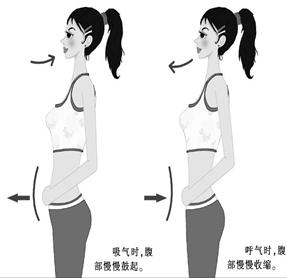
由于气流受限,肺过度充气,膈肌下降,活动减弱,呼吸类型改变,通过呼吸肌锻炼,使浅快呼吸变为深慢有效呼吸,利用腹肌帮助膈肌运动,调整呼吸频率,呼气时间延长,以提高潮气容积,减少无效腔,增加肺泡通气量,改变气体分布,降低呼吸功耗,缓解气促症状。方法:患者取立位,体弱者也可取坐位或仰卧位,上身肌群放松做深呼吸,一手放于腹部一手放于胸前,吸气时尽力挺腹,也可用手加压腹部,呼气时腹部内陷,尽量将气呼出,一般吸气2s,呼气4~6s。吸气与呼气时间比为1∶2或1∶3。用鼻吸气,用口呼气要求缓呼深吸,不可用力,每分钟呼吸速度保持在7~8次左右,开始每日2次,每次10~15min,熟练后可增加次数和时间,使之成为自然的呼吸习惯。
缩唇呼吸法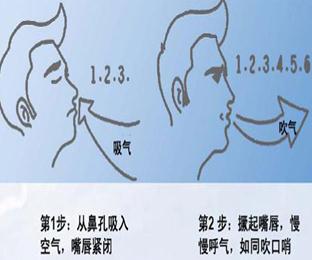
通过缩唇徐徐呼气,可延缓吸气气流压力的下降,提高气道内压,避免胸内压增加对气道的动态压迫,使等压点移向中央气道,防止小气道的过早闭合,使肺内残气更易于排出,有助于下一吸气进入更多新鲜的空气,增强肺泡换气,改善缺氧。方法为:用鼻吸气,缩唇做吹口哨样缓慢呼气,在不感到费力的情况下,自动调节呼吸频率、呼吸深度和缩唇程度,以能使距离口唇30cm处与唇等高点水平的蜡烛火焰随气流倾斜又不致熄灭为宜。每天3次,每次30min。
7 体力训练
指导以呼吸体操及医疗体育为主的有氧运动等方法,可增强患者的体力康复,改善心肺功能。呼吸体操包括腹式呼吸与扩胸、弯腰、下蹲和四肢活动在内的各种体操活动,有氧体力训练有步行、爬斜坡、上下楼梯及慢跑等。开始运动5~10min,每天4~5次,适应后延长至20~30min,每天3~4次。其运动量由慢至快,由小至大逐渐增加,以身体耐受情况为度。一般1~2周后可使心肺功能显著改善。
护理目标
l 患者的呼吸困难、气促得以减轻
l 患者的痰液又一定的减少并能有效地咳出
l 能做好相关的体育锻炼和合理的进食,体重无减轻
l 掌握缩唇呼吸或腹式呼吸,并能坚持训练
预防
COPD的预防和保健,不管有无明显的呼吸道症状都应做到以下内容:
n 停止或减少吸烟;
n 定期到专科医院进行慢阻肺疾病的检查;
n 加强体育锻炼,提高人体素质,增强对外界环境变化的适应能力;
n 多食用含有丰富维生素A和维生素C的食物,如胡萝卜、蛋白、动物肝脏及新鲜的蔬菜水果食物,提高呼吸道黏膜的修复和抗病能力;
n 冬季要注意颈部保温,保证上呼吸道有良好的血液循环;
n 可定期接种流感疫苗,增强机体对上呼吸道感染的免疫力;
n 注意收听天气和空气质量预报,在空气污染严重时期应避免剧烈的户外活动,在流感和传染性呼吸道疾病流行季节要减少到人员密集的公共场所活动,以减少有毒物质和病原体进入呼吸道。
对患有较严重的COPD患者的保健和治疗除做到上述几点外,病情加重时应到正规医院检查治疗,不要自己乱用抗生素和一些成分不明的药物。要遵照正规医院医生的治疗合理用药,改掉不良习惯,远离危险环境,合理饮食,适当锻炼,正规合理的治疗是预防和治疗。
总结
COPD的预防主要是避免发病的高危因素急性加重的诱发因素以及增强机体免疫力。戒烟是预防COPD的重要措施,也是最简单易行的措施,在疾病的任何阶段,戒烟都有益于防止COPD的发生和发展。控制职业和环境污染,减少有害气体或有害颗粒的吸入,可减轻气道和肺的异常炎症反应。加强体育锻炼,增强体质,提高机体免疫力,可帮助改善机体一般状况。此外,对于有COPD高危因素的人群,应定期进行肺功能监测,以尽可能早期发现COPD并及时予以治疗。
第二篇:个案护理计划
个案护理计划
姓名 盛玉英 科别 消化内科 床号1208 住院号382198 诊断 急性胰腺炎
简要病史:患者2天前无明显诱因下突然出现中上腹疼痛,呈持续性,无明显腰背部放射,伴恶心、呕吐,呕吐物为胃内容物。感畏寒。查胸腹部CT示:急性胰腺炎(坏死性),为进一步治疗收治入院。现予以抑制胰液分泌、抑酸、抗炎等治疗。
既往史: 无
过敏史:无
家族史:无
饮食:禁食
休息与睡眠:睡眠质量较差,夜眠4-5h。
排泄:二便正常。
自理能力和保健措施: 既往生活能自理,现需人协助日常生活。
嗜好:无不良嗜好。
精神状况:精神软,能适应医院环境,对医务人员表示满意
心理状况:良好
对疾病的认识:对疾病有所了解
性格及交往能力:性格开朗,喜与人交往
家庭关系:和睦,夫妻感情好,子女孝顺
经济状况:良好,无过重经济负担
护理体检
T: 37.0 ℃ P: 78次/分 R: 20 次/分 BP: 120/80 mmHg
(异常体检结果)
双肺呼吸音粗。上腹部压痛明显,
异常实验室报告:
WBC 19.9*10^9/L 总蛋白 51.7g/L 白蛋白31.3g/L
苏州市立医院(东区)
护理计划单
姓名 盛玉英 科别 消化内科 床号 1208 住院号 382198 诊断 急性胰腺炎
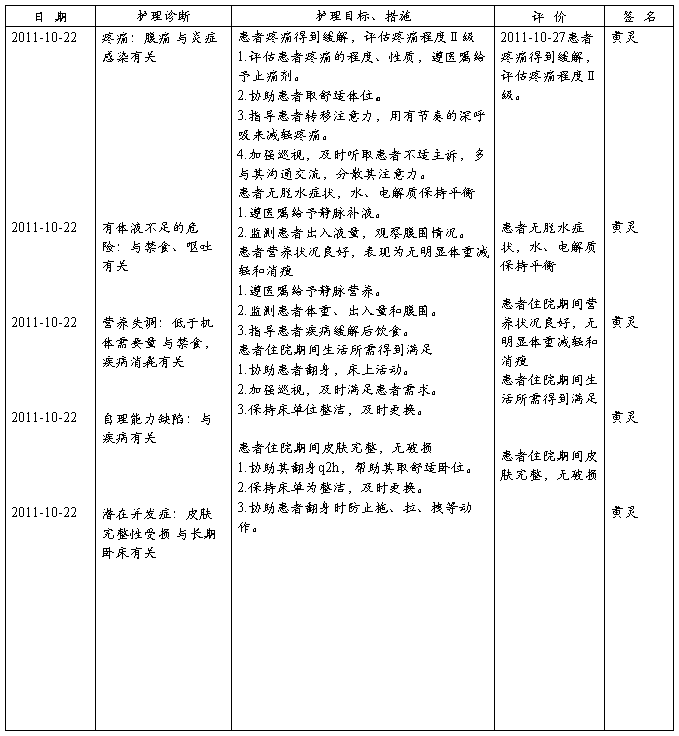
护理查房
时间: 20##-10-27 地点:消化内科
主持:廖丽萍 主讲者:黄灵
记录:黄灵
查房目的:
参加人员:
内容: (包括汇报病史、讨论及总结)
