暑假期间,我来到了省中医的心电图室进行学习。经过了一个月的实践和学习,使我从一个地道的门外汉成为了一个能独立为病人做检查并能看懂大部分常见心电图的实习医生。
现将我所积累的点滴临床经验贡献出来,供大家参考。
首先介绍一下什么是心电图。众所周知,细胞的生命活动最直接的体现就是电现象,心肌细胞也不例外。每一时刻,每个心肌细胞都会产生电流,我们称之为心电向量,所有细胞的瞬时心电向量进行了抵消综合后就形成了综合心电向量,其方向、大小随时间变化。把每一时刻的综合心电向量连接起来就成了一个心电向量环。心电图就是这个向量环的二次投影所形成的图像。
然后介绍一下心电图的波形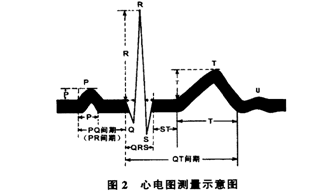 ,典型的心电图由P、Q、R、S、T五个主要的波和ST段组成。P波代表心房除极,QRS波群代表电活动通过心室肌传导与扩步的过程,T波代表心室复极过程。(P不怕低,有P就行;T不怕高,无峰就行)注意:心电图所表示的是心脏的电活动,与心脏的机械性收缩并不相关,在特殊情况下可以出现心脏停跳而仍有心电图表现的现象。
,典型的心电图由P、Q、R、S、T五个主要的波和ST段组成。P波代表心房除极,QRS波群代表电活动通过心室肌传导与扩步的过程,T波代表心室复极过程。(P不怕低,有P就行;T不怕高,无峰就行)注意:心电图所表示的是心脏的电活动,与心脏的机械性收缩并不相关,在特殊情况下可以出现心脏停跳而仍有心电图表现的现象。
另外,各个波以及它们之间的时限也是一项重要的指标,无论高于或低于正常值都是异常的表现。P波——0.11s,QRS——0.06s~0.10s,PR间期——0.12~0.20s。还可以通过P-P间期计算出心房频率,通过R-R间期计算出心室频率。
再来说一个很重要的概念——心电轴。瞬时心电向量的轴心线称为瞬时心电轴。而将无数个瞬时心电向量进行综合、计算后得到的整个除极或复极过程的平均心电轴,就代表了除极或复极过程心电向量的平均方向。(平均电轴简称电轴)在心电图学中心电轴主要是指QRS 波的平均心电轴(因其最为重要)。以国内标准为例,平均心电轴的正常范围是:0°~+90°,其中+30°~+90°无电轴偏移,+30°~0°电轴轻度左偏;电轴左偏:0°~-90°,其中0°~-30°为电轴中度左偏,-30°~-90°电轴重度左偏;电轴右偏:+90°~+180°,其中+90°~+120°为电轴轻度右偏,+120°~+180°为电轴显著右偏;电轴重度右偏:+180°~-90°。心电轴的评价是非常重要的一项指标,在很多疾病的判断上起着重要的作用,在下文中将会逐步提及。
判断心电轴偏向的依据主要是看心电图的Ⅰ、Ⅲ导联,以及QRS电轴的数值。正常心电图Ⅰ、Ⅲ导联QRS波群主波均向上,电轴左偏时Ⅰ导联QRS主波向上而Ⅲ导联向下(口诀:口对口向左走),电轴右偏时Ⅰ导联QRS主波向下而Ⅲ导联向上(口诀:尖对尖向右偏)。在临床过程中,经常有病人的心电图显示电轴左偏而无其他异常,应下“电轴左偏”的结论,但属于正常心电图范围,其电轴左偏可能是由于心脏的顺钟向转位引起,属生理现象。
简单了解了心电图的原理之后就是实际操作的部分,即各导联在身体的位置。如果导联连接有问题的话会直接影响检查结果的准确性。首先是四个肢导联,正规肢导联的夹子分别是红、黄、绿、黑四种颜色,红色——右手、黄色——左手、绿色——左腿、黑色——右腿。然后是六个胸导联,它们的颜色和位置分别是:V1(红色)——第四肋间隙胸骨右侧;V2(黄色)——第四肋间隙胸骨左侧;V4(棕色/蓝色)——锁骨中线第五肋间隙;V3(绿色)——V2、V4导联连线的中点;V5(黑色)——腋前线第五肋间隙;V6(紫色)——腋中线第五肋间隙。在特殊情况下需要加做V7、V8、V9导联,它们都与V4~V6在同一水平线上,V7位于腋后线,V8位于肩胛线,V9位于脊旁线。
下面将结合我在临床上所遇到的一些病例,介绍几种异常心电图的表现及特点。(由于条件限制,不能将真实病例的图像加入,所以本文中出现的图像均为我自己画的示意图,重点强调各病的特点,在细节方面可能有不当之处,请多包涵。)
窦性心律不齐
属于窦性心律,每个心搏动都由窦房节发起,即每个QRS波群前面都有与其相关联的正常P波,P-R间距正常(0.12~0.20s)。其主要特点是R-R间距不等,最长R-R间距与最短间距相差≥0.12s。窦性心律不齐若出现在儿童和青少年一般无特殊意义,大部分与呼吸节律影响有关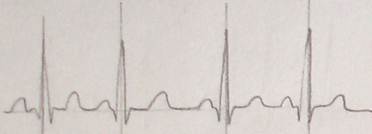
窦性心动过速
属于窦性心律,其特点是R-R间距缩小,在心电图上表现为两个P波或者两个R波的间距小于三个大格(0.6s)。心律大于100时可以下窦速的结论。
窦性心动过缓、
属于窦性心律,其特点是R-R间距增大,在心电图上表现为两个P波或者两个R波的间距大于五个大格(1s),心律低于60可下窦缓的结论。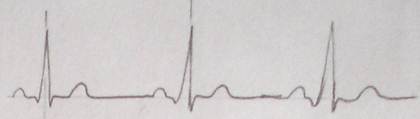
窦房结内游走心律
属于窦性心律,其特点是P波形态有规律的由高到低或由低到高;R-R间距有规律的逐渐变宽或缩短,在出现最长间距后又从最短间距开始。
游走心律中并不会出现QRS波群的脱漏,注意与ⅡºⅠ型房室传导阻滞相区别
房室传导阻滞
Ⅰº房室传导阻滞(AVB),其特点是P-R间距延长(>0.20s)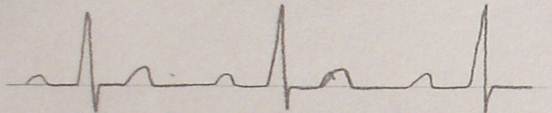
ⅡºⅠ型AVB,其特点是P-R间期进行性延长,最终出现一次QRS波群的脱漏(即两个P波之间不出现QRS波群),然后又从最短的P-R间期开始出现。
ⅡºⅡ型AVB,其特点是P波规律出现,发生心室漏波之前与之后所有下传波动的P-R间期均恒定,QRS波群成比例的脱漏,传导比为2:1(即出现两次P波才出现一次QRS波群)或3:2等。出现QRS波群脱漏的长R-R间距等于两倍的正常R-R间距。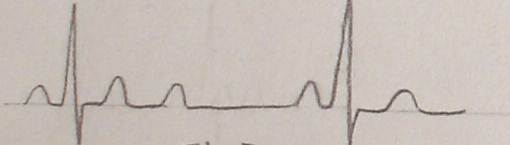
ⅢºAVB,为完全的房室传导阻滞,心房与心室的波动相互之间没有联系,均以各自的节律出现。P波出现频率要高于QRS波群的频率,且QRS波群为宽大畸形。
判断AVB的口诀:
Ⅰ度房室阻滞症,P-R延长为特征;Ⅱ度房室阻滞症,莫氏分为两类型;Ⅰ型P-R逐渐长,终于脱落又发生,周而复始有规律,文氏现象有此型;Ⅱ型较为Ⅰ型重,P-R间期均固定,传导时间不延长,心室激动很规整;Ⅲ度就是完全型,传导中断不通行,心房心室两分离,P与QRS无联系,房室各自成规律,房快室慢均整齐
完全右束支传导阻滞(RBBB)
特点为:⒈QRS时限延长(≥0.12s)
⒉V1、V2出现rsR’型或宽大有切迹的R波,我们称为锯齿型波或兔耳型波;
⒊aVR可出现终末R波,粗钝
⒋Ⅰ、V5、V6的S波增宽,粗钝

⒌ST-T方向与QRS终末向量相反
其中,以第二和第四条最为典型,也是判断本病的基本条件
完全左束支传导阻滞
特点为:⒈QRS时限延长(≥0.12s)
⒉V1、V2呈现宽大而深的rS或QS波;Ⅰ、V5、V6一般无q波,呈宽大粗钝或有切迹的R波 (图见上)
⒊室壁激动时间(VAT)V5、V6≥0.06s
⒋ST-T方向与QRS主波大部相反
完左与完右基本特征相同,只是所出现的导联不同,在进行判断时要注意
左前分支传导阻滞
特点为:1.QRS波群在Ⅰ、aVL呈qR型,q<0.02s 且RaVL>RⅠ;Ⅱ、Ⅲ、aVF、V1、V2呈rS型且SⅢ>SⅡ
2.电轴左偏(>-45°)
3.QRS时长正常或轻度延长
口诀:
左前阻滞后支传,电轴显著向左偏;
Ⅱ、Ⅲ、aVF大S,Ⅱ导S小于Ⅲ;
QRS不增宽,心前导联无改变。
房性早博
是在正常窦性节律中提前出现的异常的由窦房节发起的冲动。
其特点是:1.提前出现的P波形态与正常P波不同,P-R>0.12s。
2.提前出现的P波后可以出现或者不出现QRS波群,此QRS波群为室上性,与正常波群相同。
3.其后无ST-T改变。
4.不完全代偿
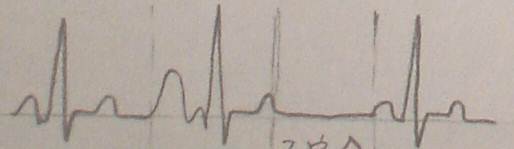
在判断房早时最重要的是找出正常的窦性节律,再判断哪些是早搏
室性早博
是在正常窦性节律中提前出现的异常QRS波群
其特点是:1.提前出现的宽大畸形的QRS波群
2.QRS波群的前、中、后可出现P波,但与其无关
3.ST-T异常
4.完全代偿
多发室性早博常常呈现二联律、三联律分布
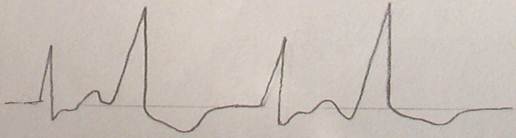
ST异常
ST-T段指的是S波的末端到T波起始点之间的部分。其在心电图的诊断上有比较重要的意义。正常ST-T段应该与心电图基线(一般是T-P段)齐平或稍有波动。
ST-T段抬高在V1~V3导联中应≤0.3mV(心电图中上下每一个小格代表0.1mV)在其他导联中均不得超过0.1mV
下移超常代表心肌缺血、心肌损害等
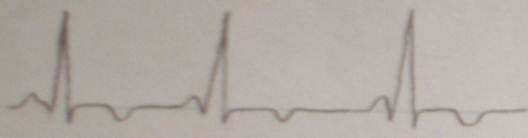
上抬超常若弓背向上代表急性心梗,弓背向下常表示急性心包炎
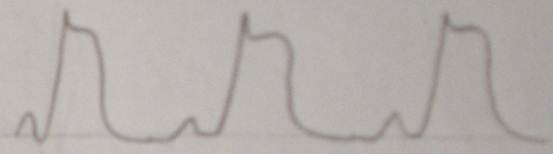
心肌梗塞因为其发生阶段和位置不同我将另外作为一专题进行介绍
特别鸣谢省中医心电图室的魏希进老师、邵华强老师和高华老师
基础医学院
04级中西医结合七年制二班
王冠
第二篇:实习心得
实习心得:
一,问病史-----输入诊断-----开化验单及检查单------告之病人作检查-----检查完后回来签字。 入院病历书写,分三步完成:
第一,及时保存以便不扣分数。
保存事项:1,病情评估。2,住院记录。3,首次病程记录。4,入院病情告知记录。 第二,书写病例:
1,首先写住院病例。
主要是主诉:主要症状+症状时间。(有两个症状是要用逗号分开,并续写另一症状),
其次是现病史:按时间先后书写,在时间过程中突出主要症状及鉴别和重要体征和诊断。
既往史:注意药物过敏,是否服用抗凝药物,有无做过手术,有无大病及传染病。 个人史:出生地,写省就行了,比如甘肃,一般都是甘肃。
婚姻史:如实写。
月经生育史:标准模板:初潮:14,周期:28-30,末次月经时间:如果该患者年龄大于50岁,就写49岁为末次月经时间。经量:正常,经色:正常,壬辰:问有几个小孩,就写有几次妊娠。顺产:有几个小孩,就写几次顺产。后面全写0。
体格检查:一般情况:看病历右边的生命体征,没有就编一个。
心脏:心率:写体格检查时写的心率。一般会自动写上。
腹部:肠鸣音:正常,频率:4次。
肛门及生殖器:选正常。
专科情况:(引用模板)。
病历小结:1,更新数据,2,引用专科情况。
2,其次写首次病程记录。
1,病例特点:引用病历小结,(无需复制)。引用“通用”中“体格检查”(无需复制),查看旁边的生命体征以了解脉搏,血压及呼吸。
2,初步诊断:
3,诊断依据:主诉+现病史突出症状+相关检查。
4,鉴别诊断:模板。(最好自己建立标准模板)
5,诊疗计划:第一,一般完善相关检查,第二,针对的进行抗炎或对症治疗,第三,积极做好术前准备。
3,再次写入院并请告知。
一,复制 病例特点+入院病情告知相关事项。就好了
4,最后写病情评估:
1,更新数据+基本书写。就好了。
接下来就是打印三份:一,病情评估表,二,入院病情告知记录,三,医疗事务委托书。 然后等待病人签字。入院书写完毕。分析病情,酌情开医嘱。入院处理完毕。
术前病例书写: 一,打印手术知情同意(复制模板),输血知情同意,输血单及填写输血量。
二,术前讨论(复制模板),风险评估,三方核查,(后两项打印就行)
三,开手术标本(医嘱),打印该检查单。
四,打印:1,住院病历,2,首次病程,3,日常病程,4,诊疗单及心电图,5,会诊单。 五,术前谈话。
术前相关事项完毕。
手术当天,1,开医嘱,2,写手术记录(复制模板),3,写术后小结(复制手术记录)。
出院病历书写:1,打印出院记录,2,打印术后病历(注意有无会诊),3,打印手术记录,4,拿出打印的病历,并将住院病历第一页翻出,5,完善首页。6,打印化验单和心电图,7,打印会诊单。
---------整理顺序
出院病历完毕。
后期任务:
关键在于模板的建立。(我当自己建立一个模板)
化验单的查看要点(诊断疾病的关键)
片子的看法,(这是泌尿外科诊断的关键)
术后要观察的相关事项(这是术后预后及防治并发症的关键)
换药规律:1,戴口罩、帽子,洗手,2,与伤口粘住的最里层敷料,应先用生理盐水湿润后再揭去,以免损伤肉芽组织或引起创面出血。3,用酒精棉球擦洗伤口皮肤2次,有切口的沿着切口的方向擦,范围是3cm,4,再用盐水棉球擦洗伤口(无创面的伤口不需盐水棉球)5,处理好伤口后(比如拆线后),最后用酒精再消毒皮肤一次。
拆线规律:一般的拆线日期为:
腋下、下腹部、会阴部切口为术后5~7天;
上腹部、胸、背部和臀部切口为7~10天;
四肢近关节处的切口,一般于术后10~14天拆线,
其中跨过关节的,一般在术后14天拆线。
减张缝线音一般于术后14天拆线。
头面、颈部手术后3 ~5天。
⑴ 切口部位血运情况,如循环丰富,则愈合一般较快,例如头、面、颈部的切口,拆线一般可在术后3~5天进行;⑵ 切口所在部位承受的张力大小。如四肢关节处所承
受的张力较大,一般拆线较晚。 ⑶ 切口的长短,如切口长,则一般拆线宜相对晚些,例如乳腺癌根治切除术的切口,一般于术后第10天后拆线,且此类伤口适宜分次间断拆线;⑷ 生长能力差的情况,包括老年人、糖尿病、贫血、低蛋白血症,肝功能不全、腹水以及应用糖皮质激素、免疫抑制剂等。切口一般愈合较慢,故不宜过早拆线。
由伤口渗出的分泌物常见者为:血液、浆液、脓液和有腔脏器的内容物。
血液:来源于损伤的血管。一般为渗血,加压包扎或局部使用止血剂(肾上腺素、明胶海绵),即可止血。如流血不止,应寻找出血点,结扎血管。
浆液:是毛细血管和淋巴管渗出的,为淡黄色清晰液体。对伤口有一定的保护作用,换药时勿擦净。
脓液:脓液的性质、颜色、气味、稠淡随细菌种类而异。
A 葡萄球菌感染后伤口脓液稠厚,黄色无臭。
B 链球菌感染后脓液呈淡红色,量多比较稀薄。
C 厌氧性链球菌的脓液多有恶臭而产气。常见与其他致病菌混合感染。如阑尾周围脓肿,肛周脓肿、肺脓疡等。
D 肺炎球菌的脓液稠厚,呈乳样或粘液状,其中有大量的纤维凝块。
E 大肠杆菌的脓液稠厚,有粪臭。
F 绿脓杆菌脓液呈淡绿色,有特殊的甜腥臭。
G 变形杆菌的脓液有特异的恶臭。
H 结核杆菌脓液为淡黄色,内有干酪样物,象鸡蛋花。
I 气性坏疽的伤口常有气泡逸出,并有稀薄、腐败恶臭的浆液样血性能脓液流出。 J 阿米巴肝脓肿抽出脓液大多呈棕褐色(巧克力色)。
K 放线球菌感染,其脓液内有硫黄样的颗粒。
L 淋球菌感染,稠厚如奶油。
由此可见,一般根据脓液的性质,可以初步明确是那一种病菌感染。这对临床的伤口处理有一定的积极意义。作脓液涂片、细菌培养+药敏,结合起来对指导治疗更是有意义。
进食规律:
术前禁食时间
局麻:不需禁食。
硬外麻、腰麻、静脉麻、气管全麻、臂丛麻等最少6小时。
手术前6~8小时都要禁食、禁水,胃肠、腹腔等手术尤其如此,其目的是使胃排空,避免手术时发生呕吐。因为在麻醉状态下,手术操作会刺激腹膜或内脏,麻醉药物对消化系统产生不良影响,可引起呕吐。病人由于麻醉作用,呼吸道的保护性功能已减弱或消失,故呕吐的胃内容物可被误吸入呼吸道。若误吸入肺会导致吸入性肺炎;若阻塞呼吸道,则会威胁病人生命。另外,还会因呕吐造成手术台的污染。因此,成人一般在手术前至少8小时,最好12小时开始禁食,以保持胃的彻底排空。
术后恢复饮食时间
观点一
局麻:术后即可进食。
静脉麻:麻醉清醒后(常需2-4小时)可进食。
硬外麻、腰麻、气管全麻、臂丛麻:最少6小时以上。具体进食时间还要看什么手术。
观点二
第4版《外科护理学》(2007)明确规定,全麻下行非腹部手术患者完全清醒后,无恶心、呕吐后方可进食,先给予流质饮食,以后视情况改为半流或普食。
观点三
根据手术性质而定。一般而言:
非胃肠手术,一般于术后24小时以后就可以饮水,术后第二天就可以进流食,不必等排气排便后才进食。
胃肠手术一般于排气后才能给少量流质,2~3d后给全量流质,再过1~2d改半流质,2周后可改软食或普通饮食进食。 局麻或小手术患者术后即可进食。 观点四
每个人的情况不同,一般以术后排气作为可以进食的标志,快的6个小时,慢的要1~2天。因为手术麻醉的作用会使肠道平滑肌的蠕动减弱。 个人总结:
局麻:术后即可进食,从流质开始。
全麻非胃肠道手术:一般术后6小时禁食,某些情况下,患者完全清醒后,无恶心、呕吐后也可进食,先给予流质饮食,以后视情况改为半流或普食, 全麻胃肠道手术:待排气后进食,从流质开始。
下地活动规律:原则上尽早下地活动。
看手术耐受情况,
拔管规律:
1.胃管
肛门排气,肠蠕动恢复,每种手术时间不一样,胃部手术大约3-7天.
2.尿管
术后能下床自行排尿,先要进行膀胱括约肌的训练,扎住尿管后有需要小便的感觉。有些会阴部、直肠或泌尿系手术根据个人情况。
3.腹腔负压球
术后7-10天左右,引流量逐渐减少,24小时少于20毫升,颜色有鲜红转为淡红或无色。
4.T型管
:“T”型管放置十天以上可先夹闭引流管,必要时做胆囊造影,如确定胆管下端已通畅(夹闭时无不适症状)时,一般两周后可以拔管。根据 黄志强 的手术学 是
胃管 留置到 胃肠功能 畅通为止
尿管 留置到 可以自己排尿为止
肛管 留置到 可以自己解大便为止
引流管 留置到 没有引流物为止
乳胶片在术后1-2天
烟卷引流4-7天
T型管14天
胃肠减压管在肛门排气后
在临床上,引流管拔除的时间根据每位医生的习惯有所不同.橡皮片引流:
一般用于浅表伤口引流,目的是防止皮下积血、积液,术中应防止皮片被缝线缝在皮下而致拨除困难,术后应妥善固定,24~48h后可拨除。
5,胃肠减压管:
根据患者病情 若为非胃肠道的腹部手术(如:肝胆手术)则患者肠鸣音恢复即可拔管,若为胃肠道手术,特别是有吻合口的胃肠道手术
则必须待肛门恢复排气后方能考虑拔管
尿管
术后能下床自行排尿,先要进行膀胱括约肌的训练,扎住尿管后有需要小便的感觉。有些会阴部、直肠手术(如直肠癌手术)一般要放置一周左右才考虑拔管 “T”管,
一般放置12-14天后,先行夹管,持续夹管24~48小时(无腹痛、腹胀,无寒战、发热,无黄疸)无不适可带管出院。出院一月后,应常规行T管造影或胆道镜检查,证实胆总管通畅后再拨管。
T管滑脱的处理:术后1~2天滑脱需再次手术重新置管;术后3~4天滑脱,试行插入导尿管,若不成功需再次手术置管;术后5~6天以后滑脱者可插入导尿管,一般都能顺利插入。所有插入导尿管者都需密切观察腹部有无腹膜炎, 6,U管:
换管,一般间隔3个月左右,需要更换U管,
置管时间:视病情而定,恶性肿瘤往往是终身的,良性狭窄一般为一年左右,不超过2年。
拔引流条规律:术后48小时内。因开放易于感染而必须48小时内拔出。
