乳腺疾病中心诊疗规范
一、乳腺癌诊疗规范
门诊收治疑为乳腺癌的患者入院后遵照以下诊断治疗程序
I 术前检查
(一)按一般外科肿瘤病人入院常规检查:
三大常规、肝、肾功能,凝血4项,乙肝3对,输血前检查;
胸片、心电图、腹部超声(肝脏)检查,
了解患者一般身体状况,必要时(年龄≥65岁或有心肺疾病者等)行心肺功能检查。
(二)乳腺特殊专科检查
⑴ 乳腺X线钼靶和乳腺彩超检查(包括双侧乳腺、腋窝、锁骨上下、胸骨旁淋巴结),准确记录肿瘤大小。外院检查有钼靶片者可不做钼靶检查。彩超必须要有本院检查。
⑵ 有乳头溢液者行乳管镜检查或乳腺导管造影(附乳腺导管镜检查和乳腺导管造影操作常规)。
⑶ 局部晚期病人需行骨扫描检查,骨扫描阳性者应作相应部位X线照片或CT检查,必要时MRI(CT可疑但不能明确诊断而放射科要求或其他专科会诊要求)。
⑷外院病检诊断乳腺癌者必须借切片和石蜡组织块经本院会诊方被认为确诊,否则不能实施化疗和手术。
(三)空心针穿刺病理检查(附空心针穿刺病理检查操作常规)
⑴ 所有怀疑乳腺癌而需术前化疗的病人,入院后必须进行空心针穿刺病理检查以明确诊断,并行免疫组化检测。
空心针穿刺病理检查必须由主治医生以上人员按照操作常规操作,或在主治医生以上人员指导下由有经验的住院医生操作(此时主治医生必须在场,并对操作结果负责)
⑵ 对病灶大于2cm且肿块较清楚的可行直接穿刺
⑶ 第一次穿刺未能明确诊断而需再次穿刺活检者,为确保穿刺的可靠性,宜在彩超引导下穿刺活检。
⑷ 钼靶X线检查发现可疑病灶而临床不能扪及者应在X线引导下进行空心针穿刺,或X线引导下行Mammotome穿刺检查
⑸ 对病灶小于2cm或临床定位、穿刺困难者,如果超声检查可显示病灶,应在超声引导下穿刺活检。
II 资料收集
(四)术前照相和资料保存:通知技术员照相并拷贝有价值的术前影像资料便于术前术后对比评价。
(五)穿刺标本的留取和检查
⑴ 一般一次穿刺取标本3~4条,其中2条送病理检查,1~2条留在本科实验室备用。
⑵ 送病理检查的标本必须同时注明申请免疫组化检测项目,包括ER、PR和HER-2/neu。
⑶科室保留备用标本未经科主任同意任何人不得动用。
(六)血液标本留取规定
详见附件(乳腺疾病中心血液标本留取规定)
III 术前治疗
诊断明确的乳腺癌病人根据不同情况进行相应术前治疗
1、新辅助化疗
适用范围
(1)T0-Ⅱa期,临床及超声、X线检查腋窝淋巴结肿大不明显或外院已行肿块切除者,可不行术前化疗。
(2)Ⅱb-Ⅲ期可手术乳腺癌:根据病人情况行术前化疗2-6周期,以便了解肿瘤对化疗方案的敏感性,并达到肿瘤病灶缓解再考虑手术。
(3)局部晚期乳腺癌和炎性乳腺癌,无明显全身转移征象者,应行术前化疗,并可根据情况适当延长化疗周期,直至达到可手术条件。
(4)强烈要求保留乳房,但保乳条件略显不足,经过术前化疗有可能具备保乳条件者应行术前化疗。
(5)Ⅳ期乳腺癌以全身治疗为主,待病情控制后可行局部减瘤手术。
(6)70岁以上乳腺癌原则上不行术前化疗,如肿瘤较晚、手术切除困难,可根据患者身体状况选择合适术前化疗方案(如口服希罗达化疗), 慎用蒽环类药物化疗方案。
注意事项
(6)化疗前签署化疗同意书,选择化疗方案、可能需要的化疗疗程、大致费用及化疗中可能出现的意外情况。每次化疗均需重新签署化疗同意书。
⑺ 化疗方案以科室制定方案为主(见备注),病情特殊患者经科室讨论研究决定治疗方案。
⑻ 每次化疗前查肝肾、血常规一次,整个化疗过程中每3~5天查血常规(含血小板)1次,WBC降低时及时复查。
2、新辅助内分泌治疗
适用范围
(1)70岁以上局部晚期乳腺癌如ER或PR阳性可行新辅助内分泌治疗。
(2)乳腺局部情况符合新辅助化疗条件,但病人因重要器官器质性病变等原因不能耐受化疗且ER或PR阳性者首选新辅助内分泌治疗。
注意事项
行新辅助治疗患者,治疗前行乳腺彩超和乳腺X线检查,治疗结束后术前复查乳腺彩超和乳腺X线检查。每次治疗前、后在病历中准确记录肿瘤直径变化,新辅助化疗结束后详细记录体检、乳腺彩超或乳腺X线检查结果。
IV 手术治疗
术前准备:
1.术前复查血常规、凝血功能和肝肾功能,各项指标正常后方可安排手术
2.术前签署手术同意书及授权书等,交待手术方式与术中可能出现的意外情况。
3.术前药物皮试及皮肤准备。一般仅做青霉素皮试,术前在病房不使用阿托品和镇静剂,由麻醉师在麻醉前给予。
4.乳腺癌病人术前根据病人情况可置中心静脉插管,置管前需签中心静脉置管同意书。
麻醉方式:全麻
手术方式选择:
手术前原则上由科室论证后决定手术方式。术前未明确诊断术中冰冻确诊者由责任医生根据规范制定的原则选择手术方式。
1、 乳腺癌保留乳房手术:
A.保留乳头乳晕的保乳手术
适应证:须同时具备以下6条
(1)单个肿瘤,最大径≤3cm;>3cm者经术前化疗降期后。
(2)肿瘤位置距乳头根部≥3cm;
(3)腋窝无明显肿大淋巴结或仅触及3个以下孤立的小淋巴结,或术中证实腋窝淋巴结转移≤3个(≤N1)(对未经术前化疗的外上象限肿瘤腋窝淋巴结转移可放宽至≤5个,且无淋巴结融合)。
(4)乳房大小适度,肿瘤体积与乳房体积的比例合适(对小乳房者皮下乳腺切除可能更为合适)。
(5)患者有保乳要求
(6)无下列禁忌证
禁忌证:具备以下任何一项:
(1)肿瘤最大径>5cm
(2)乳房中央区肿瘤
(3)肿瘤侵犯皮肤或胸肌、或有橘皮样变、炎性乳癌等局部晚期表现;
(4)多中心或多灶性乳腺癌;
(5)体检或辅助检查证实患侧乳房合并其它明显病变:如导管内乳头状瘤、广泛微小钙化、多发性腺瘤或囊肿、严重增生等;
(6)切缘阳性
(7)曾经进行过患侧乳房或胸壁放疗;
(8)包括皮肤在内的活动性结缔组织病变(尤其是硬皮病和红斑狼疮)
(9)妊娠、哺乳期乳腺癌应慎重保乳;
(10)有乳头溢液者选择保乳手术应慎重。
(11)其它不宜保乳和拒绝保乳者。
术中注意事项:
保乳手术行局部扩大切除时应保证各个切面距癌灶浸润边缘具有足够的距离(≥1cm),术中应常规行全部切面组织的快速病理检查,以证实确无癌浸润。
B.不保留乳头乳晕的保乳手术:
适应证:位于乳头或乳晕下的T0~T1期高分化乳腺癌,保留腺体无其它明显病变、且乳房大小合适、患者有保乳要求。
2、腔镜辅助乳腺手术
(1)保留乳头乳晕的皮下乳腺全切/加假体植入术
适应症:1、未经化疗的单个癌灶、最大径≤3cm、癌灶边缘距乳晕边缘的距离≥2cm、且未明显侵及皮肤、胸大肌无浸润。
2、适合保留乳房的患者拒绝保乳
(2)小切口腔镜辅助的乳腺癌改良根治术:
适应症:
具备乳腺癌改良根治术适应证且同时满足下列2条:1、肿瘤≤3cm,未侵及皮肤;2、肿瘤距乳头较近(≤2cm)无法行保乳或保留乳头者。
(3)腔镜腋窝淋巴结清扫术
适应症:腋窝淋巴结N2(不含)以下且除外禁忌症
禁忌症:
具备下列情形之一者:腋淋巴结转移较多(≥N2);肿瘤侵及腋窝皮肤;副乳腺癌;年龄65岁以上;有其它较严重合并疾病。
(4)腔镜乳腺癌内乳淋巴结清扫术
适应证:高度怀疑内乳淋巴结转移者,即具备下列情形之一:①癌灶最大径≥5cm,或者多灶性乳腺癌,尤其是位于内侧象限者;②肿瘤侵犯肌肉、胸壁或者出现皮肤、乳头浸润者;③腋窝淋巴结转移≥N2者; ④影像学检查如彩超、CT和MRI等发现内乳淋巴结肿大;⑤核素前哨淋巴结探查内乳区持续高强度核素聚集。
禁忌症:⑴有胸膜炎、胸部外伤手术史或结核病史;
⑵年龄65岁以上
⑶肺功能不能耐受
⑷患者一般情况较差,或者有较严重合并疾病,难以耐受长时间手术者
3.乳腺癌改良根治术
0期、Ⅰ期、Ⅱ期、Ⅲ期乳腺癌尚未侵犯到胸肌、且转移淋巴结与胸肌粘连轻、病人不适合或不愿意保乳。
关于腋窝淋巴结的清扫范围:对适合行腋窝淋巴结清扫者,一般应行I、II组淋巴结清扫,有下列情况之一者应清扫III组淋巴结:III组淋巴结受侵犯或有明显肿大、变硬;II组淋巴结受侵犯;胸肌间淋巴结受侵犯;I组淋巴结转移≥4个;I组中转移淋巴结最大径≥2cm。
4、Halsted乳腺癌根治术
适应症:
(1)1-3期乳腺癌,肿瘤侵犯胸肌
(2)腋窝较广泛淋巴结转移,改良根治清扫困难。
(3)转移淋巴结与胸肌有粘连。
Halsted乳腺癌根治术中应常规清扫I~III组腋窝淋巴结。
5、乳腺癌扩大根治术
高度怀疑内乳淋巴结转移者不适合腔镜。
6、乳腺癌锁骨上淋巴结清扫术
适应症:局部晚期乳腺癌病人,经骨扫描等检查无明确全身转移,且
(1) 同侧锁骨上扪及肿大淋巴结,但可推动;
(2) 彩超可探及同侧锁骨上肿大淋巴结
(3) 经新辅助化疗后
7、乳腺癌前哨淋巴结活检术
适应症:单发肿瘤术前临床检查无明确腋窝淋巴结转移者(含彩超探及淋巴结但转移可能不大者)(且原发肿瘤最大径小于5cm、以前没有大于6cm的外上象限肿瘤切除史、没有进行国术前化疗和内分泌治疗……NCCN指南)。
8、 乳腺癌内乳淋巴结活检术
适应症:行乳腺癌改良根治、Halsted乳腺癌根治及内侧象限保乳手术等内乳区可显露者均可同时进行。对局部晚期乳腺癌应常规进行内乳淋巴结活检。获取的内乳淋巴结最好能送术中冰冻病检,如有转移,宜行扩大根治术。
以上各种手术方法及技术规范参照相关乳腺癌手术学。
(八)术中特殊技术要求
1、前哨淋巴结探查活检
(1)术前明确诊断为乳腺癌且无明显腋窝淋巴结转移者,术中使用核素及染料示踪法行前哨淋巴结探查活检。核素在术前1天下午带病人前往核医学科注射。
(2)有明显腋窝淋巴结转移者不是腋窝前哨淋巴结探查活检的适宜指征,但核素和染料示踪有利于准确进行内乳淋巴结探查活检。
(3)怀疑乳腺癌者,视情况采用核素或染料示踪法行前哨淋巴结探测。
2、 常规内乳淋巴结活检术
所有乳腺癌改良根治术或根治术病人需常规行1~3肋间内乳淋巴结活检,了解乳腺癌淋巴结转移规律。
3、 淋巴结处理
(1)术中在手术进行中将前哨淋巴结和1、2、3站淋巴结分别收集和记录
(2)术毕由专人负责分离切除标本,寻找和分组全部淋巴结,获得淋巴结数一般应≥15枚
(3)将前哨淋巴结与其余淋巴结分别计数并分开送检
(4)根据研究需要将切除的淋巴结切成两半,分别送检和留科室标本库
4、 乳腺标本留取
(1)在保证病理诊断要求的前提下为学术和科研需要建立科室标本库
(2)原发肿瘤大于1cm、未行术前、术中病灶切除活检者,乳房切除后以肿瘤及乳头连线为准,取半个乳腺保存于科室标本库(通知专门人员切取)
(3)局部切除的原发肿瘤小于1cm者在保证病理诊断的前提下留取科室标本
(4)局部切除的癌灶,如直径>1厘米,需保留癌组织、癌旁组织、正常乳腺组织
(5)外单位人员需要本科各种组织和血液标本时必须有导师签字的实验计划标本数量,经科主任同意、在不影响病理诊断和科室留取标本的前提下,由专人负责为其留取标本。
(九)术后辅助化疗
1、 适应症:所有浸润性乳腺癌、且年龄在70岁以下、能耐受化疗者。乳腺肉瘤符合上述条件且对化疗敏感者。
不宜化疗者:乳腺原位癌无腋窝淋巴结转移;70岁以上;病人因严重疾病或其它原因不能耐受或拒绝化疗者。
2、 时机
(1)术前已行化疗者,按间隔周期化疗。
(2)术前未行化疗者,术后无严重并发症、全身情况允许时,术后尽早化疗。
3、化疗前需签署化疗同意书,讲明化疗方案与需做的化疗疗程、大致费用等。
4、 化疗周期
(1)以化疗开始第一天为准,通常每21天为一个周期。身体较差、反应较重者可适当延长至4周。
(2)如病情较晚,且体质良好,病人能耐受,可缩短至14天。
(3)常规化疗须完成6个周期。如病情晚,复发转移高危者,可大于6个周期。术前已化疗者,术后宜至少进行4个周期化疗。
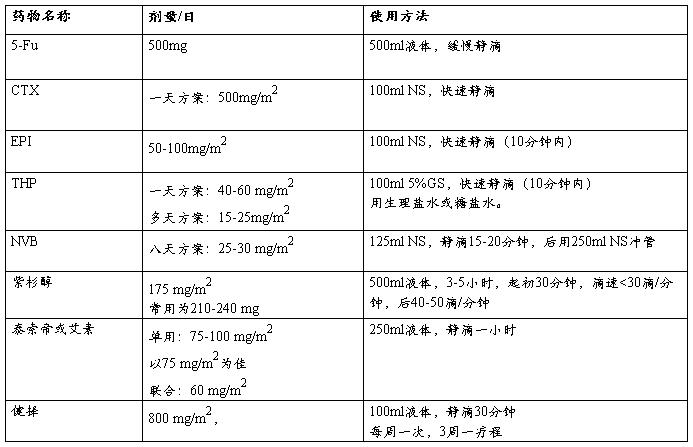
5、 化疗方案(见附表)
6、 注意事项
(1)输液不能选择患侧上肢,注意保护和节约使用静脉,防止输液外漏。
(2)化疗期间每次化疗前应检测血常规(含血小板),肝功、肾功,必要时查心肌酶谱。发现问题应及时请示上级医生,必要时停止化疗请相关科室会诊,以保证化疗安全。
(3)紫杉醇和多西紫杉醇输注前应使用抗过敏、制酸治疗(共2天,因使用皮质激素,故同时用制酸剂)
非那根 25mg IM
地塞米松 10mg VD或IV
甲氰咪胍 0.6~1g VD
(3)止吐治疗:化疗时常规予以止吐治疗
胃复安 10mg IM
H3受体拮抗剂(中枢止吐剂)
必要时使用地米
(4)血液系统副反应处理
WBC < 4×109/L或PLT < 70×109/L慎用化疗
WBC <3×109/L或PLT <50×109/L禁用化疗,应使用集落刺激因子,如洁欣、欣粒生、惠尔血等。
PLT下降无特效药
(5)肝功能保护
化疗时一般加用保肝药
ALT或AST中有一项超过正常值3-4倍,或胆红素超过正常高限0.5倍以上,先保肝治疗,待其好转后方可化疗
(6)用药顺序:先输止吐药及抗过敏药物,然后化疗药物,最后保肝等辅助药物。两种化疗药物之间可间隔输辅助药物。
(十)术后放疗
1、 适应症:具备下列任意一项者
(1)保乳手术者术后应行全乳房照射(小于0.5cm的单发DCIS除外)
(2)腋窝淋巴结转移≥4枚
(3)肿瘤最大径≥5cm
(4)疑有切缘不彻底者。肿瘤位于乳头乳晕区或内乳区(如有腋窝淋巴结转移,需行内乳区放疗)
(5)炎性乳癌等局部晚期乳腺癌术后
(6)腋窝淋巴结转移0-3个,存在腋窝淋巴结清扫不彻底可能者
(7)内乳淋巴结活检阳性者。
2、 时机: 术后半年内进行。
(1)通常为术后化疗6个周期全部结束后
(2)保乳手术6疗程化疗结束后
(十一)术后内分泌治疗
1、适应症:ER和PR任何一个为阳性的乳腺癌病人均应行内分泌治疗。
2、时机:术后化疗结束后
3、疗程:一般至少5年
4、药物选择:
(1)所有激素受体阳性的乳腺癌病人,无论绝经前或绝经后,只要无药物的使用禁忌证,均可应用雌激素受体调节剂或拮抗剂,首选他莫昔芬,其它有雷洛昔芬、托瑞米芬等。
(2)绝经后乳腺癌病人首选芳香酶抑制剂(弗隆、瑞宁得),尤其是HER-2/neu强阳性或有他莫昔芬使用禁忌者。其次可选择使用芳香酶灭活剂(依西美坦/阿诺新;优可依;可怡)和国产莱曲唑/芙瑞和阿那曲唑/瑞婷)
(3)绝经前病人有条件者推荐使用诺雷德+瑞宁得/他莫昔芬。
(4) 已应用他莫昔芬2~3年的绝经后乳腺癌病人推荐使用瑞宁得至5年。
(5)应用他莫昔芬治疗5年的绝经后乳腺癌病人有条件者推荐继续使用弗隆5年。
(6)男性乳腺癌病人内分泌治疗同女性绝经后乳腺癌病人。
(7)已行内分泌治疗后复发转移的乳腺癌病人应更换内分泌治疗药物。
(8)激素受体阳性的晚期转移性乳腺癌病人可选择使用孕激素治疗。
5、注意事项
治疗期间,注意药物禁忌症及副作用,使用雌激素受体调节剂,每半年行妇科超声检查,了解子宫内膜厚度,如子宫内膜增厚大于1cm可采用人工月经使子宫内膜脱落;如有不规则阴道流血需妇科会诊,必要时行诊刮排除子宫内膜癌。
注意病人骨质疏松、骨痛和静脉血栓等情况。
(十二)出院事项:治疗结束后每次出院小结需包括以下方面:
1、肿瘤大小、部位、手术日期、手术方式
2、病理类型、分期、ER、PR及CerbB-2状况、淋巴结转移情况、术前治疗方案和周期、术后治疗方案和周期
3、治疗计划(化疗、放疗、内分泌治疗的时机及疗程):每次出院均应包括治疗计划,手术后出院应包括全面的治疗计划,最后一次化疗后出院还应包括复查方案。
4、注意事项
拆线时间、患肢锻炼
在多长时间内定期复查血常规,3-4天一次,WBC下降的处理。
复查间隔方案
禁用雌激素类药物和使雌激素明显升高的药物和食物。
绝经前病人注意避孕,5年内禁止妊娠。
(十三)定期随访及复查
制定统一随访表,由住院和门诊医生填表
复查时间:
低危病人(≤II期)5年内每半年复查一次,高危病人(≥III期)5年内每4月复查一次。所有病人5年后每半年复查一次。
(术后2年内,3月一次;2-5年内,6月一次;5-10年内;每年一次)
复查内容:
超声检查双侧或对侧乳腺、双侧腋窝、双侧锁骨上下及胸骨旁
腹部超声;胸片(每半年至1年一次);怀疑骨转移,行同位素扫描或PET/CT
服用他莫昔芬的患者每半年复查课彩超1次。
(十四)其它
1、 对Her2/neu强阳性的高危病人推荐采用生物治疗,如赫赛汀
2、 病历书写中尤其要准确记录肿瘤大小、部位、皮肤和乳头改变、淋巴结状况、TNM分期、病理和免疫组化结果,分期由责任医师审定,以20##年ATCC和UTCC修订的标准为依据
附1 化疗方案套餐医嘱及注意事项
常用一线化疗标准方案
1、FEC:(环磷酰胺+5-氟脲嘧啶+表阿霉素或比柔比星)
5%GS/GNS 500ml
5-Fu 500mg/m2 1/d 缓慢静滴 (d1、d4或d8)
NS 100ml
CTX 500~600mg/m2 1/d 静冲,10min内 (d1)
NS 100ml(终浓度小于2mg/ml;静推用10mlNS)
EPI 50-100mg/ m2 1/d 静冲,10min内 (d1)
或者
5%GS 250ml(如使用NS时需先用10mlGS溶解;静推用10mlGS或注射用水)
THP 25-50 mg/ m2 1/d 静滴,30-60min (d1)
也可采用1天方案:5-FU 1g/m2,CTX 600mg/ m2,EPI 80 mg/ m2
2、TE:
NS/5%GNS 500ml
紫杉醇 135-175 mg / m2 静滴,3-4小时 (d1)
NS 100ml
EPI 50-100mg / m2 VD 10分钟内 (d1)
3、DE:(泰索帝或艾素)
NS /5%GS 250ml(终浓度小于0.9mg/ml)
泰索帝(艾素) 75 mg / m2 1/ d 静滴,1小时 (d1)
NS 100ml
EPI 60-100mg / m2 VD 10min内 (d1)
4、TG:(紫杉醇+健择)
NS/5%GNS 500ml
紫杉醇 175 mg / m2 1/d 静滴,3-4小时 (1)
NS 100ml(终浓度≤40mg/ml)
健择 1000 mg / m2 1/d 静滴,30min (1、8)
常用二线或解救治疗方案:已用过的化疗药物原则上不再继续应用。
1、NE:(诺维本+健择)
NS 125ml
NVB 30 mg / m2 快速静滴,15-20 min内 (d1、8)
NS 100ml(终浓度≤40mg/ml)
健择 1000 mg / m2 1/d 静冲,10min内 (d1、8)
2、NT:(诺维本+紫杉醇)
NS 125ml
NVB 30 mg / m2 快速静滴,15-20 min内 (d1、8)
NS/5%GNS 500ml
紫杉醇 175 mg / m2 1/d 静滴,3-4小时 (d1)
3、EG:(艾素+希罗达)
NS/5%GS 250ml
艾素 75 mg / m2 1/d 静滴 (d1)
希罗达20##-2500mg/m2/d (d1-14)
4、TG:(紫杉醇+健择):一线采用蒽环类为主方案者
NS/5%GNS 500ml
紫杉醇 175 mg / m2 1/d 快速静滴,3-5h内 (d1)
NS 100ml
健择 1000 mg / m2 1/d 静滴,30min (d1、8)
药物特性和使用要求
附2:
乳腺中心标本留取规范
乳腺癌标本(长期):
1、术前穿刺:留取石蜡标本最少(福尔马林固定)2条,或液氮标本最少2条,立即置入冻存管并放入液氮罐,(由穿刺医生留取);
2、手术标本:留取肿瘤中心至乳头半个乳房,肿块石蜡、液氮,半个前哨淋巴结石蜡。
良性病变标本(近2月):
包块切除后,送冰冻前,留取一半组织送交换窗,通知技术员在窗口拿,(由手术医师和研究生留取)。
病人抽血标准
乳腺癌病人:
1、入院穿刺确诊后:手术前、每次化疗前抽血10ml。
2、手术当天前、后:各抽血10ml。(此项在手术室抽,科室不用抽)
良性病人:
入院时抽血10ml
注:抽血用绿头管装,请在管子上注明病人姓名和抽血日期,放在冰箱4度保存。
附3:乳管镜检查操作常规
适应症:所有乳头溢液患者
麻醉方式:局部麻醉
检查步骤:
1、 乳腺导管镜由科室指派人员专人操作。
2、 乳腺导管镜系统由科室专人管理、维护。
3、 检查前镜头及扩张器70%酒精浸泡消毒。
4、 患侧乳房常规消毒铺洞巾,操作人员戴无菌手套。
5、 乳管扩张器逐级扩张乳管,并于乳管内注射1%利多卡因浸润麻醉。
6、 乳管镜逐级观察各级乳管并记录病变,保留图像。观察时不断以生理盐水冲洗,保持视野清晰。
7、 如为乳管内乳头状瘤或乳管内癌患者入院进一步治疗。如为慢性乳管炎或乳管扩张可予以地塞米松、庆大霉素溶液冲洗,1月后复查。
8、 观察完毕后挤出乳管内液体,24小时禁浴。
9、 关闭主机。
附4:乳管造影检查操作常规
适应症:同乳管镜检查
麻醉方式:一般不需麻醉
检查步骤:
1、 乳管造影由科室责任医师负责操作。
2、 检查前在放射科预约造影时间。
3、 以10%或70%泛影葡胺注入溢液乳管摄片。
4、 检查时先行侧位检查,患者侧卧位,显露乳房。
5、 侧位摄片效果良好时,行轴位检查,并查正位以确定病变部位。
6、 检查完毕后挤出造影剂,防止阻塞乳管,必要时乳管内注入亚甲蓝染色。
附5:乳腺肿块空芯针穿刺活检操作常规
适应症:1、乳腺肿块疑为癌者
2、 临床诊断乳腺癌需行术前治疗者
禁忌症:有出血倾向者
麻醉方式:局麻
操作步骤:
1、 取平卧位,完全显露乳房,确定穿刺点。
2、 患侧乳房碘酒、酒精消毒铺无菌巾。
3、 1%利多卡因局部浸润麻醉穿刺点及针道
4、 以尖刀或定位针戳破皮肤,左手固定肿块。
5、 右手持活检枪以450方向刺入乳房,抵住肿块(感觉有硬物阻挡)。
6、 击发活检枪,取出组织条。
7、 相同方式共取2-3条组织。10%福尔马林固定。
8、 穿刺部位加压包扎24小时。
注意事项:
1. 取穿刺点时应设计好位置,使穿刺点及针道包含在手术切口范围内。
2. 穿刺方向勿过于垂直,防止刺入胸腔损伤肺部造成血胸。
3. 取出组织条应为白色条状,如为黄色或不成形可能未取到标本。
二、 乳腺良性肿瘤(病变)诊疗规范
1、 入院常规术前检查:三大常规、肝肾功、凝血三项、乙肝三对、输血ICT、胸片、腹部B超、心电图。了解患者身体一般状况。
2、 乳房检查:常规行乳腺彩超检查准确定位和确定病变数量,年龄大于50岁患者需行乳腺X线检查,了解有无微小钙化等。
3、 术前准备:术前1天进行皮肤准备、药物皮试、洗浴,住院医生进行术前谈话,签手术同意书,特殊病人需责任医师亲自交待病情。需放置假体者与病人及家属交待费用情况及安置的假体情况。
4、 术前照像:少见病术前照像留影像资料,需行腔镜手术者或放置假体者常规留影像资料。
5、 麻醉方式:一般采取局麻,肿瘤较大或较多时可行全麻,腔镜手术需全麻。
6、 手术方式:乳腺肿块切除术、腔镜辅助下乳腺皮下切除术/加体置入术、乳腺象限切除术、乳腺区段切除术。手术方式根据病人情况由各责任组责任医师决定,特殊病人由科室主任决定。
腔镜乳腺皮下切除手术适应征:
(1) 乳房一侧或双侧多发性病变,常规手术难以切除干净;
(2) 严重乳腺增生性病变,保守治疗无效;
(3) 反复发作的乳腺叶状肿瘤
手术操作过程参照手术学规范。
7、 术后抗生素应用:
单发小肿瘤术后可不用抗生素或单用青霉素类抗菌素。
多发性肿块切除术后或假体置入术后常规应用科室规定范围抗菌素预防感染。
8、 出院:肿块切除术后常规加压包扎,未放引流者术后2-3出院。入引流者需拔除引流后出院。放置假体者术后1周出院,出院前留影像资料。
9、 复查:术后1月门诊复查,留影像资料者半年后第二次复查。
三、 男性乳房发育的诊疗规范
1、 入院常规术前检查:三大常规、肝肾功、凝血三项、乙肝三对、输血前ICT、胸片、腹部B超。了解患者身体一般状况。
2、 术前准备:术前1天进行皮肤准备、药物皮试、洗浴,住院医生进行术前谈话,签手术同意书,术前记号笔划出手术范围。特殊病人需责任医师亲自交待病情。
3、 术前照像:术前照像留影像资料。
4、 麻醉方式:范围较小的可采取局麻,腔镜手术需全麻。
5、 手术方式:
(1)病变范围小于6cm者可行经乳晕切口乳腺皮下切除术。
(2)病变大于6cm难于通过乳晕完成者行腔镜辅助下乳腺皮下切除术。
手术操作:由腔镜辅助皮下腺体切除术及充气式全腔镜手术组成
切口选择:一般取腋下 直切口或腋下戳口置入trocar操作
术中操作过程(略)
术中注意事项:(1)术中拉钩牵拉勿过度,防止皮瓣坏死。(2)乳头乳晕处保留3-5mm厚度腺体,防止乳头乳晕坏死。(3)常规放置管状引流,防止皮瓣积液、积血。
6、术后抗菌素应用:(1)手术范围小者可不用抗生素或单用青霉素类抗菌素。(2)手术范围较大者常规应用科室规定范围抗菌素预防感染。
7、出院:术后常规加压包扎未放引流者术后2-3天出院。放引流者术后3-4天拔除引流后出院。术后留近期影像资料。
8、复查:术后3月门诊复查,留远期影像资料。
四、 甲状腺癌诊疗规范
1、 入院常规检查:三大常规、肝肾功、凝血三项、乙肝三对、输血ICT、胸片、腹部B超、心电图。了解患者身体一般状况。
2、 甲状腺特殊检查:术前甲功7项检查,了解甲功情况;测基础代谢率;甲状腺彩超检查及颈部淋巴结检查;颈部平片了解气管受压情况,必要时CT检查;五官科检查声带情况。必要时行ECT检查。
3、 术前准备:入院后颈部垫高体位锻炼,术前1天进行皮肤准备、药物皮试、洗浴,住院医生进行术前谈话,签手术同意书,特殊病人责任医师亲自交待病情及手术谈话。
4、 麻醉:根据肿瘤侵犯情况采用局部麻醉+颈丛麻醉或全身麻醉,以全麻为佳。
5、 手术适应证:分化性甲状腺癌和髓样癌;低分化和未分化甲状腺癌不宜手术。
6、 手术方式:
(1) 甲状腺的切除范围:在保证安全的情况下,原则上行尽可能切除双侧全部甲状腺组织,尤其是对术后需行放射碘治疗的病人。至少行患侧次全切除和峡部切除。对术后明确的微小癌,局部切除可被认为切除范围已够而暂不再手术;对局部切除术后明确为癌的非微小癌,如确定无癌残留,也可暂不再手术。
(2) 颈部淋巴结清扫的范围:一般至少应清扫第VI组,如有转移,同侧逐级向外延伸一站至临床判断无明显转移。对有转移的颈淋巴结应全部清扫。
操作过程参照手术学规范。
7、 术后处理:术后放置管状引流;术后床旁备气管切开包;常规应用抗菌素预防感染。如有低钙抽搐应查电解质及甲状旁腺情况;出院前复查甲功。
8、 同位素治疗:
适应证:分化性甲状腺癌(乳头状和滤泡状)具备下列任意一条:有远处转移;无法切除或年老病人不宜手术;切除后有癌残留;肿瘤已完全切除但有颈部淋巴结转移或甲状腺癌侵出包膜或45岁以上的高柱状乳头状癌伴弥漫性结节/广泛浸润的滤泡状癌;术后复发转移再手术后;术后Tg持续升高3月以上。
注意事项:一般在术后出院前到核医学可联系,在术后1-2月TSH达到足够高时进行,治疗前停服甲状腺片及碘盐。
9、 出院:术后2-3天拔引流管,术后4-5天拆线出院。
10、 复查:术后终身服用甲状腺激素;术后1月复查,根据甲功情况调整甲状腺激素药物剂量,使甲状腺激素保持在正常范围而TSH保持在正常低线;术后每半年复查1次。
五、 甲状腺良性肿瘤诊疗规范
1、 入院常规检查:三大常规、肝肾功、凝血三项、乙肝三对、输血ICT、胸片、腹部B超、心电图。了解患者身体一般状况。
2、 甲状腺特殊检查:术前甲功7项检查,了解甲功情况;必要时测基础代谢率;常规甲状腺彩超检查(了解肿块数量)及颈部淋巴结检查;必要时颈部平片了解气管受压情况;五官科检查声带情况。必要时行ECT和CT检查。
3、 术前准备:入院后颈部垫高体位锻炼,术前1天进行皮肤准备、药物皮试、洗浴,住院医生进行术前谈话,签手术同意书,特殊病人责任医师亲自交待病情及手术谈话。
4、 手术方式:甲状腺瘤切除术/甲状腺部分切除术/腔镜甲状腺瘤切除术
腔镜甲状包块切除术适应征:
1、 彩超检查为单发或2个病变,肿块表浅,最大径≤3cm;
2、 肿瘤与周围组织无粘连或粘连较轻
3、 排除恶性的可能
4、 病人愿意接受腔镜手术
操作过程(略)
5、 术后处理:术后不用抗生素或3天抗菌素预防感染;术后常规放置管状引流或橡皮片引流;术后床旁备气管切开包。
6、 出院;术后一般2天拔除引流,术后5-7天拆线出院。
7、 复查:术后1月门诊复查。
