卫生专业知识:基础护理学考前要点总结三
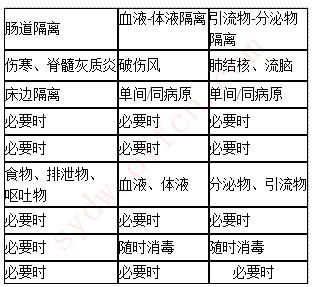
16.隔离原则:隔离标志明确,卫生设施齐全;进出隔离室符合要求;分类处理隔离室内物品;每日消毒隔离室环境;加强隔离患者心理护理;掌握解除隔离的标准;加强终末消毒处理:病人、个人用物、病室单位。隔离种类及措施:
17.体温正常值。口温:36.3~37.2℃ ;肛温:36 . 5 ~37. 7℃; 腋温:36 .0 ~37 .0℃。体温过高(hyperthermia,发热)任何原因引起产热过多、散热减少、体温调节障碍、致热原作用于体温调节中枢使调定点上移而引起的体温升高,超过正常范围,称体温过高。发热临床分级 。(口温)低热: 37 .5 ~37 .9℃;中等热:38 .0 ~38 .9℃; 高热:39 .0 ~40 .9℃ ;超高热:41℃以上。热型,稽留热(constant fever):体温持续在39~40℃,达数天或数周,24小时波动范围不超过1℃,见于肺炎球菌性肺炎、伤寒。弛张热 (remittent fever):体温在39℃以上,24小时内温差达1℃以上,体温最低时仍高于正常水平,见于败血症、风湿热、化脓性疾病。间歇热 (intermittent fever):体温骤然升高至39℃以上,持续数小时或更长,然后下降至正常或正常以下,经过一个间歇,又反复发作,即高热期和无热期交替出现.见于疟疾。不规则热(irregular fever) :发热无一定规则,且持续时间不定,见于流行性感冒、癌性发热。临床表现:体温上升期,表现:皮肤苍白、干燥无汗、畏寒、寒战。特点:产热 > 散热。高热持续期,产热和散热在较高水平趋于平衡,面色潮红、皮肤灼热、口唇干燥、呼吸脉搏加快、头痛头晕、食欲不振、全身不适、软弱无力退热期,大量出汗、皮肤潮湿。
18.体温过高的护理措施:-降温方法:物理降温,包括局部全身和药物降温。降温后30分钟测体温。-加强病情观察:生命体征;伴随症状;原因及诱因;治疗效果;出入量、体重。
--补充营养和水份:流质或半流质(高热量、高蛋白、高维生素、易消化);多饮水,每日3000 ml。促进患者舒适休息(1)高热者绝对卧床休息;低热者适当休息(2)口腔护理:晨起、餐后、睡前漱口、防止口腔感染(3)皮肤护理:保持皮肤清洁,及时更换衣服、床单,防止压疮等
(4)室温适宜,环境安静,空气流通。心理护理(1)体温上升期:了解心理反应,给予精神安慰(2)高热持续期:解除身心不适,满足合理要求(3)退热期:清洁卫生,补充营养。
19体温测量注意事项:婴幼儿、精神异常、昏迷、口腔疾患、口鼻手术、张口呼吸者禁忌口温测量;腋下出汗较多者,肩关节受伤或消瘦夹不紧体温计者禁忌腋温测量;直肠或肛门手术、腹泻、心肌梗死者禁忌肛温测量;若患者不慎咬破体温计,首先应及时清除玻璃碎屑,再口服蛋清或牛奶;避免影响体温测量的各种因素
20.心动过速:成人脉率>100 次/分 心动过缓成人脉率<60 次/分脉搏短绌(pulse deficit)指单位时间内脉率少于心率,见于心房纤颤,绌脉越多,心律失常越严重,病情好转,绌脉可以消失。奇脉(paradoxical pulse)指吸气时脉搏明显减弱或消失,见于心包积液和缩窄性心包炎。
第二篇:卫生专业知识:基础护理学考前要点总结六
卫生专业知识:基础护理学考前要点总结六
31.便秘:正常的排便形态改变,排便次数减少,排出过干过硬的粪便,且排便不畅、困难
灌肠法(enema)将一定量的液体由肛门经直肠灌入结肠,以帮助患者清洁肠道、排便、排气或由肠道供给药物或营养,达到确定诊断和治疗目的的方法。大量不保留灌肠【目的】-解除便秘、肠胀气。-清洁肠道。为肠道手术、检查或分娩作准备。-稀释并清除肠道内的有害物质,减轻中毒。-灌入低温液体,为高热患者降温。灌肠溶液:常用0.1%~0.2%的肥皂液,生理盐水。成人每次用量为500~1000ml,小儿200~500ml。溶液温度一般为39~41℃,降温时用28~32℃,中暑用4℃。注意:为肝昏迷患者灌肠时,禁用肥皂水。小量不保留灌肠法“1、2、3”溶液(50%硫酸镁30ml、甘油60ml、温开水90ml);甘油50ml加等量温开水;各种植物油120~180ml。溶液温度为38℃保留灌肠注意:慢性细菌性痢疾,病变部位在直肠或乙状结肠,取左侧卧位。阿米巴痢疾病变部位多为回盲部,取右侧卧位。
32.给药途径的吸收顺序-除动、静脉注射药液外,其他:吸入>舌下含化>直肠>肌内注射>皮下注射>口服>皮肤 注意:健胃药宜在饭前服,助消化药及对胃粘膜有刺激性的药物宜在饭后服,催眠药在睡前服,驱虫药宜在空腹或半空腹服用;某些磺胺类药物服药后要多饮水;服强心甙类药物需加强对心率节律的监测;抗生素及磺胺类药物应准时服药。
33.青霉素过敏性休克【急救措施】1立即停药,协助患者平卧,报告医生,就地抢救。2立即皮下注射0.1%盐酸肾上腺素1ml,小儿剂量酌减。症状如不缓解,可每隔半小时皮下或静脉注射该药0.5ml,直至脱离危险期。3给予氧气吸入,改善缺氧症状。呼吸受抑制时,应立即进行口对口人工呼吸,并肌内注射尼可刹米、洛贝林等呼吸兴奋剂。有条件者可插入气管导管,借助人工呼吸机辅助或控制呼吸。喉头水肿导致窒息时,应尽快施行气管切开。4根据医嘱静脉注射地塞米松5~10mg或将琥珀酸钠氢化可的松200~400mg加入5%~10%葡萄糖溶液500ml内静脉滴注;应用抗组胺类药物。5静脉滴注10%葡萄糖溶液或平衡溶液扩充血容量。如血压仍不回升,可按医嘱加入多巴胺或去甲肾上腺素静脉滴注。6若发生呼吸心跳骤停,立即进行复苏抢救。7密切观察病情,记录患者生命体征、神志和尿量等病情变化;不断评价治疗与护理的效果,为进一步处置提供依据。
34.静脉输液的目的:补充水分及电解质 ;增加循环血量,改善微循环 ;供给营养物质 ;输入药物,治疗疾病 。输液时间(小时)=﹙液体总量(ml)×点滴系数﹚/﹙每分钟滴数×60﹚
溶液不滴;针头滑出血管外-另选血管重新穿刺;针头斜面紧贴血管壁-调整针头位置或
肢体位置;针头阻塞-更换针头另选静脉穿刺;压力过低-抬高输液瓶的位置;静脉痉挛-局部热敷。
