眼科学基础
一、.眼球的构成.
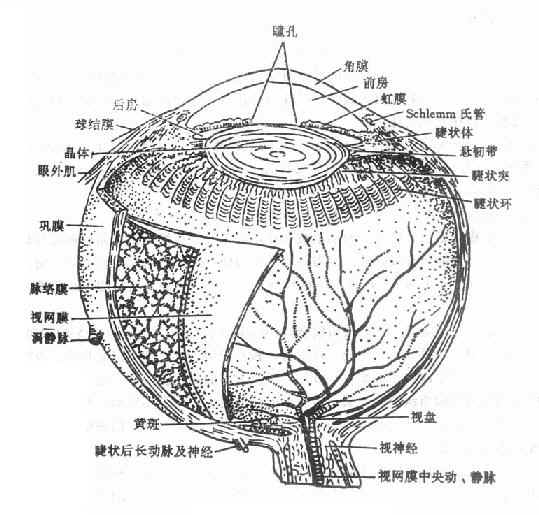
二、角膜的组织学结构及生理特征
组织学结构:1.上皮细胞层:5~6层鳞状上皮细胞组成,排列整齐,易受外界损伤,但修复快,24小时即可生长,不遗留瘢痕
2.前弹力层(Bowman’s membrane):均匀无细胞成分,损伤后不能修复,遗留瘢痕
3.基质层:占角膜厚度90%,由排列规则的胶原纤维组成,损伤后由瘢痕组织代替
4.后弹力层(Descemet’s membrane):与前弹力层厚度大致相等,修复能力强
5.内皮细胞层:由一层六角形扁平细胞构成
生理特点:排列规则有序,具有透明性
良好的自我保护和修复特性
富含感觉神经,感觉非常敏锐
角膜无血管,营养主要来自房水、泪膜和角膜缘血管网
上皮再生能力强,损伤后快速修复,不留瘢痕
三、房水循环途径.
睫状体产生→后房→前房→前房角的小梁网→Schlemm管→集液管→房水静脉→睫状前静脉→ 血循环
四、瞳孔光反射路径.
传入路:与视觉纤维伴行,在外侧膝状体前离开视束,经四叠体上丘臂至中脑顶盖前核,在核内交换神经元,一部分纤维绕中脑导水管,到同侧E-W核,另一部分经后联合交叉,到对侧E-W核
传出路:两侧E-W核发出的纤维,随动眼神经入眶,至睫状神经节,交换神经元后,由节后纤维随睫状短神经到眼球内瞳孔括约肌
五、视网膜的组织学结构.
①色素上皮层;②视锥视杆细胞层;③外界膜;④外核层;⑤外丛状层;⑥内核层;⑦内丛状层;⑧神经节细胞层;⑨神经纤维层;⑩内界膜
六、眼眶骨的构成.
:额骨,蝶骨,筛骨,腭骨,泪骨,上颌骨,颧骨
七、泪器的组成.
八、六条眼外肌的名称及功能.
上直肌 上转,内转内旋 下直肌 下转,内转外旋
内直肌 内转 外直肌 外转
上斜肌 内旋,下转,外转 下斜肌 外旋,上转,外转
九、视路的定义及组成.
定义:视觉信息从视网膜光感受器开始,到大脑枕叶视中枢的传导径路
组成:视神经、视交叉、视束、外侧膝状体、视放射、枕叶视中枢
眼睑病
一、睑腺炎的临床表现和治疗。
临床表现:1.患侧眼睑红肿,疼痛,硬结,压痛
2.同侧耳前淋巴结肿大,压痛
3.反应性球结膜水肿
4.2~3天后脓肿局限,形成黄色脓点
5.眼睑蜂窝织炎,伴发热,寒战,头痛等全身表现
治疗:1.局部热敷,促进眼睑血液循环,炎症消散
2.局部滴用抗生素眼水
3.症状重者全身应用抗生素
4.脓肿形成后切开排脓
二、睑板腺囊肿的定义和临床表现。
定义:睑板腺特发性无菌性慢性肉芽肿性炎症
临床表现:1眼睑皮下肿块,无疼痛及压痛,无急性炎症征象
2相应的睑结膜面呈紫红色
3肿块较大,患者眼睑沉重感,压迫眼球,产生散光,视力下降
4可自行吸收或破溃
5继发感染,临床类似内麦粒肿
三、三种睑缘炎临床特点的比较。

四、单疱病毒和带状疱疹病毒性睑皮炎的临床特点比较。
五、睑板腺癌、鳞状细胞癌和基底细胞癌临床特点的比较。

六、睑内翻的原因和临床表现。
原因:1.先天性:内眦赘皮,睑板发育不良,鼻梁欠饱满所致
2.痉挛性:常见于老年人,下睑多见.因下睑缩肌无力,眶隔和下睑皮肤松弛,失去对轮匝肌收缩的限制
3.瘢痕性:上下睑均可发生.睑结膜及睑板瘢痕性收缩,沙眼
临床表现:1.畏光,流泪,眼睑痉挛
2.睑缘向眼球方向卷曲
3.角膜上皮剥脱
4.继发感染,发展成角膜溃疡→新生血管→视力障碍
七、睑外翻的原因和临床表现。
病因:1.瘢痕性:眼睑皮肤面瘢痕性收缩
2.老年性:见于下睑,烟碱皮肤,外眦韧带松弛,眼轮匝肌功能减退,因下睑重量而下坠
3.麻痹性:见于下睑,由面神经麻痹引起
临床表现:1.泪溢
2.结膜暴露在外,失去泪液的湿润,结膜干燥,肥厚,角化
3.睑裂闭合不全,角膜上皮干燥,致暴露性角膜炎或角膜溃疡
八、上睑下垂的定义和分类。
定义:上睑的提上睑肌和Muller肌功能不全或丧失,导致上睑部分或全部下垂
分类:先天性和获得性
泪器病
一、流泪和泪溢的定义。
流泪(tearing):泪液分泌增多,排出系统不能将泪液排出而流出眼睑外
溢泪(epiphora):泪液分泌正常,排出受阻,泪液不能流入鼻腔而溢出眼睑之外
二、泪道阻塞或狭窄的病因和临床表现。
病因:1.眼睑及泪小点位置异常,泪小点不能接触泪湖
2.泪小点狭窄,闭塞或缺如,泪液不能进入泪道
3.泪小管至鼻泪管任何一部分阻塞或狭窄
4.鼻阻塞
临床表现:1.泪溢
2.刺激性结膜炎
3.下睑,面部湿疹性皮炎
4.下睑外翻
三、慢性泪囊炎的病因和临床表现。
病因:鼻泪管狭窄或阻塞,泪液滞留于泪囊内,伴细菌感染多见肺炎双球菌,链球菌,葡萄球菌等。
临床表现:1.泪溢
2.结膜充血,皮肤湿疹
3.压迫泪囊区,有黏液脓性分泌物自泪小点溢出
4.冲洗泪道,冲洗液自上下泪小点返流,并有黏液脓性分泌物
5.并发细菌性角膜溃疡或化脓性眼内炎
四、慢性泪腺炎的临床表现和治疗。
临床表现:1.眼眶区胀感,偶有复视
2.双上睑肿胀,上睑轻度下垂,睑缘略呈“S”形
3.眶外上缘可触及较硬性肿块,可活动,无压痛
4.眼球向内下方移位
治疗:糖皮质激素
1.局部注射:甲基强的松龙40mg+地塞米松5mg,泪腺区注射
2.全身用药:强的松30~60mg,晨起顿服
五、泪腺区可发生哪些疾病?哪种最多见?
干眼病
一、干眼病的定义、病因和分类。
定义:泪液质、量、动力学异常;泪膜不稳定+眼部不适症状;由于泪液的质和量的异常引起的泪膜不稳定和眼表损害,从而导致眼部不适的一组疾病。
病因:多因素相互作用的结果
基于免疫的炎症反应;性激素水平的下降;细胞凋亡;环境因素(烟尘、风沙、空调等);神经营养支配及泪液流体动力学异常;
按泪液缺乏成份:水样液不足型;粘蛋白缺乏型;脂质不足型;泪液流体动力学异常
二、干眼病的症状和体征。
症状:干涩、异物感、视疲劳、烧灼感、不适、眼红(疼痛、眼皮重、流泪、畏光)。症状是诊断干眼的主要指标
体征:泪河宽度 (正常≥0.3mm)
角膜改变:角膜缘干细胞破坏、角膜新生血管
角膜表面及泪湖碎屑
睑球粘连
结膜:充血、乳头增生、皱襞
眼睑:睑缘(睑板腺功能异常)
三、干眼病的诊断标准。
自觉症状;泪液分泌不足和泪膜稳定性的下降;眼表上皮的损害;泪液渗透压的增高。有症状者加上后3项中的任何一项阳性,高度怀疑干眼,须进一步检查
四、干眼病的治疗方法。
药物:人工泪液;激素;免疫抑制剂;促进泪液分泌药物;性激素
手术:泪点封闭;颌下腺移植;其他(物理治疗)
结膜病
一、结膜炎的自觉症状和体征。
症状:异物感,烧灼感,痒,流泪,疼痛,畏光
体征:1.结膜充血:与睫状充血鉴别
2.分泌物增多:脓性,粘脓性,浆液性
3.球结膜水肿
4.结膜下出血:腺病毒,肠道病毒,K-W杆菌
5.乳头增生:上皮增生和多形核白细胞浸润,见于细菌、衣原体感染、春季结膜炎,过敏性结膜炎,异物反应等
6.滤泡形成:腺样组织受刺激后的淋巴增殖。见于病毒性结膜炎,衣原体性结膜炎,寄生虫性结膜炎等
7.伪膜或假膜:真膜:白喉杆菌性结膜炎
假膜:腺病毒性结膜炎、 单疱病毒性结膜炎、春季结膜炎、包涵体性结膜炎
8.结膜肉芽肿:睑板腺囊肿
9.结膜瘢痕
10.结膜小泡:淋巴细胞结节,泡性结膜炎
11.假性上睑下垂:细胞浸润或瘢痕形成
12.耳前淋巴结肿大和压痛:病毒性结膜炎
二、结膜充血、睫状充血和混合充血的区别和临床意义。

三、沙眼急性期和慢性期的临床表现。
临床表现:急性期:症状:眼红,眼痛,异物感,流泪,黏液脓性分泌物。
体征:睑结膜乳头增生,穹隆布满滤泡,偶有耳前淋巴结肿大
慢性期:症状:异物感,不适感
体征:结膜肥厚,乳头增生,滤泡形成,结膜瘢痕,角膜血管翳,角膜溃疡,角膜缘滤泡,Herbert小凹
四、沙眼的后遗症和并发症。
1.睑内翻和倒睫→角膜混浊和溃疡
2.上睑下垂
3.睑球粘连
4.角膜混浊
5.实质性角结膜干燥症
6.慢性泪囊炎
五、沙眼的诊断标准。
1.上睑结膜滤泡
2.角膜缘滤泡及后遗症(Herbert小凹)
3.典型的睑结膜瘢痕
4.角膜缘上方血管翳
六、沙眼的分期法
第二届眼科学术会议分期:1期(进行活动期):乳头,滤泡,角膜血管翳,结膜模糊不清
2期(退行期):上睑结膜自出现瘢痕至瘢痕基本形成,少许活动病变
3期(瘢痕期):上睑完全瘢痕化,无活动性病变
MacCallan分期法:1期:结膜充血肥厚,发生初期滤泡和早期血管翳
2期:上睑结膜明显的活动性病变:乳头,滤泡,血管翳
3期:瘢痕前期,同我国2期
4期:瘢痕期,同我国3期
七、沙眼的鉴别诊断。
1.慢性滤泡性结膜炎:滤泡多见于下穹隆和下睑结膜,不融合,结膜无肥厚,不遗留瘢痕,无角膜血管翳
2.春季结膜炎:睑结膜乳头增生,上穹隆无病变,无角膜血管翳,大量嗜酸性白细胞
3.包涵体性结膜炎:滤泡以下穹隆和下睑结膜为主,无角膜血管翳,很少瘢痕形成
4.巨乳头性结膜炎:角膜接触镜配戴史
八、流行性角结膜炎的临床表现。
急性滤泡性结膜炎+角膜病变
症状:异物感,疼痛,畏光,流泪,水样分泌物
体征:眼睑水肿,睑球结膜充血,球结膜水肿
结膜大量滤泡,耳前淋巴结肿大,压痛,结膜下出血,可
有假膜或膜形成
角膜病变:上皮性角膜炎→角膜混浊→影响视力
全身症状:发热,咽痛,中耳炎等.
九、春季角结膜炎的病因和临床表现。
病因:不明.属1型变态反应性结膜炎
临床表现:症状:奇痒,角膜受累时出现流泪,畏光,异物感等.
体征:结膜充血,粗大的乳头呈铺路石样,反复发作,不留瘢痕
角膜缘黄褐色胶样增厚,上方角膜缘显著
弥漫性上皮性角膜炎,浅表角膜溃疡,遗留角膜瘢痕
十、春季角结膜炎的诊断依据。
1.男性青年好发,季节性反复发作,奇痒
2.上睑结膜乳头增生呈铺路石样或角膜缘胶样结节
3.结膜分泌物中嗜酸性粒细胞增多
十一、翼状胬肉的病因和临床表现。
病因:不明.与紫外线照射,气候等有关
临床表现:症状:不适,视力减退
体征:睑裂区球结膜肥厚,呈三角形向角膜侵入
角膜病
一、维持角膜透明的因素
角膜的透明性由角膜的“脱水状态”,基质层胶原纤维束的规则排列及角膜的无血管等特点维持。
二、角膜炎的原因
1、感染性:细菌、病毒、真菌、棘阿米巴
2、内源性:
3、局部蔓延
三、角膜云翳、班翳、白斑的定义
角膜云翳:浅层的瘢痕性混浊薄如云雾状,通过混浊部分仍能看清后面虹膜纹理者称~
角膜班翳:混浊较厚略呈白色,但仍可透见虹膜者称~
角膜白斑:混浊很厚呈瓷白色,不能透见虹膜者称~
四、角膜炎常见典型的临床表现
症状:眼痛、流泪、畏光、眼睑痉挛
体征:睫状充血、角膜浸润、溃疡
五、单纯疱疹病毒性角膜炎的临床表现
根据感染的不同时限和不同的部位分型:上皮型:点状、树枝状、地图状
基质型:盘状角膜基质炎
内皮型:线状、盘状、弥漫状
混合型:合并葡萄膜炎和小梁网炎
.原发感染:常见于幼儿
眼部表现:急性滤泡性结膜炎、假膜性结膜炎、眼睑皮肤疱疹、点状或树枝状角膜炎(角膜上皮受累,树枝短,出现晚,持续时间短),伴全身发热,耳前淋巴结肿大,唇部或皮肤疱疹,少数出现角膜基质炎,葡萄膜炎
复发感染:多单侧,常见症状——畏光、流泪、眼睑痉挛、视力下降、角膜敏感性下降
(1)树枝状和地图状角膜炎:位于角膜上皮,3周左右自行消退
(2)角膜基质炎:影响视力,复发性
分为:非坏死性:多为盘状角膜炎
坏死性:
(3)其它:合并前葡萄膜炎、小梁网炎,角膜内皮
六、角膜基质炎、蚕食性角膜溃疡的定义
角膜基质炎:是位于角膜基质深层的非化脓性炎症,与免疫反应有关,最常见病因→先天性梅毒
蚕蚀性角膜溃疡:是一种自发性、慢性、边缘性、进行性、疼痛性角膜溃疡,成人多见,属自身免疫性疾病
七、角膜老年环的定义
老年环:角膜周边基质内的类脂质沉着,宽1mm,与角膜缘之间有透明带,通常是有遗传倾向的退行性变
巩膜病
一、表层巩膜炎的定义、分类
定义:是一种病因不明,复发性、暂时性、自限性巩膜表层组织非特异性炎症,以无明显刺激症状的眼红为特征。
分型:结节性;单纯性
二、表层巩膜炎和结膜炎、巩膜炎的鉴别

三、巩膜炎的分类和病因
 分类: 结节性
分类: 结节性
 前葡萄炎 弥漫性
前葡萄炎 弥漫性
坏死性
后葡萄炎
病因:与全身感染性疾病有关,与其引起的过敏反应有关
与自身免疫性结缔组织疾病有关
与代谢性疾病有关
其他 如:外伤或结膜创面感染扩散附近组织炎症直接蔓延
四、巩膜葡萄肿的定义
定义:由于巩膜变薄,在眼内压作用下,变薄的巩膜以深层的葡萄膜向外扩张膨出,并显露出葡萄膜颜色而呈蓝黑色。
晶状体病
一、白内障的分类
分类:病因(年龄相关性、外伤性、并发性、代谢性、中毒性、发育性、后发性)
发病时间(先天性、后天获得性)
混浊部位(皮质性、核性、囊下性、囊性)
混浊形态(点状、冠状、板层状)
二、皮质性白内障的分期及各期的临床表现
1.初发期(incipient stage):皮质内出现空泡、水裂、板层分离、赤道部楔形混浊呈轮辐状、不影响视力
2.膨胀期(末成熟期)(intumescent stage or immature stage):不均匀混浊、晶体膨胀,虹膜膨隆、前房变浅、房角堵塞继发青光眼;视力明显减退,眼底难以看清
3.成熟期(mature stage):全周均匀混浊、虹膜投影消失、晶体体积复原、前房深度如下,视力光感或眼前手动,眼底不能窥入
4.过熟期(hypermature stage):体积小、囊膜皱缩、前房深、虹膜震颤、皮质液化、核下沉、视力突然提高。晶体过敏性眼内炎、晶体溶解性青光眼 、晶体脱位
三、先天性白内障的分类,其中对视力影响小的类型有哪些
后极、绕核、核性、全白内障、膜性、珊瑚状 纺锤形
影响较小:前极、冠状、点状、缝性、
四、Vossius环混浊的定义
挫伤时,瞳孔缘部虹膜色素上皮破裂脱落,附贴在晶状体前表面,称Vossius环混浊
五、手足搐溺性白内障的病因
先天性甲状旁腺功能不足、手术损伤甲状旁腺、营养障碍→血清钙过低→囊膜通透性增加→晶体内电解质平衡失调→影响晶体代谢
六、后发性白内障的定义
后发性白内障(after-cataract)是指白内障囊外摘除术后或外伤性白内障部分皮质吸收后形成的晶状体后囊膜混浊(posterior capsular opacities,PCO)
青光眼
一、青光眼、正常眼压青光眼、高眼压的定义
青光眼(glaucoma):一组以特征性视神经凹陷性萎缩和视野缺损为共同特征的疾病
正常眼压青光眼(normal tension glaucoma ):眼压在正常范围,却发生了典型青光眼视神经萎 缩和视野缺损。
高眼压症(ocular hypertension):眼压超越统计学的正常上限,长期随访观察不出现视神经、视野损害。
二、影响眼压的三个因素
睫状突生成房水的速率;房水通过小梁网流出的阻力;上巩膜静脉压
三者的动态平衡状态破坏,房水不能顺利流通,眼压即升高。
三、原发闭角性青光眼的定义
原发性闭角型青光眼(primary angle-closure glaucoma,PACG):周边虹膜堵塞小梁网,或与小梁网产生永久性粘连,致使房水外流受阻,引起眼压升高的一类青光眼
四、急性闭角型青光眼
1. 眼球解剖特点及发病机制
局部解剖因素(遗传倾向):眼轴短、角膜小、前房浅、房角狭窄,晶体厚且位置相对靠前
瞳孔阻滞机制
2. 临床分期、各自临床表现及各期相互关系
临床前期:一眼急性发作被确诊后,具备解剖变异的另一只眼(前房浅,虹膜膨隆,房角狭窄)
眼球解剖变异,阳性ACG家族史,激发试验阳性
先兆期:一过性或反复多次的小发作,多在傍晚
症状:突感受雾视、虹视、可伴患侧额部疼痛或鼻根部酸胀(历时短暂,可自行消退)
体征:眼压升高(>40mmHg)、角膜上皮轻度雾状水肿、前房浅、房角大范围关闭、瞳孔稍扩大光反射迟钝
小发作缓解后,大多不遗留永久性组织损害
急性发作期:症状:剧烈头痛、眼痛、畏光、流泪,视力严重减退,常降到指数或手动,可伴有恶心、呕吐等全身症状
体征:眼睑水肿;结膜混合性充血(结膜充血+睫状充血);角膜上皮水肿:色素Kp;前房极浅,周边部前房几乎完全消失;瞳孔中等散大,呈竖椭圆形,光反射消失;房角完全关闭,小梁网上色素沉着;眼压常在50mmHg以上
高眼压缓解后遗留永久性组织损伤:角膜后色素沉着;虹膜节段性萎缩、色素脱失、局限性后粘连;瞳孔散大固定;青光眼斑;房角有广泛性粘连
间歇期:有明确小发作史;房角开放或大部开放;不用药或单用少量缩瞳剂,眼压能稳定在正常水平
慢性期:急性大发作或反复小发作后;房角广泛粘连,小梁功能遭受严重损害;眼压中度升高;青光眼视盘凹陷;视野缺损
绝对期:高眼压持续过久,眼组织遭严重破坏;视力已降至无光感,无法挽救的晚期病例;可因眼压过高或角膜变性而剧烈疼痛
各期相互关系:
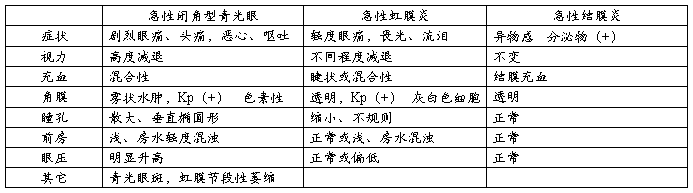
3. 与急性虹膜睫状体炎、急性虹膜炎的鉴别
五、原发开角型青光眼定义及病因、临床表现
病因不明,与遗传有关;眼压升高,房角始终开放;小梁网—Schlemn管系统异常,致房水外流受阻;双眼先后发病。
临床表现:无自觉症状,晚期发现。
眼压进行性增高,24小时波动大
前房深浅正常或深前房、虹膜平坦、房角开放
视乳头损伤:C/D>0.6或双眼差>0.2;视盘凹陷进行性扩大加深,盘沿宽窄不一;视盘上呈盘周浅表线状出血;视网膜神经纤维层缺损
视野缺损:孤立的旁中心暗点和鼻侧阶梯、弓形暗点、环暗点、向心性性缩小、管状视野和颞侧视岛
黄斑功能损害:色觉、对比敏感度、电生理
六、原发闭角型青光眼的治疗原则及降压药物分类
原则:综合药物治疗缩小瞳孔,使房角开放;
迅速控制眼压,减少组织损害;
眼压降低,炎性反应控制后手术;
视神经保护性治疗
降压药物:碳酸酐酶抑制剂;β-肾上腺能受体阻滞剂;高渗剂;前列腺素衍生物;肾上腺能受体激动剂
七、恶性青光眼的定义
睫状环阻塞青光眼
八、婴幼儿性青光眼的临床表现
畏光、流泪、眼睑痉挛;角膜增大,混浊、前房加深;眼压增高、青光眼性视盘凹陷及眼轴增长
葡萄膜疾病
一、前葡萄膜炎的分类、临床表现、并发症
分类:虹膜炎;虹膜睫状体炎;前部睫状体炎
临床表现:症状: 眼痛、畏光、流泪、视物不清。
体征:1、充血(睫状和混合)
2、角膜后沉积物(尘状、羊脂状、中等大小)
3、房水闪辉
4、房水细胞(炎症细胞运动、假性积脓)
5、虹膜改变(水肿、后粘连、前粘连、膨隆)
6、瞳孔改变(缩小、后粘、变形、闭锁、膜闭)
7、晶体改变(色素)
8、眼后段改变(黄斑囊样水肿、视盘水肿)
并发症:1、并发性白内障:主要为后囊下混浊
2、继发性青光眼:
3、低眼压和眼球萎缩:
二、急性前葡萄膜炎要与哪些疾病鉴别,睫状体麻痹剂使用目的是什么
鉴别诊断1、急性结膜炎:发病急,异物感,分泌物多,结膜充血
2、急性闭角青光眼:发病急,视力下降明显,伴头痛,恶心,呕吐,角膜上皮水肿,前房浅,瞳孔大,眼压高
3、眼内肿瘤:临床表现,超声、CT检查
4、全葡萄膜炎:如:Behcet病性葡萄膜炎,Vogt-小柳原田病
睫状体麻痹剂使用目的:①防止和拉开虹膜后粘连,避免并发症
②解除睫状肌、瞳孔括约肌的痉挛,以减轻充血、水肿及疼痛,促进炎症恢复和减轻患者痛苦
三、中间葡萄膜炎的定义和典型体征
定义:是一组累及睫状体扁平部、玻璃体基底部、周边视网膜和脉络膜的炎症性和增殖性病变。多见儿童和年轻人,双眼慢性炎性病程。
体征:眼前部同较轻的虹膜睫状体炎
睫状体扁平部有白色渗出物,呈雪堤样改变
玻璃体雪球状混浊
周边视网膜静脉周围炎
视网膜血管炎、周边部视网膜脉络膜炎
四、眼内炎的定义
定义:是指由感染因素引起的全葡萄炎。
五、Sturge-Weber综合征定义
脉络膜血管瘤,伴有颜面血管瘤或脑膜血管瘤以及青光眼者,称为Sturge-Weber综合征
六、成人最常见的眼内恶性肿瘤是什么
脉络膜恶性黑色素瘤
七、交感性眼炎的定义
定义:是指发生于一眼穿通伤或内眼术后的双侧肉芽肿性葡萄膜炎,伤眼为诱发眼、另一眼为交感眼,发病时间:多为外伤或手术后2周——2月
八、Behcet病定义
定义:是一种以复发性葡萄膜炎、口腔溃疡、多形性皮肤损害、生殖器溃疡为特征的多系统受累的疾病。男性青壮年多见
九、Vogt-小柳原田综合征的定义,分别各指什么
定义:是以双眼肉芽肿性全葡萄膜炎为特征,同时累及耳、皮肤、毛发、脑膜的综合征。
Vogt—小柳综合征:主要为前部葡萄膜炎,同虹膜睫状体。
原田综合征:主要为后部葡萄膜炎,同交感性眼炎。
玻璃体疾病
一、玻璃体出血的病因,临床表现和治疗
病因:1.视网膜血管病:糖网病,视网膜静脉阻塞,视网膜血管炎等
2.眼外伤或手术
3.其他眼底:视网膜裂孔,视网膜血管瘤等
临床表现:飞蚊症,视力无影响,玻璃体内细小混浊点或漂浮物
视力明显下降,玻璃体内高度混浊,眼底无红光反射,玻璃体内大量红细胞或血块
另一眼底可有原发病改变
治疗:治疗原发病
药物:止血药,透明质酸酶,尿激酶
促进血液吸收的药物:云南白药
手术:单纯出血3~6个月以上不吸收
合并视网膜脱离应及早手术
二、增殖性玻璃体视网膜病变的病理改变和分类
病理改变:视网膜色素上皮→纤维细胞样细胞→形成增生性膜→收缩牵引→视网膜脱离→ 视网膜僵硬
分类:A级:玻璃体混浊和色素颗粒
B级:视网膜内表面皱褶变硬,裂孔边缘翻卷
C级:全层视网膜固定皱褶,在1~3个象限内
D级:在4个象限都有固定皱褶
视网膜病
一、眼底的主要病变包括哪些
1.视网膜水肿:细胞性水肿,动脉栓塞。
细胞外水肿,内皮细胞渗出增加,黄斑水肿。
2.视网膜渗出:硬性:毛细血管病变,水肿后脂质沉着,呈点状,斑块。
絮状:神经纤维层微小梗塞,棉絮状,羽毛。
3.视网膜出血:深层:位于外从状层和内核层之间。小圆点状,暗红色,糖网病。
浅层:神经纤维层,线状、条状、火焰状,鲜红。高血压,中央静脉栓塞。
网膜前:浅层大量网膜内界膜与玻璃体后界膜之间。半月形,液平面,硬膜下出血、珠网膜下腔出血。
玻璃体:视网膜新生血管性出血
4.视网膜新生血管:大面积血管闭塞,缺氧,新生血管增生,长入玻璃体,新生血管膜,视网膜静脉阻塞,糖网病。
5.色素上皮改变:色素脱失、紊乱、迁移,脉络膜新生血管,视网膜色素上皮细胞增生。
二、试述视网膜中央动脉阻塞的临床表现和治疗
临床表现:症状:单眼,无痛性,视力锐减(数秒内),一过性黑朦。
体征:眼底:动脉细或银丝状、节段状。
网膜灰白色,水肿。
黄斑,“樱桃红色”。
瞳孔:直接光反射消失,间接存在。
治疗1.降低眼压(压眼球、口服降眼压药)
2.扩张血管(静脉、吸入、含化、球后、口服)
3.吸O2 (混合氧)
三、视网膜血管炎的眼底表现,继发改变和治疗
眼底表现特征:周边视网膜小血管闭塞;复发性玻璃体出血;视网膜新生血管
继发改变:大量玻璃体出血—新生血管膜—视网膜脱离—视力丧失
治疗:病因、激光、玻切、光凝
四、Coats病眼底改变和鉴别诊断
眼底:毛细血管,静脉扩张,微动脉瘤,脂质沉着,胆固醇结晶,硬性渗出,网膜脱离
鉴别:视网膜母细胞瘤(retinoblastoma,RB)
永存原始玻璃体增生症,(PHPV)
先天性白内障(congenital cataract)
五、糖尿病视网膜病变分型
分型:单纯型Ⅰ微动脉瘤、点片状出血
Ⅱ硬性渗出
Ⅲ絮状渗出
增殖型Ⅳ新生血管、玻璃体出血
Ⅴ新生血管、纤维增殖
Ⅵ新生血管、纤维增殖伴视网膜脱离
六、中心性浆液性脉络膜视网膜病变临床表现
症状:视物不清、变暗、变小、变色、变形,视力减退
体征:眼底:黄斑轻度水肿,中心光反射消失,暗红色
FFA:荧光素渗漏点,强荧光斑
OCT检查诊断范围
七、年龄相关性光斑性分型和各型临床表现
干性(萎缩性、非新生血管性)双眼
症状:中心视力进行性下降
体征:黄斑区玻璃疣,视网膜色素增生,视网膜,脉络膜毛细血管萎缩。
湿性(渗出性、新生血管性)
症状:物体直线弯曲,视力迅速下降,中心或周边视野暗点。
体征:玻璃疣合并有视网膜下新生血管膜,伴出血、渗出色素环,纤维化。
八、视网膜脱离分型、临床表现、治疗
分型:孔源性、牵拉性、渗出性
临床表现:症状:眼前闪光、漂浮物、视野上方出现黑幕或阴影。视物变形。周边或中心视力下降。
体征:视网膜隆起合并有视网膜裂孔。眼压低,裂孔最常出现的部位为颞上方
治疗:手术封闭裂孔,光凝、电凝、冷凝、玻璃体切割,气体或硅油填充等
九、视网膜色素变性临床表现、病因
病因:遗传性病、锥、杆细胞营养不良
临床表现:症状:早期夜盲;以后视野缩小;晚期管状视野,辩色力差,双眼。
体征:周边视网膜见“骨样细胞”,视盘呈蜡样,视网膜小动脉细,视网膜青灰色。ERG异常。
十、叙述视网膜母细胞瘤临床分期、各期临床表现、诊断方法、鉴别诊断和治疗方法
分期:眼内期
青光眼期
眼外期
转移期
检查:B超、CT、CDI
治疗:保守:局部放疗,局部切除,电凝
眼球摘除,眶内容切除联合放疗、化疗
斜视与弱视
一、各眼外肌的主要作用和次要作用.
内直肌 内转
外直肌 外转
上直肌 上转 内转,内旋
下直肌 下转 内转,外旋
上斜肌 内旋 下转,外转
下斜肌 外旋 上转,外转
二、什么是拮抗肌,配偶肌,协同肌,双眼单视,复视,异常视网膜对应,斜视
拮抗肌:眼外肌的运动需相互制约,以免超出所需要的运动范围,相互制约的眼外肌
配偶肌:使双眼向同一方向运动的肌肉
协同肌:某一眼外肌行使主要作用时,还有其他眼外肌来协助完成,起协助作用的眼外肌
双眼单视:双眼共同注视的目标同时成像在视网膜黄斑中心凹,通过大脑融像作用成为单一清晰像.
复视:眼位偏斜时,所注视物体的像落在注视眼的黄斑区,同时落在非注视眼黄斑区以外的视网膜上,如不能融合为单像,称复视
异常视网膜对应:斜视者在双眼视的情况下,通过一眼的中心凹与另一眼中心凹以外的点建立点点对应关系,以消除复视现象.
斜视(strabismus):在双眼注视状态下出现的偏斜
三、共同性斜视分为几种?
四、各种斜视的临床表现和治疗原则.
(1)非调节性内斜:各注视方向的偏斜角基本相等,不受调节影响
偏斜角大,外展功能受限,逐渐出现垂直偏斜
伴低度或中度远视,弱视
治疗:1.配镜
2.手术:减弱双眼内直肌在同一眼上施行内直肌后退,外直肌缩短
(2)2岁以后出现斜视;与调节无关;斜视角较小,但随年龄增大而增加
治疗同先天性内斜视
(3)调节性内斜视
高度远视需要高的调节;高AC/A,同时伴有低度或中度远视
治疗:高度远视者配镜全矫
高AC/A者,全矫加双光镜
(4)麻痹性内斜视:麻痹眼注视时偏斜角大
治疗:遮盖患眼;三棱镜;肉毒杆菌毒素A;手术
(5)间歇性外斜视
远距注视时外斜明显,集合功能好,能融像
治疗:1.保守治疗:矫正屈光不正;弱视训练
2.手术治疗:双侧外直肌后退术
内直肌缩短加外直肌后退术
(6)恒定性外斜视
一眼视力低,偏斜角大,眼球内收受限,可有垂直偏斜,可出现弱视
无明显的屈光参差,很少弱视
治疗:手术
五、什么是弱视?弱视的分类,诊断和治疗原则.
定义:在视觉发育过程中,由于斜视,屈光不正,先天性白内障等各种原因,无法使视觉细胞获得充分刺激,视觉发育受到影响,从而造成矫正视力低于同龄正常儿童
分类:斜视性弱视:双眼不能同时对同一物体协同聚焦,大脑抑制模糊图象
屈光性弱视:屈光参差者视力低的一眼发生弱视
形觉剥夺性和遮盖性弱视:屈光间质混浊或对正常眼的遮盖
治疗:1.遮盖健眼
2.矫正屈光不正
3.手术矫正斜视
眼眶疾病
一、眼眶的四个解剖间隙名称.
骨膜外间隙;肌锥外间隙;肌锥内间隙;眼球筋膜;巩膜间的间隙
二、眼球突出的分类.
三、眼眶蜂窝织炎的临床表现.
隔前:眼睑水肿、结膜充血
隔后:眼睑、球结膜水肿、眼球突出、暴露性角膜炎、眼球运动障碍、视力下降、眼底改变、全身中毒症状
四、甲状腺相关眼病的临床表现和治疗.
临床表现:眼睑退缩,迟落
眼球突出、眼球运动障碍、复视
视力减退、暴露性角膜炎
治疗:对症治疗、皮质激素、免疫抑制剂、
放疗、手术(眼睑、斜视、眶减压)
五、海绵状血管瘤的临床表现和治疗.
临床表现:无痛性、慢性进行性眼球突出
伴有视力下降
治疗:手术
六、纹肌肉瘤的临床表现和治疗.
临床表现:起病急
炎症样表现(红、肿、热、痛)
眼球突出、运动障碍、视力减退
邻近淋巴结肿大
治疗:手术、化疗、放疗
眼外伤
一、什么是眼球穿通伤?眼球贯通伤?眼球破裂?
眼球穿通伤:由锐器刺破眼球,有一个伤口
眼球贯通伤:有两个伤口
眼球破裂:由严重的贯通伤所致,常见部位在角巩膜缘
二、眼球穿通伤的并发症有哪些?如何处理?
外伤性眼内炎:畏光、流泪、疼痛、视力下降;充血水肿、前房积脓、玻璃体及脓
充分散瞳,局部和全身应用大剂量抗生素和糖皮质激素
交感性眼炎:2周-2月潜伏期。按葡萄膜炎治疗
外伤性PVR:实行玻璃体手术
三、叙述眼化学性烧伤的急救和治疗.
急救:就近冲洗,至少30分钟,结膜囊内有否异物
后继:1.预防感染,散瞳,糖皮质激素,维生素C
2.切除坏死组织,预防睑球粘连
3.胶原酶抑制剂,防止角膜穿孔
4.晚期针对并发症治疗:睑外翻,睑球粘连,角膜移植等
全身疾病的眼外表现
一、动脉硬化的眼底病变.
视网膜动脉弥漫性变细,弯曲度增加,颜色变淡,反光增宽
动静脉交叉处可见静脉隐蔽和静脉斜坡现象
出血和渗出
二、高血压病的眼底病变.
慢性HRP:
1级:动脉收缩变窄,反光增宽,静脉隐蔽现象
2级:动脉硬化,呈铜丝或银丝状,动静脉交叉处远端膨胀,或被压呈梭形
3级:渗出,可见棉绒斑,硬性渗出,出血及广泛微血管改变
4级:在3级基础上伴视盘水肿和动脉硬化
急性HRP:视盘水肿;视网膜水肿;火焰状出血;棉绒斑;硬性渗出;脉络膜梗塞灶
三、糖尿病的眼部病变.
视网膜病变;白内障;屈光不正:血糖升高,向近视发展;虹膜睫状体炎;虹膜新生血管;新生血管性青光眼;眼球运动神经麻痹
四、白血病的眼部病变.
眼底改变:1.视网膜出血,静脉迂曲扩张,微动脉瘤,新生血管
2.视网膜结节状浸润
3.视盘浸润水肿出血,视神经病变
眼眶浸润:眼球突出,眼球运动障碍,肿物,”绿色瘤”
五、早产儿视网膜病变的分类.
按部位分类:1区:以视盘为中心,60°范围内的后部视网膜
2区:从1区向前到鼻侧锯齿缘的距离的圆形范围
3区:余下的颞侧周边视网膜
按严重程度分类:1期:在血管化与非血管化视网膜之间存在分界线
2期:分界线抬高,加宽,体积变大,形成嵴
3期:嵴伴有视网膜外纤维血管组织增生,按增生量可分为轻,中,重
4期:不完全视网膜脱离:A,B,中心凹累及
5期:漏斗状视网膜全脱离
六、妊娠高血压综合征的眼底病变.
高血压,水肿和蛋白尿
眼睑和球结膜水肿,球小动脉痉挛
视网膜小动脉痉挛,狭窄,动静脉交叉压迫,渗出,水肿和出血,浆液性视网膜脱离,视盘水肿
眼外伤:
眼外伤ocular trauma、眼球穿通伤penetrating injury、眼球贯通伤perforating injury、眼内异物intraocular foreign body、眼球破裂rupture of the globe
眼球破裂:由严重的钝挫伤所致,常见部位在角巩膜缘。穿通伤:由锐器刺破眼球,一个伤口。贯通伤:两个伤口。
穿通伤的并发症:外伤性感染性眼内炎、交感性眼炎、外伤性增生性玻璃体视网膜病变PVR。
(1外伤性感染性眼内炎:充分散瞳,局部和全身应用大剂量抗生素和糖皮质激素。2交感性眼炎:按葡萄膜炎治疗。3外伤性PVR:实行玻璃体手术。)
化学性烧伤:急救:就近冲洗,至少30分钟,结膜囊内有否异物。后继:1.预防感染,散瞳,糖皮质激素,维生素C。2.切除坏死组织,预防睑球粘连。3.胶原酶抑制剂,防止角膜穿孔。4.晚期针对并发症治疗:睑外翻,睑球粘连,角膜移植等。
全身疾病的眼外表现
动脉硬化:1视网膜动脉弥漫性变细,弯曲度增加,颜色变淡,反光增宽。2动静脉交叉处可见静脉隐蔽和静脉斜坡现象。3视网膜出血和渗出。
高血压病的眼底病变.:A慢性HRP临床分为四级:1级:动脉收缩变窄,反光增宽,静脉隐蔽现象。2级:动脉硬化,呈铜丝或银丝状,动静脉交叉处远端膨胀,或被压呈梭形。3级:渗出,可见棉绒斑,硬性渗出,出血及广泛微血管改变。4级:在3级基础上伴视盘水肿和动脉硬化。B急性HRP:视盘水肿;视网膜水肿;火焰状出血;棉绒斑;硬性渗出;脉络膜梗塞灶。
糖尿病:1视网膜病变;2白内障;3屈光不正:血糖升高,向近视发展;4虹膜睫状体炎;5虹膜新生血管;6新生血管性青光眼;7眼球运动神经麻痹。
白血病:眼底改变:1.视网膜出血,静脉迂曲扩张,微动脉瘤,新生血管。2.视网膜结节状浸润。3.视盘浸润水肿出血,视神经病变。眼眶浸润:眼球突出,眼球运动障碍,肿物,”绿色瘤”。
早产儿视网膜病变分类.:按部位分类:1区:以视盘为中心,60°范围内的后部视网膜。2区:从1区向前到鼻侧锯齿缘的距离的圆形范围。3区:余下的颞侧周边视网膜。按严重程度分类:1期:在血管化与非血管化视网膜之间存在分界线。2期:分界线抬高,加宽,体积变大,形成嵴。3期:嵴伴有视网膜外纤维血管组织增生,按增生量可分为轻,中,重。4期:不完全视网膜脱离:A,B,中心凹累及。5期:漏斗状视网膜全脱离。
妊高征:1高血压,水肿和蛋白尿。2眼睑和球结膜水肿,球小动脉痉挛。3视网膜小动脉痉挛,狭窄,动静脉交叉压迫,渗出,水肿和出血,浆液性视网膜脱离,视盘水肿。
眼眶病:
眼球突出exophthalmos、眼球内陷enophthalmos、眼眶蜂窝织炎orbital cellulitis、炎性假瘤inflammatory pseudotumor
眼眶病影像检查:X线平片、超声检查、CT(平扫、增强)、MRI、其他(DSA\PET\E-CT)。
眼眶4间隙:1骨膜外间隙:2肌锥外间隙3肌锥内间隙4眼球筋膜与巩膜间的间隙。
眼眶肿瘤:皮样囊肿和表皮样囊肿、海绵状血管瘤、眼眶脑膜瘤、横纹肌肉瘤。
眼眶非特异性炎症:眼眶蜂窝织炎、炎性假瘤、甲状腺相关眼病。
眼球突出原因:1眼眶炎症2肿瘤3先天异常4血管畸形5外伤。
(眼眶肿瘤:皮样囊肿和表皮样囊肿:先天性迷芽瘤,生长缓慢。好发于外上眶缘、眼球突出、移位、触及囊性肿物。手术治疗。海绵状血管瘤:无痛性、慢性进行性眼球突出,伴有视力下降。脑膜瘤:视力下降、眼球突出、眼球运动障碍、眼底见视乳头水肿或萎缩,视睫状血管Foster-Kennedy syndrome。横纹肌肉瘤:儿童最常见眼眶恶性肿瘤,起病急、炎症样表现、眼球突出、运动障碍、视力减退、邻近淋巴结肿大)
(眼眶非特异性炎症:眼眶蜂窝织炎:隔前:眼睑水肿、结膜充血。隔后:眼睑、球结膜水肿、眼球突出、暴露性角膜炎、眼球运动障碍、视力下降、眼底改变、全身中毒症状。炎性假瘤:眼球突出,眼睑肿胀,结膜水肿,眼球运动障碍,疼痛、视力下降。(甲状腺相关眼病:眼睑退缩,迟落;眼球突出、眼球运动障碍、复视;视力减退、暴露性角膜炎))
眼球运动ocular movement、弱视amblyopia、斜视(strabismus、隐斜heterophoria、内斜视esotropia
斜视:在双眼注视状态下出现的偏斜。
隐斜:在双眼注视状态被干预下出现的偏斜。
Kappa角:瞳孔中线与视轴(注视目标与黄斑中心凹连线)的夹角。正、负、零Kappa角。
双眼单视:双眼共同注视的目标同时成像在视网膜黄斑中心凹,通过大脑融像作用成为单一清晰像.
融合:两眼同时看到的物像在视觉中枢整合为一个物像,包括感觉融合和运动融合。
复视:眼位偏斜时,所注视物体的像落在注视眼的黄斑区,同时落在非注视眼黄斑区以外的视网膜上,如不能融合为单像,称复视。
抑制:在两眼同时视的情况下,主导眼看清事物时,为了消除复视,大脑自动关闭一眼视觉信息的传入,称为抑制。
拮抗肌:眼外肌的运动需相互制约,以免超出所需要的运动范围,相互制约的眼外肌,同一眼作用方向相反的眼外肌互为拮抗肌。
配偶肌:向某一方向注视时,使双眼向同一方向运动的肌肉。
协同肌:同一眼向某一方向注视时具有相同运动方向的肌肉,某一眼外肌行使主要作用时,还有其他眼外肌来协助完成,起协助作用的眼外肌。
异常视网膜对应:斜视者在双眼视的情况下,通过一眼的中心凹与另一眼中心凹以外的点建立点点对应关系,以消除复视现象。
眼外肌:内外上下直、 上下斜 。
眼外肌作用:1内直肌:内转。2外直肌:外转。3上直肌:上转(内转,内旋)。4下直肌:下转(内转,外旋)。5上斜肌:内旋(下转,外转)。6下斜肌:外旋(上转,外转)。
弱视:在视觉发育过程中,由于斜视,屈光不正,先天性白内障等各种原因,无法使视觉细胞获得充分刺激,视觉发育受到影响,从而造成矫正视力低于同龄正常儿童。单侧或双侧发生,5岁前开始治疗效果好。
弱视分类:斜视性弱视、屈光参差性弱视、屈光不正性弱视、形觉剥夺性和遮盖性弱视。弱视治疗:1.遮盖健眼、2.矫正屈光不正3.手术矫正斜视。
(弱视分类:斜视性弱视:双眼不能同时对同一物体协同聚焦,大脑抑制模糊图象。屈光参差性:屈光参差者视力低的一眼发生弱视。屈光不正性:高度屈光不正患者。形觉剥夺性和遮盖性:屈光间质混浊或对正常眼的遮盖。)
斜视:在双眼注视状态下出现的偏斜。
斜视定性和定量检查:1遮盖试验:a交替遮盖试验 b遮盖-去遮盖试验(隐斜、持续偏斜、交替性斜视)2角膜映光法3三棱镜法4同视机检查法5复视试验6歪头试验。斜视治疗:1非手术治疗:a弱视的治疗b光学治疗c药物治疗d功能训练。2手术治疗:a肌肉减弱术b肌肉加强术。分类:内斜视、外斜视、“A”型斜视、“V”型斜视、垂直斜视。
屈光Refraction
正视 emmetropia
屈光不正refractive error
近视 myopia
远视 hyperopia
散光 astigmatism屈光参差anisometropia老视 presbyopia
眼的屈光:外界物体或光线,经过眼屈光系统的折射,在视网膜上形成清晰缩小的倒像。
屈光参差:双眼屈光度数不等。
正视眼:调节静止状态下,5米以外平行光线,经屈光系统,焦点正好在视网膜黄斑中心凹。
近视眼:调节静止状态,5米以外平行光线,经眼屈光系统,焦点位于视网膜之前。远点在眼前某一点。
远视眼:调节静止状态,5米以外平行光线,经眼屈光系统,焦点位于视网膜之后。
散光:由角膜或晶状体产生,各经线屈光力不同,在视网膜不形成焦点,而形成不同焦线。
老视:随年龄增长,晶体逐渐硬化,弹性减弱,睫状肌功能逐渐降低,从而引起的眼的调节功能逐渐下降。
三联动现象:调节、集合、瞳孔缩小。
近视分类:1按屈光成分a轴性:屈光力正常,眼轴长.b曲率性:眼轴正常,屈光力(角膜 晶体曲度大) 2近视度数:轻度:<-3.00D中度:-3.00-- -6.00D、高度:-6.00- -9.00D、超高度:>-900D。近视临表:1远视力差,近视力正常。2视疲劳3 外隐斜或外斜视。4眼球突出,后巩膜葡萄肿。5 玻璃体液化、浑浊、后脱离。6眼底改变:a近视弧 环形斑 豹纹状眼底b黄斑变性 视网膜变性 c视网膜裂孔 视网膜脱离。7 屈光检查:近视8 超声检查:眼轴长。治疗:非手术:配镜、接触镜(OK镜) 手术:1准分子激光原位角膜磨镶术LASIK、2放射状角膜切开术RK、3表面角膜镜片术4角膜基质环植入术5准分子激光角膜切削术PRK、6摘除晶状体7植入晶状体8后巩膜加固术。
远视分类:按屈光成分:轴性:眼轴短、屈光性:屈光面曲度小、屈光指数性、无晶体性。近视度数:轻度:<+3.00D、中度:+3.00—+6.00D、高度:>+6.00D。远视临表:1视力障碍,轻度:远视,高度:远近均下2 视疲劳:休息后缓解3内斜视:过度调节伴过度集合4眼底改变:视盘小 色红5检查:角膜曲率小(角膜曲率计) 眼轴短(超声波)屈光检查:远视。 治疗:非手术:戴镜。手术治疗:准分子激光。
散光:由角膜或晶状体产生,各经线屈光力不同,在视网膜不形成焦点,而形成不同焦线。
散光分类:1规则散光:(B经线分:a单纯近视散光b单纯远视散光c复合近视散光d复合远视散光e混合散光近视+远视A经轴分:顺规散光、逆规散光、斜向散光。)2不规则散光。散光临表:1视力障碍:远视近视均不好2视疲劳3屈光检查。治疗:配镜、接触镜、手术。
屈光参差临表:1双眼视力不等2视疲劳>2.5D.3双眼单视障碍,物象大小不等,配合困难.4交替视 一眼看近,一眼看远.5弱视与斜视6屈光检查。治疗:配镜手术
