全国儿童保健工作规范
(试行)
儿童保健工作是卫生工作的重要组成部分,属于公共卫生范畴。为规范儿童保健服务,提高儿童健康水平,依据《中华人民共和国母婴保健法》及其实施办法等相关法律法规,制定本工作规范。
一、范围
(一)本规范所涉及的儿童保健对象为0-6岁儿童。
(二)根据不同年龄儿童生理和心理发育特点,提供基本保健服务,包括出生缺陷筛查与管理(包括新生儿疾病筛查)、生长发育监测、喂养与营养指导、早期综合发展、心理行为发育评估与指导、免疫规划、常见疾病防治、健康安全保护、健康教育与健康促进等。
(三)儿童保健管理包括散居儿童保健管理和学龄前集体儿童卫生保健管理。
二、职责
(一)卫生行政部门
各级卫生行政部门是儿童保健工作的主管部门。
1.负责制定儿童保健工作方针政策、发展规划、技术规范与标准,并组织实施。
2.根据当地区域卫生规划,建立健全儿童保健服务机构和服务网络,提供专业人员、经费、房屋和设备等必要的服务条件。
3.建立完善的质量控制和绩效评估制度,对辖区内儿童保健工作进行监督管理。
(二)妇幼保健机构
妇幼保健机构是辖区内专业公共卫生机构和妇幼保健的技术指导中心。
1.在卫生行政部门领导下,制定并实施辖区儿童保健工作计划。
2.制定健康教育工作计划,开展有针对性的健康教育和健康促进活动。定期对健康教育效果进行评估,不断探索适宜不同人群的健康教育方式,提高健康教育质量。
3.承担对下级妇幼保健机构的技术指导、业务培训和工作评估,协助开展儿童保健服务。
4.负责对社区卫生服务机构、乡(镇)卫生院和其他医疗机构的儿童保健工作进行技术指导和业务培训,推广儿童保健适宜技术。
5.按照《托儿所幼儿园卫生保健管理办法》的要求,对辖区托幼机构卫生保健工作进行业务管理、技术指导、人员培训和考核评估。
6.做好儿童保健信息的收集、汇总、上报、分析、反馈和交流等管理工作,做好信息统计工作的质量控制,确保资料的准确性。
7.建立健全婴儿及5岁以下儿童死亡和出生缺陷监测系统,建立残疾儿童筛查和报告制度,开展儿童死亡评审工作。
8.对危害儿童健康的主要问题开展调查与科学研究,为卫生行政部门提供决策依据。
9.根据当地儿童保健工作规划,有计划、有重点地开展儿童保健服务。
10.完成卫生行政部门交办的其他任务。
(三)乡(镇)卫生院、社区卫生服务中心
1.开展与机构职责、功能相适应的儿童保健健康教育和技术服务。
2.掌握辖区内儿童健康基本情况,完成辖区内各项儿童保健服务与健康状况数据的收集、上报和反馈;对村卫生室、社区卫生服务站的儿童保健服务、信息收集、相关监测等工作进行指导和质量控制。
3.接受妇幼保健机构的技术指导、培训和工作评估。
(四)村卫生室和社区卫生服务站
在乡(镇)卫生院或社区卫生服务中心指导下,开展或协助开展儿童保健健康教育和服务,收集和上报儿童保健服务与健康状况数据。
(五)其它医疗卫生机构
1.医疗卫生机构开展儿童保健服务,应遵循本规范。
2.开展儿童保健服务的医疗卫生机构应接受妇幼保健机构的技术指导、服务管理与工作评估。
3.参与辖区儿童工作技术指导、业务培训、考核评估。
三、内容
(一)胎儿保健
动态监测胎儿发育状况,为孕妇提供合理膳食、良好生活环境和心理状态的指导,避免或减少孕期有害因素对胎儿的影响,开展产前筛查和诊断。
(二)新生儿保健
1.新生儿出院前,由助产单位医务人员进行预防接种和健康评估,根据结果提出相应的指导意见。
2.开展新生儿访视,访视次数不少于2次,首次访视应在出院7天之内进行,对高危新生儿酌情增加访视次数。访视内容包括全面健康检查、母乳喂养和科学育儿指导,发现异常,应指导及时就诊。
3.按照《新生儿疾病筛查管理办法》和技术规范,开展新生儿疾病筛查工作。
(三)婴幼儿及学龄前期儿童保健
1.建立儿童保健册(表、卡),提供定期健康体检或生长监测服务,做到正确评估和指导。
2.为儿童提供健康检查,1岁以内婴儿每年4次、1~2岁儿童每年2次、3岁以上儿童每年1次。开展体格发育及健康状况评价,提供婴幼儿喂养咨询和口腔卫生行为指导。按照国家免疫规划进行预防接种。
3.对早产儿、低出生体重儿、中重度营养不良、单纯性肥胖、中重度贫血、活动期佝偻病、先心病等高危儿童进行专案管理。
4.根据不同年龄儿童的心理发育特点,提供心理行为发育咨询指导。
5.开展高危儿童筛查、监测、干预及转诊工作,对残障儿童进行康复训练与指导。
6.开展儿童五官保健服务,重点对龋齿、听力障碍、弱视、屈光不正等疾病进行筛查和防治。
7.采取综合措施预防儿童意外伤害的发生。
四、要求
(一)专业机构
开展儿童保健服务的机构必须为卫生行政部门已颁发医疗机构执业许可证的医疗保健机构。
(二)专业人员
1.从事儿童保健工作的人员应取得相应的执业资格,并接受儿童保健专业技术培训,考核合格。
2.在岗人员需定期接受儿童保健专业知识与技能的继续医学教育培训。
(三)业务用房
1.县(市)级及以上妇幼保健机构
(1)儿童保健管理用房:开展儿童保健群体工作和信息资料管理业务,房屋面积各不少于15平方米。
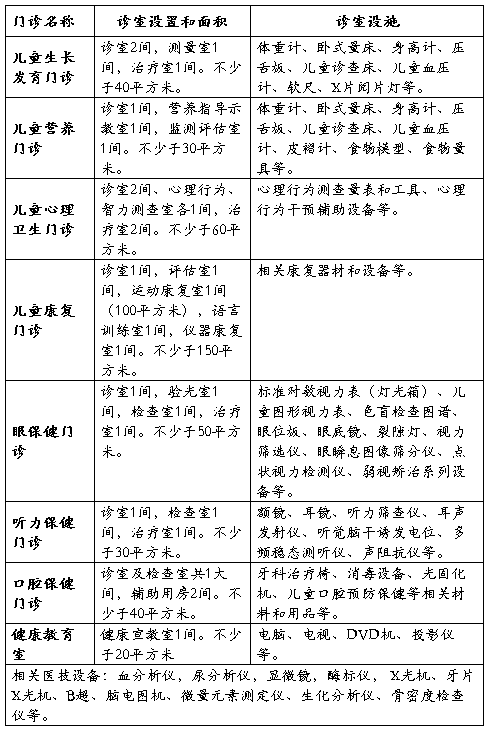
(2)儿童保健门诊用房:儿童保健门诊应相对独立分区、流向合理、符合儿童特点;应设立分诊区和候诊区,总面积不少于100平方米;儿童健康检查门诊诊室不少于两间;专业门诊用房根据所开展的专业需求确定(见附件)。
2.乡(镇)卫生院、社区卫生服务中心
根据当地儿童保健需求、基层卫生机构服务能力和业务量配置用房,面积参照本规范执行。
3.其他医疗卫生机构
综合医院、专科医院等医疗卫生机构开设儿童保健相关专业门诊,根据业务工作量参照本规范执行。
(四)各专业门诊设施设备
根据开展儿童保健服务的内容,配备必需的基本设备和设施(见附件)。
五、评估
(一)建立区域儿童保健工作监督管理和考核评估制度,完善监督管理机制。对各级卫生行政部门儿童保健工作职责履行情况、儿童保健工作网络建设情况、儿童保健服务质量和儿童健康水平改善情况进行评估。
(二)各地根据实际情况,每年组织实施开展儿童保健工作的考核评估。
附件
儿童保健专业门诊用房及设备设施基本要求

 卫生部办公厅 20##年十二月 日印发
卫生部办公厅 20##年十二月 日印发
校对:
第二篇:儿童保健工作常规
深圳市散居儿童保健门诊管理内容
(一)健康儿童管理
1.体格检查
(1)建卡(档):各地段医院、街道预防保健所、社区服务中心应对所管辖区的3个
月以内婴儿建立儿童健康体检卡(档),根据年龄特点对儿童进行体格检查。儿童入托前,各建卡(档)体检单位应将体检卡交还儿童家长,并盖上公章。
(2)体检内容:测量身长、体重、头围、胸围,全身各系统检查。每次体检后作
体格发育评价,并将体检资料及时准确输入电脑。
(3)体检次数(即“4—2—1”体检):1岁以内儿童一年体检4次,1—2岁儿童一
年体检2次,3岁以上儿童一年体检一次。
(4)贫血检查:小儿满6个月作血红蛋白、红细胞检测,以后每年复查一次。
2.做好小儿常见病和多发病的防治。
3.配合防疫部门做好预防接种及传染病管理,控制传染病续发、杜绝爆发。
4.开展儿童心理保健、口腔保健、眼保健、听力筛查工作。
5.指导科学育儿:
(1)指导喂养:鼓励母乳喂养,指导正确的混合喂养和人工喂养方法。
(2)指导及时合理地添加辅食及合理断奶方法。
(3)宣传小儿合理营养知识,指导小儿体格锻炼,培养良好生活习惯,包括睡眠、
饮食、卫生及户外活动等。
(二)体弱儿管理
体弱儿管理范围:低出生体重儿;早产儿:佝偻病活动期:缺铁性贫血;中度以上营养不良患儿等(管理常规详见本书第三章《体弱儿诊断标准及管理常规》相关章节,以及第二章第十五节《深圳市托幼机构十二种表格的填写》的相关内容)。
(三)高危儿管理(管理办法详见本书第三章第四节《高危儿管理常规》的相关内容)
(四)资料管理
1.完整填写体检卡、册,并做好电脑个案输入工作。
2.掌握辖区基本情况
(1)掌握辖区0—6岁儿童的准确数据,有儿童动态登记制度。
(2)掌握辖区内残疾儿童情况。有登记及查漏制度,运转正常。
(3)掌握婴儿及五岁以下儿童死亡人数、主要死因及变化趋势,并制订干预措施。
3.做好儿童保健报表工作,要求及时、准确、齐全。
深圳市散居儿童心理保健方法与步骤
1.心理发育筛查
(1)筛查时间:6—8月进行首次筛查,1岁半一2岁进行第二次筛查。
(2)筛查内容:首次筛查为儿童神经行为发育。第二次筛查主要为儿童神经行为
发育及孤独症。
2.建立心理保健档案
筛查可疑与异常的儿童需进行发育诊断评价,对诊断异常的儿童应建立
问题儿童档案进行专案管理,并进行干预与追踪观察和效果评价。
3.高危儿童追踪管理
(1)管理范围:早产、低出生体重、新生儿窒息、新生儿缺氧缺血性脑病、新生
儿颅内出血、新生儿惊厥、核黄疸、有胎盘老化的过期产儿等。
(2)管理形式:医院集中管理模式与社区逐级管理模式。
(3)管理内容:对高危儿童建立专案,进行追踪、评价与训练指导,已经发生发
育障碍的儿童需要转诊到心理咨询门诊或相应的康复机构治疗。
4.早期教育与康复训练
(1)目标:促进正常儿童感知觉、智力、语言、运动、社交与个性行为的发展。
(2)形式:包括门诊个别咨询指导,开设儿童之家或亲子乐园等集体课程,家庭
教育讲座等多种形式。
(3)方法:采用个别化指导形式时,对小孩进行相关的检查评价,根据评价结果
进行针对性的教育咨询指导。采用集体课程形式时,将小孩分为不同年龄的班,根据年龄设计课程,以课程的形式对儿童进行游戏训练,发展各种能力。或者对家长进行育儿技巧训练,提高亲子交流技能,促进儿童发展。
5.心理咨询门诊
负责各种儿童心理疾病的诊断和治疗,各种儿童心理问题的咨询指导,包括接收下级单位或其他科医师转诊儿童的诊治。治疗心理疾病范围包括情绪问题、行为问题、个性问题、注意力问题、学习问题、不良习惯、进食问题、睡眠问题以及带养问题等。
6.转诊制度
对于一些心理障碍儿童或高危儿童,本院在诊断、评估、治疗处理上有困难时,必须转诊到上级医院进行诊断与治疗。
7.健康教育
包括喂养心理、早期教育指导,避免各种影响心理发展有害因素等,对不同年龄的家长开设健康教育讲座,如通过孕妇学校、营养课堂和早期教育讲座等形式。
深圳市散居儿童眼保健方法
一、对象与内容
3岁以下儿童,根据眼的各种反射、运动粗略判断。3岁以上儿童,主要普查视功能或眼部全面健康检查等。
1.新生儿:观察双眼外观、眼位、反射,注意有无先天或遗传性眼病。检查瞬目
反射(对眼前突然出现的光线或较大目标,眼睑保护性的眨眼反射)。
2.婴儿期:观察有无泪、分泌物多或视功能异常等情况。3个月时双眼能追随目
标,头也能随之转动。6个月检查辐辏反射(将眼前20cm细小目标,逐渐移向鼻尖,诱发双眼同时内转)、眼位(角膜映光法:根据眼前33cm处灯光,映照在角膜上的光点位置判断眼位,光点落于双眼瞳孔中央为正位),和双眼协调运动是否正常。
3.幼儿期:排除眼部器质性病变,注重视力、眼位筛查。检查1岁时能否躲避外
来刺激,1岁半能否主动抓取玩具,2岁半时(用点状视力盘检查)视力大致情况。
4.学龄前期:是儿童眼保健工作重点阶段,也是儿童弱视、斜视治疗最佳时期。
(1)定期每年视力检查一次,发现异常及时转诊。
(2)避免和减少儿童常见眼病、意外伤害的发生。
(3)做好传染、流行性眼病预防、消毒、隔离工作,发现疫情及时上报。
二、管理
市妇幼保健院负责眼保健专业技术培训指导及网络管理等工作,通过逐步建立覆盖全市的《儿童眼保健系统化管理网络》,收集并反馈相关信息。
低出生体重儿管理常规
1.出院后应立即在地段医院儿童保健科建卡管理(2月以内)。
2.进行喂养、护理、营养指导。
3.每月复诊一次,观察增长速度,体重下降时应查找原因,采取相应措施。
4.补充营养素
初生3天内每日应补充维生素C 50—100mg,维生素K 1—3 mg;生后一周
后补充维生素A 500—1000IU/日;生后10天补充维生素E 5—10mg,直至体重达1800g为止。出生后半个月开始补充VitD 400—1000IU/日。出生后1个月开始补充铁剂(铁元素1—2mg/kg/日,其中极低出生体重儿3—4mg/kg/日)。
5.定期检查
(1)每月复查一次。
(2)尽早做听力筛查,1—3月后随访复查、评估。
(3)酌情进行血红蛋白、佝偻病的生化、X线检查、头颅B超,以及智能筛查(必
要时),并给予各方面的指导。
肺炎标准病例管理
凡诊断为肺炎的病例一定要及时使用抗生素(见表),在我国青霉素仍是首选的抗生素。轻度肺炎可口服复方新诺明或红霉素;重度或极重度肺炎可加用氨苄青霉素、羟氨苄青霉素、头孢菌素等。有条件时可做药敏试验,以便选用相应的抗菌素。要掌握剂量、使用次数和用药途径。要及时识别和诊断极重度肺炎和重度肺炎,并住院治疗。对仅感冒、咳嗽的小儿不要滥用抗生素。

儿童腹泻管理常规
(一)治疗原则
预防脱水、纠正脱水、继续饮食,合理使用抗生素。WHO推荐的治疗腹泻的3个基本原则是:
1.无论何种病原体感染引起的水样便腹泻,都需要补充丢失的液体和电解质。
2.无论何种类型的腹泻都要坚持继续喂养。腹泻恢复期应增加喂养的次数和量,以免造成营养不良。
3.除痢疾、怀疑为霍乱的病例及病原菌确定的迁延性腹泻外,都不应给予抗生素。
(二)脱水的治疗
预防和治疗脱水是降低腹泻死亡率的关键。纠正脱水的方法有口服补液和静脉补液。轻中度脱水都可以用口服补液法。静脉补液只有在严重脱水或患儿呕吐、口服补液失败时使用。口服补液疗法可采用WHO和UNICEF推荐的口服补液盐(ORS)或家庭制作的口服液体。
在治疗前需判断脱水的程度和性质。并以此决定补液的量和电解质的浓度(详见《儿科学》和《儿童保健学》)。
(三)家庭护理
腹泻期间坚持正确的喂养:
1.尽量给患儿提供习惯的、爱吃想吃的食物,少吃多餐。
2.食物选择易消化的半流质食物为好。
3.及时寻求医疗服务。
以下情况要及时到医疗机构:在家护理3天不见效;患儿出现发热;大便出现脓血;患儿精神差、嗜睡、不吃不喝。
(四)细菌性痢疾的治疗
1.选用有效的抗生素,如复方新诺明、氨苄西林、氟哌酸、黄连素、多粘菌素、头孢菌素等等。
2.补液治疗。中毒性菌痢严重者按感染性休克处理。
3.饮食治疗,补充营养物质,保证热量和蛋白质的供给。
(五)迁延性腹泻的治疗
腹泻病程达14天以上可诊断为迁延性腹泻,此类患儿多伴有营养不良和其他合并症。发生迁延性腹泻的危险因素有:
1.营养不良:不利于受损肠上皮的修复,使病程延长。
2.对奶制品的不耐受:乳糖不耐受,蛋白过敏。
3.小婴儿:尤其是18个月以内的小婴儿。
4.免疫功能低下:严重营养不良、麻疹或其它病毒感染期。
5.曾患过腹泻:包括近期曾患急性腹泻或既往曾有迁延性腹泻的病史。 迁延性腹泻的治疗原则:
1.寻找病因,对症处理。
2.液体疗法。较慎重地评估其脱水情况,尽量采用家制液体和ORS进行补液,如必须静脉补液应减慢输液速度。
3.合理用药。药物治疗应根据大便培养和药敏试验结果有针对性地用药。盲目地使用抗生素易致肠道菌群失调,自身抗病能力下降,病情恶化、迁延。禁止滥用抗腹泻的药物和市售的营养滋补品,禁止使用激素和免疫制剂。可选用肠粘膜保护剂、肠道菌群调节剂。
4.饮食疗法。是治疗迁延性腹泻的最重要手段。5个月以下的小婴儿坚持母乳喂养、人工喂养,必要时给予去乳糖奶制品或用发酵奶(酸奶)。6个月以上的小儿继续母乳喂养或用酸奶代替牛奶等。注意给予营养丰富的食物,保证每天热量460kJ(110kcaI)/kg,避免低热能和稀释的食物,避免饮用市售含高浓度糖份的饮料。小量多餐喂食,每天6次。适量补充维生素和矿物质,如口服维生素A、维生素B12及钾、钙、铁剂等,有助于肠上皮的修复。
5.中医中药疗法。温中健脾或温补脾肾。
(六)腹泻的预防
可从六个方面入手:婴幼儿的合理喂养、个人卫生、食品清洁、安全清洁饮水、粪便处理和预防注射。
WH0提出七点行之有效的措施:
1.母乳喂养。
2.改进辅食添加的方法。
3.提供干净的饮用水和足够的水,保证个人卫生。
4.饭前便后要用肥皂洗手(母亲做饭前和喂养小儿前要洗手)。
5.建立清洁卫生的厕所。
6.及时处理小儿粪便,保证卫生安全。
7.完成小儿预防接种,如口服轮状病毒活疫苗等。
医院高危儿管理
1.高危儿出生后立即进入新生儿重症监护室(NICU)进行适当的监护治疗。病情稳定后应做新生儿行为神经测查。
2.从NICU出院时,医生应告诉患儿家长: .
①该婴儿为高危儿,并在病历封面上注明。
②患儿的预后估计。
③出院后应在儿童保健科进行连续的生长发育监测。
3.开设高危儿专科门诊,有指定的医师负责高危儿的管理。高危儿管理者应接受相关业务培训,具备神经精神发育检查和测评等相关知识。要开展高危儿的营养咨询、喂养指导、早期教育指导。
4.儿童保健科应对高危儿建立专案进行系统管理。可用专门的“高危儿管理手册”,记录其体格、神经精神发育情况。
5。管理过程中发现异常征象应立即采取措施进行干预或联合有关科室协同干预。
6.在婴儿早期,应特别注意视觉和听觉的发育状况。有较长时间氧疗史的早产儿,应在1个月左右行眼底检查;有听损伤高危因素者应在3个月内行听力筛查及评估。
7.高危儿应定期回到医院高危儿门诊进行监测,初生至6个月每月检查1次,6个月至1岁每2个月检查1次,1岁至1岁半每3个月检查1次,1.5岁至3岁每半年检查1次。
8.如不能对高危儿作出准确的诊断评估或有效的干预,应将高危儿转入区或市妇幼保健院进行诊断干预。
