DOC格式论文,方便您的复制修改删减
睡眠呼吸监测失败的原因与护理对策
(作者:___________单位: ___________邮编: ___________)
【摘要】 目的 探讨睡眠呼吸暂停综合征监测失败的原因及护理对策。方法 对120例有潜在睡眠呼吸障碍的患者行多导睡眠监测进行回顾性分析(其中6例监测失败),总结失败的原因及相应的护理对策。结果 3例患者不能入睡,2例患者因颈胸腹带不适影响睡眠,1例电极导电不良。结论 多导睡眠仪监测失败原因与患者不能入睡、颈胸腹带不适、电极导电不良有关。做好监测全程的护理,对监测成功至关重要。
【关键词】 呼吸睡眠暂停综合征;标准多导睡眠监测仪;护理
睡眠呼吸暂停综合征是指在7 h的睡眠中,反复发作呼吸暂停和低通气30次以上或平均每小时睡眠中的呼吸暂停和低通气的次数超过5次以上。临床上分为三种类型:阻塞型呼吸暂停、中枢型呼吸暂停和混合型呼吸暂停。典型的症状和体征:打鼾、夜间呼吸不规律、呼吸暂停、反复憋醒、白天嗜睡、晨起头痛和记忆力减退等。并发症:高血压、肺动脉高压、夜间心率过速、夜尿多、红细胞增多、白天嗜睡等,其危害较大。因此,及早诊断,及时治疗具有重要的临床意义。
DOC格式论文,方便您的复制修改删减
要确诊睡眠呼吸暂停综合征,临床上通常是对患者进行一整夜正常睡眠状态下的呼吸监测。20xx年4月至20xx年4月我科使用多导睡眠监测仪监测患者120例,监测失败6例,失败率为5%,现将失败原因及护理对策报告如下。
1 资料和方法
1.1 一般资料 本组患者共120例,男98例,女22例,年龄24~76岁,平均49.6岁。
1.2 临床表现 习惯性和(或)干扰性打鼾;睡眠时呼吸暂停或有窒息感;白天嗜睡和(或)缺乏熟睡感;夜尿多;睡眠期心律失常;睡眠期血氧饱和度降低;血压升高;红细胞增多;头痛等。
1.3 监测方法 在头面部、颈胸腹部等处,连接若干导联,应用多导睡眠监测仪接收记录传感器的信号,监测多导睡眠图。监测内容包括:脑电图、眼动图、鼾声、口鼻气流、心率、血压、呼吸频率、血氧饱和度、胸腹呼吸运动、腿动等指标。
2 结果
114例患者均顺利完成多导睡眠监测,失败6例。
3 失败的原因及护理对策
3.1 不能入睡 原因:环境改变,对身上导联不适应,担心导联脱落。因此,护理人员要通过与患者交谈,了解其心理状态,消除紧张情绪。告诉患者在监测过程中可采用随意体位睡眠,电极固定牢固,这些电极是无痛、无创的,若有电极脱落,医务人员可通过监测及时发现。如患者睡前有看报、锻炼等习惯,监测当晚仍保持这些习惯,
DOC格式论文,方便您的复制修改删减
目的是监测患者真实的睡眠呼吸情况。嘱患者监测当天中午勿饮用含咖啡因的饮料,不服用安眠药,睡前可饮用牛奶,温水泡脚等,保持情绪稳定。
3.2 颈胸腹带不适 护理措施:若坐位安置颈带,预留1指,待患者躺下后在扎紧一次,患者感松紧适宜。胸腹带安置采取仰卧位,胸带位置为第5、6肋水平,腹带位置与脐水平,安放时机,患者在吸气或呼气进行至一半时,嘱其屏气,将胸腹带贴紧皮肤固定好。
3.3 电极导电不良 护理对策:头发和面部要洗干净,男性患者要刮胡子,用75%酒精擦拭安放电极的皮肤时,擦拭范围是电极的2倍,以去除死皮和油脂,从而改善皮肤的拮抗和黏附性。血氧饱和度探头需固定在手指上,安放过紧会影响血液循环,过松会影响传感器的敏感性,应以患者感到无约束为主。
4 小结
多导睡眠监测仪是诊断睡眠呼吸暂停综合征最常用的方法,需要护理人员具有高度的责任心,熟练的专业技术,以保证监测的质量和安全。因此,检测前做好患者预约时的说明工作,做好心理护理,熟练安装各电极和操作多导睡眠监测仪,导联放置部位应准确,固定松紧适宜,既能让患者安静入睡,又能显示波形。在监测过程中密切观察病情变化和波形变化,发现问题及时处理。做好各环节的护理工作,是保证监测成功的关键。
第二篇:睡眠呼吸障碍
睡眠呼吸障碍
一.基本概念
呼吸暂停(apnea) 睡眠时口、鼻气流停止达10秒钟以上
低通气(hyponea) 呼吸气流降低达正常的50%以上,且SaO2降低达3%以上 呼吸紊乱指数(AHI )
AHI=AI+HI
氧减指数(ODI )
氧饱和度下降≥4%的总次数/总睡眠时间
呼吸努力相关微觉醒
二.睡眠呼吸暂停(SA)的分型
? 阻塞性睡眠呼吸暂停 (OSA)
睡眠时口鼻气流停止,胸腹运动存在
? 睡眠时反复出现气道狭窄和恢复,导致气流减少(低通气)或完全停止(呼吸暂停) ? 呼吸暂停低通气事件常常被微觉醒所终止
? 导致睡眠片段化
? 引起明显的白天症状,常表现为白天嗜睡。
? 中枢性睡眠呼吸暂停 (CSA)
睡眠时口鼻气流及胸腹运动同时停止
? 混合性睡眠呼吸暂停 (MSA)
在一次睡眠呼吸暂停过程中,先出现
CSA,继之出现OSA,或交替
三.阻塞性睡眠呼吸暂停低通气综合征(OSAHS)
1.病因
上气道狭窄、阻塞/神经-肌功能障碍/中枢调节障碍
口咽区狭窄或阻塞最常见
肥胖、腺样体或扁桃体肥大、小颌畸形为常见病因
40以上男性好发,女性多见于更年期后
? 内分泌和代谢性疾病:肢端肥大症及甲减
? 神经肌肉疾病
? 长期胃食管反流
? 吸烟,饮酒
? 镇静安眠药物
2.病理生理
睡眠时:低氧血症和/或高碳酸血症——反复微觉醒/睡眠结构紊乱——由此导致机体多系统的功能障碍——表现各异的临床症状(见书本P55)
3.临床表现
打鼾和憋气
白日嗜睡
乏力
晨起头痛
反应迟钝
睡眠不宁
记忆力衰退
精神难以集中
脾气暴躁
潜伏的危机:高血压,糖尿病,中风,心律失常,心衰,心梗,交通事故等
4.实验室检查
主要内容 多导睡眠图(金标准)
? 脑电图
? 眼动图 判断睡眠分期
? 肌电图
? 口鼻呼吸
? 胸腹呼吸运动 呼吸检查
? 血氧饱合度
? 心电图 心血管检查
量表评估:Epworth白天嗜睡程度问卷,斯坦福嗜睡程度问卷表(SSS)
5.诊断
? PSG监测是诊断OSHAS的金标准
? 在睡眠期间每小时有5次或5次以上的阻塞性呼吸事件
? 这些事件可能包括阻塞性呼吸暂停/低通气或和呼吸努力相关的微觉醒(RERA) ? 另满足下述两项之一者
? (1) 没有其他原因解释的嗜睡。
? (2) 下列两项或更多不能被其他原因解释:睡眠中窒息或憋气;睡眠中反
复唤醒;睡后不能恢复精力;日间疲劳;注意力损害。
6.OSAHS的病情分度
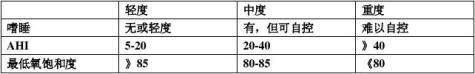
7.OSAHS鉴别诊断
1)鼾症( Primary Snoring, PS):几乎没有气流阻塞发作、睡眠破裂和日间功能受损.
2)上气道阻力综合征(Upper Airway Resistance Syndrome, UARS ) :打鼾、白日 睡等症状, 但AHI<5, 并睡眠时上气道阻力异常增加, 无明显呼吸暂停和低通气。
3)中枢性呼吸暂停-低通气综合征(CSAHS) 或无睡眠片断,深睡减少;明显呼吸暂停和低通气, 频繁氧减,AHI≥5 。
4)陈-施氏呼吸(Cheyne-Stoke respiration; CSR):逐渐增强-逐渐减弱的潮气量改变, 期间
有周期性的呼吸暂停或低通气;频繁氧减, AHI≥5 。
5)睡眠低通气综合征(Sleep hypoventilation syndrome, SHVS) :呼吸中枢或/和呼吸肌功能异常或/和肺、气道疾病所致. PaCO2>45mmHg, 睡眠时PaCO2增加≥10 mmHg;酸血症(pH<7.3),严重低氧,严重低氧与低通气或呼吸暂停无关。
6)重叠综合症(Overlap Syndrome):COPD + OSAHS
7)发作性睡病
8)不宁腿综合征 Restless leg syndrome,RLS
见书本P57
8.治疗
内科治疗
1、 基础治疗(纠正危险因素)
病因治疗:甲减
? 戒烟戒酒
? 勿服镇静安眠药
? 适当锻炼控制体重
? 侧卧位
? 睡前勿饱餐
? 吸氧
2、药物治疗
? 开放上气道的药物
鼻腔血管收缩剂:1%麻黄素滴鼻剂
? 神经呼吸兴奋剂
安宫黄体酮、乙酰唑胺
? 抑制快速眼动睡眠
抗抑郁药普罗替林和氯丙咪嗪
3、呼吸机治疗
持续气道内正压通气(CPAP)
? 优点:无创、高效、可携机回家长期治
疗及改善呼吸调节功能等优点
是目前公认的首选治疗方法
? 缺点:常见的副作用包括口鼻粘膜干燥、
憋气、局部压迫等
20%~25%不能耐受
4、其他:牙托治疗
舌牵引装置
人工鼻咽气道
外科治疗
? 悬雍垂-软腭-咽成型术 (UPPP)
? 激光辅助悬雍垂-颚成型术(LAUP)
? 下颌骨前移或舌骨悬吊术
? 舌外科
? 气管造口术
? 低温等离子射频技术
重度患者围手术期CPAP治疗或气管切开术有助于提高手术安全性
呼吸意外是围手术期最常见的严重并发症
? 疗效评定:
? 治愈指AHI<5次/h;
? 显效指AHI<20次/h且降低幅度≥50%;
? 有效指AHI降低幅度≥50%。
? 在判定疗效时,除AHI指标外,应考虑主观症状程度和低氧血症的变化。
